Diagnosis dan Terapi Skabies Krustosa: Panduan Praktis untuk Dokter Umum
24 Mar 2026 • Kulit
Deskripsi
Skabies krustosa, juga dikenal sebagai skabies Norwegia atau hiperkeratotik, merupakan varian skabies klasik yang jarang terjadi namun sangat menular dan ditandai dengan gejala yang lebih parah . Kondisi ini disebabkan oleh infestasi masif tungau Sarcoptes scabiei, dengan jumlah tungau yang dapat mencapai ratusan ribu hingga jutaan per individu, berbeda jauh dengan skabies biasa yang hanya melibatkan sekitar 10-15 tungau .
Keterlambatan dalam diagnosis dan penanganan skabies krustosa dapat menimbulkan berbagai masalah kesehatan serius, termasuk peningkatan risiko infeksi bakteri sekunder seperti sepsis, morbiditas yang signifikan, dan bahkan mortalitas . Mengingat potensi komplikasi dan penularan yang tinggi, kecurigaan klinis yang tinggi terhadap kondisi ini, terutama pada kelompok pasien berisiko, sangat penting untuk memungkinkan diagnosis dan pengobatan dini, serta deteksi dan penanganan komorbiditas terkait .
Artikel ini bertujuan untuk memberikan panduan praktis bagi dokter umum dalam mendiagnosis dan mengelola skabies krustosa berdasarkan bukti ilmiah yang tersedia dalam literatur PubMed.

Mengenali Skabies Krustosa
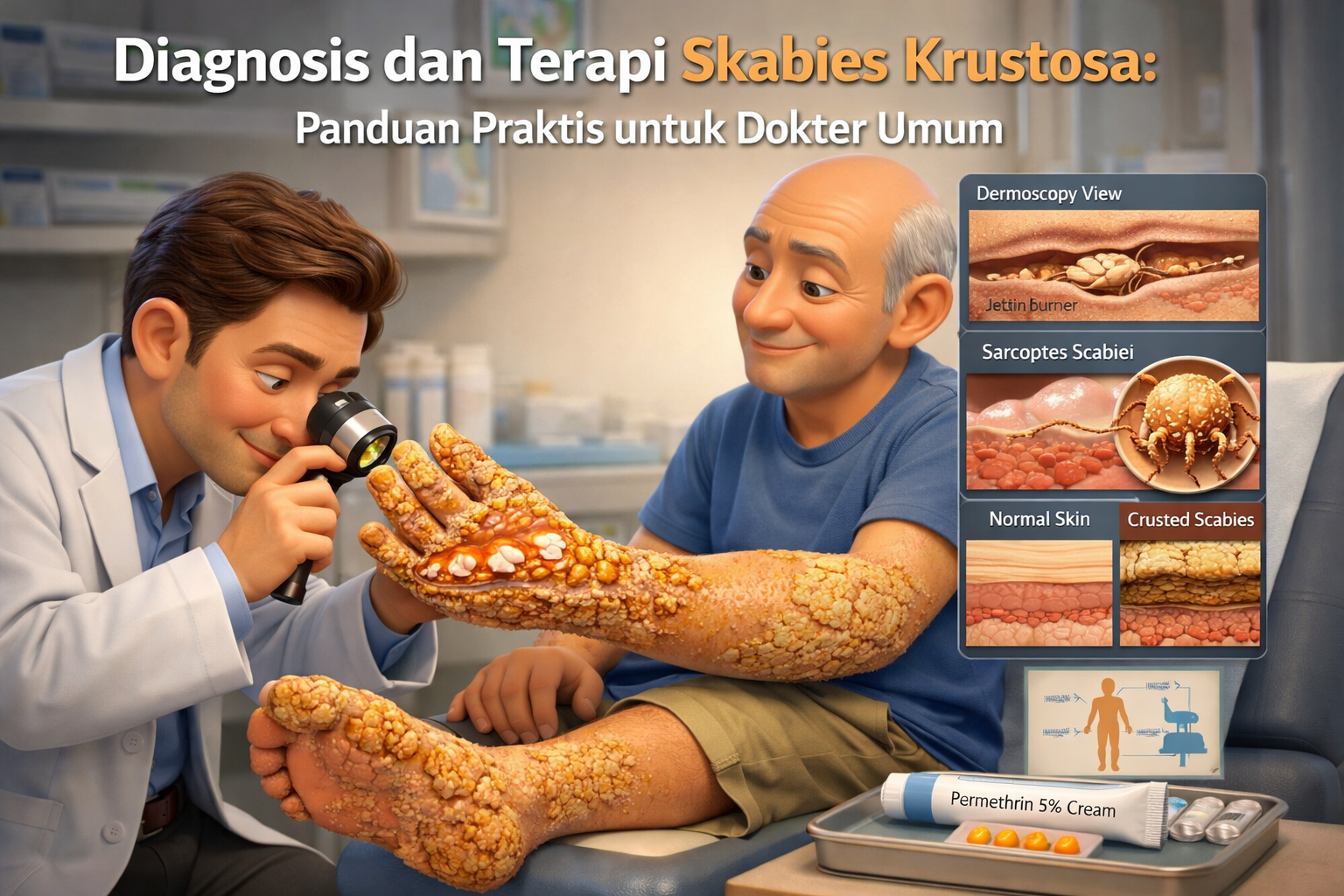
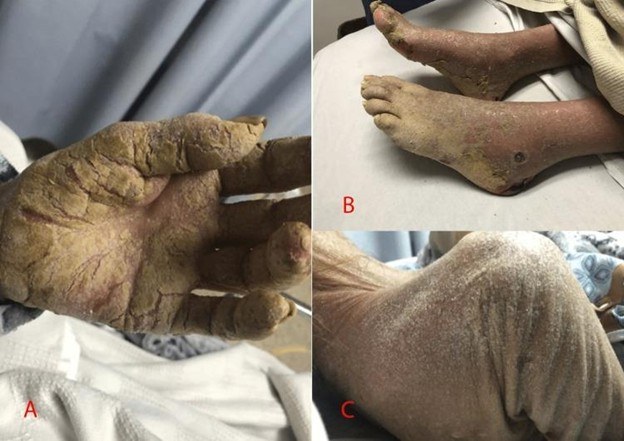
Perbedaan utama antara skabies krustosa dan skabies biasa terletak pada manifestasi klinisnya. Skabies krustosa secara khas menampilkan hiperkeratosis tebal yang luas, berupa kulit bersisik dan berkerak yang berwarna kekuningan atau kecoklatan, seringkali dengan fisura atau pecahan pada permukaannya .
Lesi ini terutama ditemukan pada tangan, kaki, siku, lutut, dan kulit kepala, namun dapat meluas ke area lain seperti leher anterior dan punggung . Selain hiperkeratosis, lesi lain seperti papul inflamasi, vesikel, nodul indurasi, pustul, dan pengelupasan juga dapat menyertai .
Berbeda dengan skabies biasa yang ditandai dengan rasa gatal (pruritus) hebat, terutama pada malam hari, akibat terowongan (burrow) yang dibuat oleh tungau di lapisan kulit , pada skabies krustosa, rasa gatal mungkin tidak terlalu intens, minimal, atau bahkan tidak ada sama sekali.
Hal ini terutama sering terjadi pada pasien dengan gangguan sistem imun atau pada lansia. Area predileksi lesi pada skabies krustosa meliputi aspek dorsal dan ventral tangan dan kaki, permukaan ekstensor ekstremitas, area subungual (di bawah kuku), serta dapat meluas ke siku, lutut, leher, dan punggung . Palmo-plantar keratoderma, yaitu penebalan kulit pada telapak tangan dan kaki, juga sering ditemukan pada kondisi ini .
Gambar 1. Temuan pemeriksaan fisik. Lesi fissured hyperkeratotic, hyperkeratotic
Beberapa faktor risiko utama meningkatkan kerentanan seseorang terhadap skabies krustosa. Pasien dengan gangguan sistem imun, seperti mereka yang terinfeksi HIV/AIDS, penerima transplantasi organ, atau yang menggunakan kortikosteroid sistemik atau topikal dalam jangka panjang, memiliki risiko lebih tinggi . Kondisi lain seperti Down syndrome dan malnutrisi juga dapat meningkatkan risiko . Lansia juga merupakan kelompok yang rentan karena potensi penurunan imunitas dan kesulitan dalam menjaga kebersihan diri .
Pasien dengan gangguan sensorik, seperti neuropati perifer, atau keterbatasan fisik yang menghambat perawatan diri juga berisiko . Selain itu, terdapat laporan kasus di mana penggunaan kortikosteroid topikal yang tidak tepat pada kondisi yang tidak terdiagnosis sebagai skabies justru dapat memperburuk infestasi dan memicu perkembangan skabies krustosa . Kondisi kehidupan yang padat dan kurang higienis juga dapat menjadi faktor risiko lingkungan yang berkontribusi .
Langkah-Langkah Diagnosis
Diagnosis skabies krustosa memerlukan anamnesis yang cermat dan pemeriksaan fisik yang teliti. Dokter umum disarankan untuk secara aktif menanyakan riwayat penyakit pasien, terutama kondisi yang dapat menyebabkan imunosupresi atau penggunaan obat-obatan imunosupresan, termasuk kortikosteroid topikal atau sistemik . Pemeriksaan fisik yang menyeluruh penting untuk mengidentifikasi lesi karakteristik skabies krustosa, terutama pada area predileksi seperti yang telah disebutkan . Perlu diingat bahwa kurangnya rasa gatal yang intens tidak boleh menyingkirkan diagnosis skabies krustosa pada pasien yang memiliki faktor risiko .
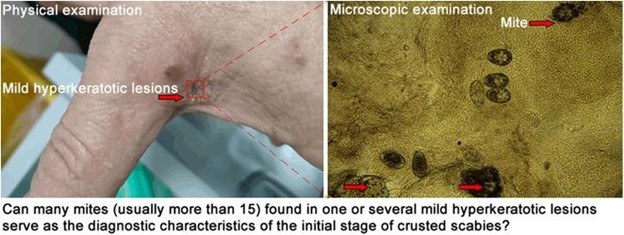
Pemeriksaan penunjang dapat sangat membantu dalam menegakkan diagnosis. Dermoskopi merupakan alat bantu visualisasi non-invasif yang direkomendasikan untuk membantu mengidentifikasi terowongan tungau (burrow), tungau itu sendiri, telur, dan feses. Pada dermoskopi, tungau dapat terlihat sebagai struktur delta abu-abu di tepi terowongan atau tanda "jetliner trail" . Dermoskopi dapat meningkatkan akurasi diagnosis, terutama pada kasus skabies biasa dengan jumlah tungau yang sedikit .
Teknik kerokan kulit (Muller's test) merupakan metode diagnostik penting lainnya. Prosedur ini melibatkan pengerokan kulit yang terkena dengan menggunakan skalpel, kemudian sampel yang diperoleh diletakkan di atas kaca objek dengan setetes minyak mineral, dan diperiksa di bawah mikroskop. Identifikasi tungau Sarcoptes scabiei yang memiliki bentuk oval dengan empat pasang kaki akan mengkonfirmasi diagnosis . Pada skabies krustosa, tungau dan telurnya lebih mudah ditemukan melalui pemeriksaan kerokan kulit karena jumlahnya yang sangat banyak .
Gambar 2. Pemeriksaan fisik dan mikroskopis scabies
Pilihan Terapi Skabies Krustosa
Terapi skabies krustosa memerlukan pendekatan yang lebih agresif dibandingkan skabies biasa. Terapi topikal dengan permethrin 5% krim merupakan pilihan utama . Krim dioleskan secara merata ke seluruh permukaan kulit mulai dari kepala hingga ujung kaki, termasuk di bawah kuku, dan dibiarkan selama 8-14 jam sebelum dibilas .
Untuk skabies krustosa, regimen aplikasi yang lebih intensif direkomendasikan, seperti aplikasi setiap hari selama satu minggu, diikuti dengan aplikasi dua kali seminggu hingga lesi menghilang, sesuai dengan panduan Eropa. Pada bayi dan pasien geriatri, permethrin juga harus dioleskan ke kulit kepala, pelipis, dan dahi .
Terapi sistemik dengan ivermectin oral memegang peranan penting dalam pengobatan skabies krustosa, terutama pada kasus yang berat dan pada pasien dengan gangguan sistem imun . Ivermectin bekerja dengan cara melumpuhkan tungau melalui blokade reseptor gamma-aminobutyric acid (GABA) .
Karena ivermectin tidak bersifat ovicidal (tidak membunuh telur tungau) , pemberian dosis berulang sangat diperlukan. Kombinasi terapi topikal permethrin dan ivermectin oral seringkali memberikan hasil yang lebih efektif dalam memberantas infestasi tungau secara menyeluruh .
Rekomendasi Dosis Obat
Dosis ivermectin standar untuk dewasa dan anak-anak dengan berat badan ≥15 kg adalah 200 µg/kg berat badan per oral . Biasanya, dosis ini diberikan pada hari ke-1 dan hari ke-8 . Pada kasus yang berat atau refrakter, dosis ivermectin dapat diulang beberapa kali dengan interval 1-2 minggu sesuai dengan respons klinis pasien . Penggunaan ivermectin pada anak-anak dengan berat badan <15 kg, wanita hamil dan menyusui, serta di daerah dengan prevalensi tinggi Loa Loa umumnya tidak direkomendasikan .
Kelompok Pasien | Dosis | Frekuensi | Pertimbangan Penting |
Dewasa dan Anak ≥ 15 kg | 200 µg/kg berat badan per oral | Hari ke-1 dan ke-8, dapat diulang sesuai kebutuhan | Berikan setelah makan berlemak untuk meningkatkan penyerapan. Kontraindikasi pada anak <15 kg, wanita hamil dan menyusui, serta di daerah endemik Loa Loa. Perhatikan potensi efek samping seperti mual, muntah, diare. |
Kasus Berat atau Refrakter | 200 µg/kg berat badan per oral | Dapat diulang setiap 1-2 minggu sesuai respons klinis | Pemantauan ketat diperlukan. Pertimbangkan kombinasi dengan terapi topikal. |
Untuk permethrin, krim 5% dioleskan ke seluruh tubuh setiap hari selama 7 hari, diikuti dengan aplikasi dua kali seminggu hingga kondisi sembuh . Pada bayi, krim juga perlu dioleskan ke kulit kepala, pelipis, dan dahi . Krim dibiarkan selama 8-14 jam sebelum dibilas .
Kelompok Pasien | Frekuensi Aplikasi | Durasi | Area Aplikasi |
Dewasa | Setiap hari selama 7 hari, lalu 2 kali seminggu | Hingga sembuh | Seluruh tubuh dari kepala hingga ujung kaki, termasuk di bawah kuku. |
Anak-anak | Setiap hari selama 7 hari, lalu 2 kali seminggu | Hingga sembuh | Seluruh tubuh dari kepala hingga ujung kaki, termasuk di bawah kuku. Pada bayi, oleskan juga ke kulit kepala, pelipis, dan dahi. |
Pencegahan dan Pengendalian
Pencegahan penyebaran skabies krustosa memerlukan pengobatan simultan pada semua kontak erat pasien, termasuk anggota keluarga dan teman serumah . Dekontaminasi pakaian, sprei, dan handuk juga sangat penting, yang dapat dilakukan dengan mencuci menggunakan air panas dan mengeringkannya dengan suhu tinggi, atau dengan menyimpan barang-barang yang tidak dapat dicuci dalam kantong plastik tertutup rapat selama minimal 4 hari . Mengingat sifatnya yang sangat menular, terutama di lingkungan institusi seperti rumah sakit atau panti jompo, isolasi pasien dengan skabies krustosa perlu dipertimbangkan untuk mencegah terjadinya wabah .
Kesimpulan
Diagnosis dan terapi skabies krustosa memerlukan pemahaman yang baik mengenai manifestasi klinis atipikalnya, faktor risiko yang mendasarinya, serta peran pemeriksaan penunjang seperti dermoskopi dan kerokan kulit. Kombinasi terapi topikal dengan permethrin dan terapi sistemik dengan ivermectin merupakan pilihan utama dalam penanganan kondisi ini. Dokter umum memegang peranan penting dalam mengenali skabies krustosa, terutama pada populasi berisiko, untuk memastikan diagnosis dini dan penanganan yang efektif. Selain itu, tindakan pencegahan seperti pengobatan kontak erat dan dekontaminasi lingkungan sangat krusial untuk mengendalikan penyebaran penyakit dan mencegah kekambuhan. Kewaspadaan dan penatalaksanaan yang tepat akan membantu mengurangi risiko komplikasi serius dan dampak sosial yang mungkin timbul akibat skabies krustosa.
Referensi
Crusted Hyperkeratotic Scabies: A Case Report - PMC, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9984309/
Case report of crusted scabies, brief review of its pathophysiology ..., accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/38711879/
Crusted Scabies, a Neglected Tropical Disease: Case Series and Literature Review - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/35735761/
Scabies - StatPearls - NCBI Bookshelf, accessed March 30, 2025, https://www.ncbi.nlm.nih.gov/books/NBK544306/
Successful treatment of refractory crusted scabies - PMC, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9660564/
Initial stage of crusted scabies and possible diagnostic ... - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/39871606/
Scabies: Epidemiology, Diagnosis, and Treatment - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/34615594/
European guideline for the management of scabies - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/28639722/
Evidence and recommendations on scabies - Guidelines on the Treatment of Skin and Oral HIV-Associated Conditions in Children and Adults - NCBI, accessed March 30, 2025, https://www.ncbi.nlm.nih.gov/books/NBK305419/
Ivermectin and permethrin for treating scabies - PMC - PubMed Central, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6494415/
Scabies: a clinical update - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/39455545/
Diagnosis and treatment of scabies: a practical guide - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/11817965/
Permethrin - StatPearls - NCBI Bookshelf, accessed March 30, 2025, https://www.ncbi.nlm.nih.gov/books/NBK553150/
A new treatment regimen with permethrin in scabies - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/27982546/
Clinical practice guidelines for the diagnosis and treatment of scabies - PMC, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11589009/
Drug treatment regimens, dosage and cost - Guidelines on the Treatment of Skin and Oral HIV-Associated Conditions in Children and Adults - NCBI, accessed March 30, 2025, https://www.ncbi.nlm.nih.gov/books/NBK305406/
Crusted scabies - DermNet, accessed March 30, 2025, https://dermnetnz.org/topics/crusted-scabies
Ivermectin for Parasitic Skin Infections of Scabies: A Review of Comparative Clinical Effectiveness, Cost-Effectiveness, and Guidelines - NCBI, accessed March 30, 2025, https://www.ncbi.nlm.nih.gov/books/NBK545083/
Permethrin Cream, 5%* - DailyMed, accessed March 30, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=0494e7d2-70a5-44e5-a026-559fdf1808dd
PERMETHRIN CREAM 5% - DailyMed, accessed March 30, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=ad568fc3-8e4a-4cff-9bbb-35312451c43b
Permethrin for scabies in children - PMC - PubMed Central, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2954078/
Ivermectin for Sarcoptes scabiei hyperinfestation - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/9531662/
Treatment for crusted scabies: limitations and side effects of ..., accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/24998962/
Oral treatment of crusted scabies with ivermectin: report of two cases, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/11085675/
The Pharmacokinetics and Interactions of Ivermectin in Humans—A Mini-review - PMC, accessed March 30, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2751445/
Ivermectin safety in infants and children under 15 kg treated for scabies: a multicentric observational study - PubMed, accessed March 30, 2025, https://pubmed.ncbi.nlm.nih.gov/31344258/
Latest Post




