Menavigasi Alergi Dipenhidramin: Panduan Praktis Diagnosis dan Terapi Alergi Obat untuk Dokter Umum
7 May 2026 •
Deskripsi

Dipenhidramin, sebuah antihistamin H1 generasi pertama, telah lama dikenal dan digunakan secara luas untuk berbagai kondisi, termasuk rinitis alergi, urtikaria, mabuk perjalanan, insomnia, dan bahkan sebagai terapi tambahan pada reaksi anafilaksis. Ketersediaannya yang luas, seringkali tanpa resep (over-the-counter/OTC) dalam lebih dari 300 formulasi, membuatnya mudah diakses oleh masyarakat.
Namun, seiring berkembangnya ilmu farmakologi, konsensus medis mulai bergeser. Dipenhidramin kini dinilai memiliki rasio terapeutik yang problematik, di mana manfaatnya seringkali tidak sebanding dengan risiko efek sampingnya, terutama jika dibandingkan dengan antihistamin generasi kedua yang lebih baru.
Profil efek samping yang lebih tinggi teramati pada anak-anak dan lansia, mencakup sedasi, gangguan kognitif, dan risiko jatuh. Hal ini mendorong beberapa negara dan panduan klinis untuk membatasi penggunaannya dan lebih merekomendasikan antihistamin generasi kedua.

Bagi dokter umum, terutama yang berusia muda (25-35 tahun), penting untuk dapat membedakan antara reaksi alergi/hipersensitivitas sejati terhadap dipenhidramin dengan efek samping yang umum atau bahkan toksisitas akibat overdosis. Reaksi alergi adalah respons imunologis yang tidak terduga , sementara efek samping seperti sedasi, mulut kering, retensi urin, dan depresi sistem saraf pusat (SSP) merupakan efek farmakologis yang dapat diprediksi.
Toksisitas, yang bergantung pada dosis, dapat bermanifestasi sebagai delirium, kejang, aritmia jantung (misalnya, perpanjangan interval QTc), hingga koma. Perlu ditekankan bahwa alergi sejati terhadap antihistamin, termasuk dipenhidramin, dianggap sangat jarang terjadi.
Artikel ilmiah populer ini bertujuan memberikan panduan praktis berbasis bukti (berdasarkan tinjauan literatur PubMed yang disediakan) bagi dokter umum dalam melakukan Diagnosis dan Terapi Alergi Obat, dengan fokus spesifik pada kasus dugaan alergi dipenhidramin.
Mengenali Alergi Dipenhidramin: Mekanisme dan Manifestasi Klinis
Reaksi hipersensitivitas obat secara umum diklasifikasikan berdasarkan mekanisme imunologisnya. Tipe I, atau reaksi cepat, dimediasi oleh antibodi Imunoglobulin E (IgE). Paparan ulang terhadap alergen (dalam hal ini, dipenhidramin atau metabolitnya) pada individu yang tersensitisasi menyebabkan IgE yang terikat pada sel mast dan basofil mengikat alergen tersebut.
Hal ini memicu degranulasi sel, melepaskan mediator inflamasi seperti histamin, triptase, prostaglandin, dan leukotrien. Reaksi ini biasanya terjadi dalam hitungan menit hingga 1-6 jam setelah paparan dan bermanifestasi sebagai urtikaria, angioedema, bronkospasme, hingga anafilaksis sistemik.
Sebaliknya, reaksi Tipe IV adalah reaksi lambat yang dimediasi oleh sel T. Reaksi ini berkembang dalam beberapa jam hingga hari atau minggu setelah paparan. Sel T yang tersensitisasi akan melepaskan sitokin setelah terpapar kembali dengan antigen, memicu respons inflamasi yang melibatkan makrofag atau sel sitotoksik lainnya. Manifestasi klinisnya beragam, mulai dari dermatitis kontak, ruam makulopapular, hingga reaksi kulit berat (Severe Cutaneous Adverse Reactions/SCARs). Obat-obatan merupakan pemicu umum reaksi Tipe IV.
Khusus untuk dipenhidramin, meskipun alergi sejati jarang terjadi , laporan kasus mengkonfirmasi adanya reaksi hipersensitivitas. Anafilaksis, yang merupakan manifestasi Tipe I, telah dilaporkan, dengan beberapa kasus menunjukkan keterlibatan IgE melalui tes kulit atau tes aktivasi basofil (BAT) yang positif.
Namun, mekanisme pasti alergi antihistamin H1 tidak selalu jelas. Beberapa penelitian pada kasus alergi antihistamin lain menunjukkan hasil tes in vitro (seperti CAST/FlowCAST) yang negatif untuk mediasi IgE, sehingga memunculkan hipotesis mekanisme alternatif, seperti aktivasi paradoksikal reseptor H1 akibat kemiripan struktural antihistamin dengan histamin. Reaksi Tipe IV terhadap dipenhidramin juga dilaporkan, terutama dalam bentuk dermatitis kontak akibat penggunaan topikal , ruam makulopapular, erupsi obat terfiksir (Fixed Drug Eruption/FDE) , dan bahkan vaskulitis dalam kasus yang sangat jarang. Ketidakpastian mekanisme ini menggarisbawahi pentingnya bagi dokter untuk mempertimbangkan berbagai kemungkinan presentasi klinis dan tidak terpaku hanya pada mekanisme IgE klasik.
Prevalensi pasti alergi dipenhidramin tidak diketahui, namun literatur secara konsisten menyebutkan bahwa hipersensitivitas terhadap antihistamin secara umum sangat jarang. Meskipun demikian, kewaspadaan tetap diperlukan karena potensi reaksi yang berat.
Manifestasi klinis alergi dipenhidramin dapat bervariasi, mencakup spektrum reaksi cepat dan lambat:
Reaksi Cepat (Menit hingga <1-6 jam): Urtikaria (biduran), angioedema (pembengkakan pada bibir, lidah, saluran napas), pruritus (gatal), flushing (kemerahan kulit), dispnea (sesak napas), mengi (wheezing), bronkospasme, stridor, hipotensi, sinkop, hingga anafilaksis.
Reaksi Lambat (>1-6 jam hingga hari/minggu): Dermatitis kontak (eritema, gatal, vesikel, bula, krusta, likenifikasi) , ruam makulopapular , erupsi obat terfiksir (FDE) , vaskulitis , atau symmetrical drug-related intertriginous and flexural exanthema (SDRIFE). SCARs seperti Sindrom Stevens-Johnson (SJS), Nekrolisis Epidermal Toksik (TEN), atau Drug Reaction with Eosinophilia and Systemic Symptoms (DRESS) merupakan reaksi obat Tipe IV yang berat, namun keterkaitannya secara spesifik dengan dipenhidramin tidak disebutkan dalam sumber yang ditinjau.
Gambar 1. Efek samping Diphenhydramine
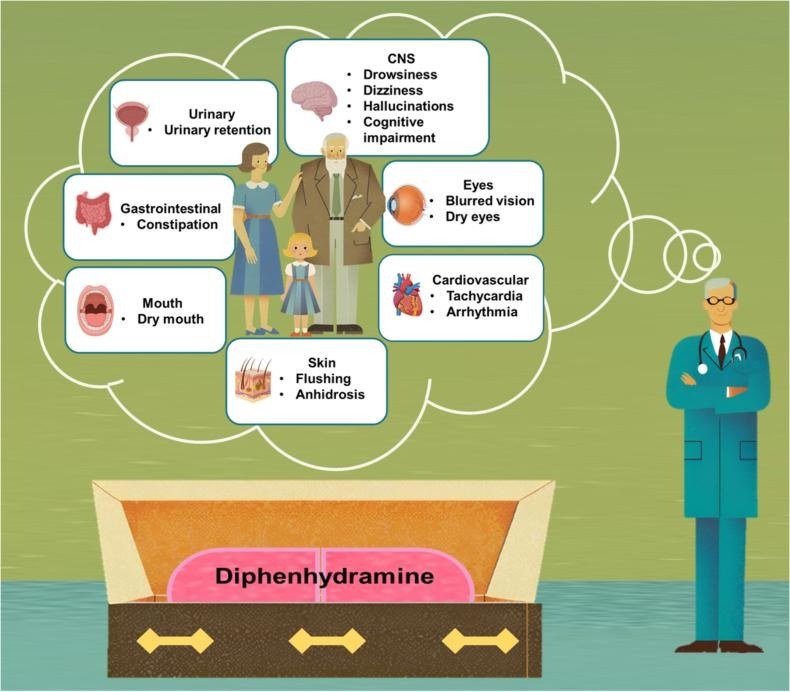
Selain reaksi alergi, perlu diwaspadai adanya reaksi paradoksikal berupa eksitasi (agitasi, kebingungan, gelisah) yang dilaporkan pada beberapa individu pengguna dipenhidramin, yang mungkin terkait dengan metabolisme ultra-cepat melalui enzim CYP2D6. Reaksi ini bisa disalahartikan sebagai reaksi alergi atau toksisitas.
Lebih lanjut, pada pengguna kronis, penghentian mendadak dapat memicu sindrom putus obat (withdrawal syndrome) dengan gejala non-spesifik seperti takikardia, hipersalivasi, midriasis, tremor, dan rigiditas, yang dapat menyerupai kondisi lain seperti sindrom neuroleptik maligna atau toksisitas antikolinergik.
Kompleksitas presentasi klinis ini menekankan pentingnya anamnesis yang cermat dan pemeriksaan fisik menyeluruh untuk membedakan alergi dari efek samping, toksisitas, reaksi paradoksikal, atau sindrom putus obat. Waktu onset dan morfologi reaksi menjadi petunjuk kunci.
Tabel 1: Perbandingan Manifestasi Alergi vs. Efek Samping Umum & Toksisitas Dipenhidramin
Fitur Klinis | Reaksi Alergi (Tipe I / IV) | Efek Samping Umum | Toksisitas / Overdosis |
Kulit | Urtikaria, Angioedema, Pruritus, Flushing , Dermatitis Kontak , Ruam Makulopapular , FDE , Vaskulitis | Fotosensitivitas, Diaphoresis | Kulit memerah (flushed skin), Kulit kering |
SSP | (Anafilaksis: bisa terjadi penurunan kesadaran) | Sedasi/mengantuk, Pusing, Gangguan koordinasi, Kebingungan (terutama lansia), Eksitasi paradoksikal (anak, CYP2D6 UM) | Delirium, Agitasi, Kebingungan, Halusinasi, Ataksia, Tremor, Kejang, Koma |
Kardiovaskular | Hipotensi, Takikardia (pada anafilaksis) | Palpitasi, Takikardia, Hipotensi (terutama lansia) | Takikardia, Hipotensi, Aritmia (Perpanjangan QTc, QRS melebar) |
Antikolinergik | (Bukan ciri khas alergi) | Mulut kering, Penglihatan kabur, Konstipasi, Retensi urin | Membran mukosa kering, Midriasis, Penglihatan kabur, Retensi urin, Penurunan bising usus, Hipertermia |
Pernapasan | Dispnea, Mengi, Bronkospasme, Stridor, Edema laring (pada anafilaksis) | Sekresi bronkus mengental | (Depresi napas pada kasus berat) |
Waktu Onset | Cepat (menit-jam) untuk Tipe I ; Lambat (jam-minggu) untuk Tipe IV | Terkait waktu paruh dan dosis | Terkait dosis dan waktu absorpsi (puncak serum 2-3 jam oral) |
Ketergantungan Dosis | Reaksi Tipe B (umumnya tidak tergantung dosis setelah ambang batas tercapai) | Umumnya tergantung dosis | Sangat tergantung dosis (gejala sedang ≥ 0.3g, berat ≥ 1g) |
Diagnosis Alergi Obat: Pendekatan untuk Dipenhidramin
Pendekatan diagnostik untuk dugaan alergi obat, termasuk dipenhidramin, dimulai dengan langkah fundamental yaitu anamnesis yang cermat dan terstruktur. Informasi krusial yang perlu digali meliputi:
Identitas obat yang dicurigai: Nama dagang/generik dipenhidramin, formulasi (tablet, sirup, injeksi, topikal).
Indikasi penggunaan obat.
Dosis, rute pemberian, dan durasi penggunaan.
Kronologi reaksi: Waktu antara dosis terakhir dan timbulnya gejala (reaksi cepat vs lambat).
Deskripsi detail gejala: Morfologi lesi kulit, tingkat keparahan, keterlibatan organ sistemik.
Riwayat paparan sebelumnya: Apakah pasien pernah menggunakan dipenhidramin atau antihistamin sejenis sebelumnya dan bagaimana toleransinya.
Faktor penyerta: Penggunaan obat lain secara bersamaan, adanya infeksi (misalnya virus), riwayat atopi.
Penanganan yang sudah diberikan dan responsnya.
Setelah anamnesis, tes diagnostik in vivo dapat dipertimbangkan:
Tes Kulit:
Prinsip Umum: Tes tusuk kulit (Skin Prick Test/SPT) dan tes intradermal (Intradermal Test/IDT) digunakan untuk mendeteksi sensitisasi IgE pada reaksi Tipe I. SPT melibatkan penusukan superfisial kulit melalui tetesan ekstrak alergen, sementara IDT menyuntikkan sejumlah kecil alergen ke dalam dermis. Hasil positif (bentol/wheal ≥3 mm dari kontrol negatif setelah 15-20 menit) menunjukkan adanya sensitisasi IgE. Tes tempel (Patch Test/PT) digunakan untuk reaksi Tipe IV (lambat), di mana alergen dalam patch ditempelkan di kulit selama 48 jam dan dibaca setelahnya untuk melihat reaksi inflamasi. Penggunaan kontrol positif (histamin) dan negatif (saline) sangat penting. Obat-obatan yang dapat mengganggu hasil tes, seperti antihistamin (H1 dan H2), antidepresan trisiklik, dan kortikosteroid topikal potensi tinggi di lokasi tes, harus dihentikan beberapa waktu sebelum tes.
Spesifik Dipenhidramin: Laporan kasus menunjukkan hasil SPT, IDT , dan PT yang positif pada pasien dengan alergi dipenhidramin. Namun, beberapa tinjauan literatur menyatakan bahwa reliabilitas tes kulit (selain PT untuk dermatitis kontak atau FDE) untuk mendiagnosis hipersensitivitas sistemik terhadap antihistamin secara umum belum optimal. Hal ini menunjukkan bahwa tes kulit negatif belum tentu menyingkirkan kemungkinan alergi dipenhidramin sistemik, sehingga meningkatkan peran anamnesis dan potensi uji provokasi. Tes kulit idealnya dilakukan 4 minggu hingga 6 bulan setelah reaksi akut mereda. Perlu diingat bahwa SPT dan terutama IDT memiliki risiko kecil menimbulkan reaksi sistemik.
Uji Provokasi Obat (Drug Provocation Test/DPT):
Peran: DPT dianggap sebagai baku emas (gold standard) untuk diagnosis definitif alergi obat, terutama jika anamnesis sugestif namun tes kulit atau in vitro negatif, tidak tersedia, atau tidak reliabel. DPT bertujuan untuk mengkonfirmasi alergi terhadap obat yang dicurigai atau membuktikan toleransi terhadap obat alternatif.
Indikasi & Kontraindikasi: Keputusan melakukan DPT harus didasarkan pada penilaian rasio risiko-manfaat yang cermat. DPT dikontraindikasikan pada pasien dengan riwayat SCARs (SJS/TEN/DRESS). Stratifikasi risiko berdasarkan tingkat keparahan reaksi awal semakin sering digunakan; pasien dengan risiko rendah (misalnya, ruam makulopapular ringan non-sistemik) mungkin dapat menjalani DPT langsung tanpa tes kulit sebelumnya, terutama pada anak-anak. DPT biasanya dilakukan 4 minggu hingga 6 bulan pasca reaksi.
Protokol: DPT harus dilakukan di fasilitas medis yang memadai dengan pengawasan ketat dan kesiapan penanganan reaksi darurat. Prosedurnya melibatkan pemberian obat yang dicurigai (atau alternatif) secara terkontrol dengan dosis bertahap (misalnya, protokol 2 langkah atau multi-langkah), diikuti periode observasi setelah setiap dosis. Protokol standar (misalnya, dari European Network on Drug Allergy/ENDA) ada, namun detailnya dapat bervariasi. Meskipun tidak ada protokol DPT spesifik untuk alergi dipenhidramin yang dirinci dalam sumber, prinsip umum ini berlaku. Uji tantangan (challenge test) telah digunakan untuk memastikan toleransi terhadap antihistamin alternatif pada kasus alergi antihistamin. Mengingat kompleksitas dan risikonya, DPT seringkali merupakan prosedur yang dilakukan oleh spesialis.
Tes In Vitro: Tes laboratorium seperti pengukuran IgE spesifik (sIgE) tersedia untuk beberapa obat, namun sensitivitasnya seringkali rendah dan belum tentu tervalidasi untuk semua obat, termasuk antihistamin. Tes Aktivasi Basofil (BAT) adalah tes fungsional yang lebih terspesialisasi dan pernah digunakan dalam laporan kasus alergi dipenhidramin. Lymphocyte Transformation Test (LTT) dapat berguna untuk reaksi lambat (Tipe IV) namun seringkali masih dalam ranah penelitian. Pengukuran kadar triptase serum dapat membantu mengkonfirmasi anafilaksis jika sampel darah diambil segera (optimal 1-2 jam) setelah onset gejala.
Secara keseluruhan, strategi Diagnosis dan Terapi Alergi Obat untuk dipenhidramin sangat bergantung pada anamnesis klinis yang mendalam.
Tatalaksana Reaksi Alergi Akut Dipenhidramin
Penanganan reaksi alergi akut akibat dipenhidramin bergantung pada tingkat keparahannya:
Tindakan Segera: Langkah pertama dan terpenting adalah menghentikan segera pemberian dipenhidramin dalam bentuk apapun. Lakukan penilaian cepat terhadap jalan napas (Airway), pernapasan (Breathing), dan sirkulasi (Circulation) (ABC).
Reaksi Ringan (misalnya, urtikaria terbatas, pruritus):
Paradoksnya, dipenhidramin sendiri adalah obat yang digunakan untuk mengatasi reaksi alergi ringan. Jika dipenhidramin adalah penyebab reaksinya, maka obat ini jelas tidak dapat digunakan. Sebagai gantinya, antihistamin lain yang dapat ditoleransi pasien perlu diberikan. Antihistamin generasi kedua (misalnya, cetirizine, fexofenadine) menjadi pilihan logis karena memiliki efikasi yang sebanding untuk gejala kulit namun dengan profil keamanan yang lebih baik (terutama kurangnya efek sedasi). Pendekatan ini, meskipun tidak secara eksplisit disebutkan dalam konteks manajemen alergi terhadap dipenhidramin dalam sumber, merupakan kesimpulan logis berdasarkan data yang ada.
Reaksi Sedang hingga Berat (misalnya, urtikaria generalisata, angioedema, gejala pernapasan, hipotensi – Anafilaksis):
Epinefrin adalah Lini Pertama: Penanganan anafilaksis harus mengutamakan pemberian epinefrin (adrenalin) intramuskular (IM) sesegera mungkin. Pemberian dini terbukti kritis untuk mencegah perburukan dan hasil fatal. Dosis obat alergi standar untuk epinefrin pada orang dewasa adalah 0.3 hingga 0.5 mg (0.3-0.5 mL larutan 1:1000) IM, diulang setiap 5 hingga 10 menit jika diperlukan. Dosis pediatrik adalah 0.01 mg/kg (maksimum 0.3-0.5 mg tergantung berat badan dan usia). Lokasi injeksi yang diutamakan adalah paha anterolateral. Penting untuk tidak menunda pemberian epinefrin karena kekhawatiran efek samping; manfaatnya jauh lebih besar daripada risikonya pada kondisi anafilaksis.
Terapi Ajuvan (Tambahan):
Antihistamin (H1 dan H2): Dianggap sebagai terapi lini kedua atau ajuvan, diberikan setelah epinefrin untuk membantu meredakan gejala kulit seperti urtikaria dan pruritus. Antihistamin tidak efektif untuk mengatasi obstruksi jalan napas, hipotensi, atau syok. Jika dipenhidramin bukan penyebabnya, dosis IV adalah 25-50 mg untuk dewasa dan 1-2 mg/kg untuk anak. Antihistamin generasi kedua dapat dipertimbangkan karena efek sedasi yang lebih rendah. Antagonis H2 (misalnya, ranitidin, famotidin) terkadang ditambahkan, namun bukti ilmiah kuat yang mendukung penggunaannya masih terbatas. Perlu dicatat bahwa meskipun dipenhidramin disetujui FDA sebagai ajuvan pada anafilaksis setelah gejala akut terkontrol dan sering digunakan , pedoman menekankan bahwa ia bukanlah pengganti epinefrin. Ini menegaskan pesan penting bagi dokter: Epinefrin adalah yang utama dan pertama.
Kortikosteroid: Peran utamanya adalah untuk mencegah reaksi berkepanjangan atau bifasik (reaksi berulang setelah perbaikan awal), bukan untuk mengatasi gejala akut.
Terapi Suportif: Pemberian oksigen, resusitasi cairan intravena dengan kristaloid isotonik (misalnya, NaCl 0.9%) untuk mengatasi hipotensi akibat syok distributif , bronkodilator inhalasi (misalnya, salbutamol) jika terjadi bronkospasme yang tidak merespons epinefrin , dan manajemen jalan napas definitif jika diperlukan.
Konteks Dosis (Kata Kunci SEO: "Dosis Obat Alergi"):
Sebagai konteks, dosis obat alergi terapeutik standar untuk dipenhidramin adalah: Dewasa 25-50 mg per oral (PO), IM, atau IV setiap 4-6 jam (maksimum harian 300 mg PO; 400 mg IM/IV). Dosis pediatrik bervariasi tergantung usia (misalnya, 2-11 tahun: 1-2 mg/kg PO/IM/IV setiap 4-6 jam, dengan batas maksimum harian). Penting diingat, ini adalah dosis terapeutik umum, bukan dosis untuk mengobati alergi terhadap dipenhidramin itu sendiri.
Dosis epinefrin untuk anafilaksis adalah dosis obat alergi yang paling krusial dalam reaksi berat.
Manajemen Jangka Panjang dan Alternatif Pengobatan
Setelah diagnosis alergi dipenhidramin ditegakkan, strategi manajemen jangka panjang berfokus pada:
Penghindaran (Avoidance): Menghindari paparan dipenhidramin dalam segala bentuk sediaan (oral, topikal, injeksi) adalah kunci utama. Edukasi pasien mengenai sumber-sumber tersembunyi dipenhidramin (misalnya, dalam obat batuk pilek kombinasi, obat tidur OTC) sangat penting. Dokumentasi alergi dalam kartu atau paspor alergi sangat direkomendasikan untuk mencegah paparan di kemudian hari.
Identifikasi Alternatif: Pasien yang alergi dipenhidramin mungkin masih memerlukan antihistamin untuk kondisi lain.
Antihistamin Generasi Kedua: Sangat direkomendasikan sebagai alternatif yang lebih aman. Obat-obat ini memiliki efikasi yang sebanding atau bahkan lebih baik, namun dengan efek samping SSP (sedasi, gangguan kognitif) dan antikolinergik yang jauh lebih minimal. Contohnya termasuk Cetirizine, Levocetirizine, Fexofenadine, Loratadine, Desloratadine, dan Bilastine.
Reaktivitas Silang (Cross-Reactivity): Kemungkinan reaksi silang antara antihistamin yang berbeda memang ada, namun polanya tidak selalu dapat diprediksi berdasarkan kelas kimia saja. Laporan kasus menunjukkan adanya reaksi silang antara kelas piperazin (misalnya, cetirizine, hydroxyzine) dan piperidin (misalnya, loratadine, fexofenadine, bepotastine). Namun, ada juga laporan kasus anafilaksis terhadap dipenhidramin (suatu etanolamin) tanpa reaktivitas silang terhadap loratadine (suatu piperidin). Kompleksitas ini, ditambah dengan jarangnya kasus alergi antihistamin, menyarankan pendekatan pragmatis. Memilih antihistamin generasi kedua dari kelas kimia yang berbeda dengan dipenhidramin (misalnya, piperidin atau piperazin) sambil tetap memantau respons pasien mungkin merupakan langkah awal yang logis. Uji provokasi untuk memastikan toleransi alternatif dapat dipertimbangkan pada kasus berisiko tinggi atau jika timbul reaksi terhadap alternatif.
Dosis Alternatif (Kata Kunci SEO: "Dosis Obat Alergi"):
Dosis obat alergi standar untuk beberapa antihistamin generasi kedua yang umum digunakan adalah sebagai berikut (dosis dewasa):
Cetirizine: 5 mg atau 10 mg sekali sehari
Levocetirizine: 5 mg sekali sehari
Fexofenadine: 180 mg sekali sehari (atau 120 mg tergantung indikasi)
Loratadine: 10 mg sekali sehari
Desloratadine: 5 mg sekali sehari
Bilastine: 20 mg sekali sehari
Perlu dicatat bahwa peningkatan dosis (hingga 4 kali lipat) antihistamin generasi kedua merupakan strategi yang direkomendasikan dalam pedoman tata laksana urtikaria kronis spontan (UKS) yang tidak responsif terhadap dosis standar, dan umumnya dianggap efektif serta aman untuk indikasi UKS tersebut. Namun, strategi peningkatan dosis ini tidak secara spesifik dibahas untuk penanganan alergi terhadap antihistamin lain.
Tabel 2: Alternatif Antihistamin Generasi Kedua yang Umum Digunakan
Nama Antihistamin | Kelas Kimia (jika tersedia) | Dosis Dewasa Standar | Catatan Penting |
Cetirizine | Piperazin | 5-10 mg/hari | Onset cepat , dapat menyebabkan sedikit sedasi pada beberapa individu |
Levocetirizine | Piperazin (enansiomer R dari cetirizine) | 5 mg/hari | Mirip cetirizine, potensi sedasi mungkin lebih rendah |
Fexofenadine | Piperidin | 120-180 mg/hari | Non-sedating, tidak mengganggu fungsi kognitif/psikomotor |
Loratadine | Piperidin | 10 mg/hari | Non-sedating |
Desloratadine | Piperidin (metabolit loratadine) | 5 mg/hari | Non-sedating, tidak mengganggu fungsi kognitif |
Bilastine | Piperidin | 20 mg/hari | Disebutkan sebagai antihistamin generasi kedua |
Kesimpulan
Alergi terhadap dipenhidramin merupakan kejadian langka, namun potensial terjadi dan perlu dibedakan secara cermat dari efek samping farmakologis atau toksisitas yang lebih umum. Diagnosis dan Terapi Alergi Obat dalam konteks ini sangat bergantung pada anamnesis klinis yang detail.
Tes kulit memiliki keterbatasan reliabilitas untuk reaksi sistemik terhadap dipenhidramin, menjadikan uji provokasi obat (DPT) sebagai baku emas diagnostik, meskipun pelaksanaannya memerlukan kehati-hatian dan seringkali dilakukan oleh spesialis.
Penatalaksanaan reaksi akut harus memprioritaskan kondisi pasien. Pada reaksi ringan, antihistamin alternatif (generasi kedua) menjadi pilihan. Pada anafilaksis, epinefrin intramuskular adalah terapi lini pertama yang tidak tergantikan; antihistamin hanya berperan sebagai terapi ajuvan.
Manajemen jangka panjang berpusat pada penghindaran total dipenhidramin dan edukasi pasien. Pemilihan antihistamin alternatif, terutama dari generasi kedua, harus mempertimbangkan profil keamanan dan dosis obat alergi yang sesuai, dengan kewaspadaan terhadap kemungkinan reaktivitas silang yang jarang terjadi.
Secara keseluruhan, meskipun dipenhidramin memiliki peran historis, profil risiko-manfaatnya kini dianggap kurang menguntungkan dibandingkan antihistamin generasi kedua yang lebih baru dan lebih aman. Dokter umum dihimbau untuk lebih kritis dalam meresepkan dipenhidramin, mempertimbangkan alternatif yang lebih aman, dan siap untuk mengenali serta menangani potensi reaksi hipersensitivitas yang mungkin timbul.
Referensi
Diphenhydramine - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK526010/
Diphenhydramine - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/sites/books/NBK526010/
Comparison of Cetirizine to Diphenhydramine in the Treatment of Acute Food Allergic Reactions - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3205335/
Diphenhydramine Toxicity - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK557578/
Diphenhydramine - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/30252266/
Diphenhydramine - LiverTox - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK548470/
Antiemetic Histamine H1 Receptor Blockers - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK533003/
Diphenhydramine Hydrochloride Capsules, USP - DailyMed, diakses April 21, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=75f0cde5-c419-416d-9c13-bfc03bd83b1d&type=display
Diphenhydramine: It is time to say a final goodbye - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11803843/
Diphenhydramine versus nonsedating antihistamines for acute allergic reactions: a literature review - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/17883909/
Time-dependent inhibition of histamine-induced cutaneous responses by oral and intramuscular diphenhydramine and oral fexofenadine - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/18517077/
A comparison of the effect of diphenhydramine and desloratadine on vigilance and cognitive function during treatment of ragweed-induced allergic rhinitis - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/14582817/
Diphenhydramine: Time to Move on? - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/35999169/
Pharmacology of Antihistamines - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3666185/
Drug Hypersensitivity: Diagnosis, Genetics, and Prevention - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6121083/
Guideline for the diagnosis of drug hypersensitivity reactions: S2K-Guideline of the German Society for Allergology and Clinical Immunology (DGAKI) and the German Dermatological Society (DDG) in collaboration with the Association of German Allergologists (AeDA), the German Society for Pediatric Allergology and Environmental Medicine (GPA), the German Contact Dermatitis Research Group, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4479479/
Chronic diphenhydramine abuse and withdrawal: A diagnostic challenge - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5874453/
Hypersensitivity to antihistamines - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/24169055/
Type I Hypersensitivity Reaction - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560561/
Hypersensitivity revisited - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC1114106/
Anaphylaxis - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK482124/
Overview of Allergic and Atopic Disorders - Immunology - Merck Manuals, diakses April 21, 2025, https://www.merckmanuals.com/professional/immunology-allergic-disorders/allergic-autoimmune-and-other-hypersensitivity-disorders/overview-of-allergic-and-atopic-disorders
Testing for Drug Hypersensitivity Syndromes - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3626363/
Guideline for allergological diagnosis of drug hypersensitivity reactions: S2k Guideline of the German Society for Allergology and Clinical Immunology (DGAKI) in cooperation with the German Dermatological Society (DDG), the Association of German Allergologists (ÄDA), the German Society for Pediatric Allergology (GPA), the German Contact Dermatitis Research Group (DKG),, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10495942/
Direct Oral Provocation Test Is Safe and Effective in Diagnosing Beta-Lactam Allergy in Low-Risk Children With Mild Cutaneous Reactions - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7438762/
Type IV Hypersensitivity Reaction - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK562228/
A patient with anaphylaxis to diphenhydramine without cross ..., diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/29196087/
Anaphylactic reaction due to diphenhydramine - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/9722235/
Hypersensitivity reaction to intravenous but not oral tacrolimus - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3491576/
Anaphylactic shock caused by antihistamines - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/21721383/
Hyperresponsiveness to antihistamines in spontaneous urticaria ..., diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6040003/
Cutaneous drug eruption induced by antihistamines - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/25394293/
An unusual vasculitis due to diphenhydramine. Cutaneous and central nervous system involvement - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/4221165/
Allergy - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK545237/
Drug Provocation Testing in the Diagnosis of Symmetrical Drug-Related Intertriginous and Flexural Exanthema (SDRIFE) Induced by Clarithromycin - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8450659/
Guidelines for the management of drug-induced hypersensitivity syndrome 2023 - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/39895539/
Drug-induced hypersensitivity syndrome/drug reaction with eosinophilia and systemic symptoms. Part II diagnosis and management - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37516356/
Drug Hypersensitivity Reactions - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37394254/
Paradoxical excitation on diphenhydramine may be associated with being a CYP2D6 ultrarapid metabolizer: three case reports - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/18227744/
Hypersensitivity Reactions to Iodinated Contrast Media - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9138609/
Is a Drug Allergy in a Patient's History Real? Our Experience with Diagnostic Drug Provocation Tests, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11944054/
Drug allergy - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/39844329/
Drug allergy - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/30275849/
Stamping a Case of Cutaneous Adverse Drug Reaction: Proving Beyond Causality Assessment - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5903058/
Safety of direct oral provocation testing using the Amoxicillin-2-step-challenge in children with history of non-immediate reactions to amoxicillin - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8283145/
Allergy skin tests - Mayo Clinic, diakses April 21, 2025, https://www.mayoclinic.org/tests-procedures/allergy-tests/about/pac-20392895
The skin prick test – European standards - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3565910/
Prick, patch or blood test? A simple guide to allergy testing - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8346756/
Allergy Testing - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK537020/
IgE allergy diagnostics and other relevant tests in allergy, a World Allergy Organization position paper - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7044795/
Approach to the diagnosis of drug hypersensitivity reactions: similarities and differences between Europe and North America - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5347172/
Reliability of allergy skin testing - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/29273134/
Hypersensitivity Reactions to Biologicals: from Bench to Bedside - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7222858/
Guideline for the diagnosis of drug hypersensitivity reactions: S2K-Guideline of the German Society for Allergology and Clinical Immunology (DGAKI) and the German Dermatological Society (DDG) in collaboration with the Association of German Allergologists (AeDA), the German Society for Pediatric Allergology and Environmental Medicine (GPA), the German Contact Dermatitis Research Group (DKG), the Swiss Society for Allergy and Immunology (SGAI), the Austrian Society for Allergology and Immunology (ÖGAI), the German Academy of Allergology and Environmental Medicine (DAAU), the German Center for Documentation of Severe Skin Reactions and the German Federal Institute for Drugs and Medical Products (BfArM) - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/26120552/
Reactions to prick and intradermal skin tests - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/19492661/
A practical method of drug provocation testing to prove tolerance to alternative drugs in drug hypersensitivity - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/33021762/
EAACI/ENDA position paper on drug provocation testing - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/38155501/
Safety of direct oral provocation testing using the Amoxicillin-2-step-challenge in children with history of non-immediate reactions to amoxicillin - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/34306301/
Amoxicillin oral provocation challenge in a primary care clinic: a descriptive analysis, diakses April 21, 2025, https://www.cmajopen.ca/content/9/2/E394
Drug Hypersensitivity - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/30135011/
Optimal treatment of anaphylaxis: antihistamines versus epinephrine - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/25141245/
Epinephrine - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK482160/
Management of Anaphylaxis - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/34823751/
Anaphylaxis-a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/32001253/
Retrospective review of diphenhydramine versus diphenhydramine plus glucocorticoid for treatment of uncomplicated allergic reaction in dogs - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/33749168/
Retrospective review of diphenhydramine vs diphenhydramine plus glucocorticoid for the treatment of allergic reaction in cats - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10811981/
Retrospective review of diphenhydramine vs diphenhydramine plus glucocorticoid for the treatment of allergic reaction in cats - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37278221/
DiphenhydrAMINE Hydrochloride Injection, USP - DailyMed, diakses April 21, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=6d1aa0e2-036d-4382-a458-fc0300dba7cb
Benadryl ® - DailyMed, diakses April 21, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=702f9786-7ce9-43e4-921d-e1db09612127
DIPHENHYDRAMINE HCl 25mg, USP - DailyMed, diakses April 21, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=08bff194-0ae9-4df6-a4a1-e4661c3bfad7
diphenhydramine hydrochloride injection, solution Mylan Institutional LLC - DailyMed, diakses April 21, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=82cd7a3c-acd6-44dc-8c95-f066162a510c&type=display
H1 Antihistamines: Current Status and Future Directions - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3650962/
Using Patient Profiles To Guide The Choice Of Antihistamines In The Primary Care Setting In Malaysia: Expert Consensus And Recommendations - PMC - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6828722/
Efficacy and Safety of Up-dosed Second-generation Antihistamines in Uncontrolled Chronic Spontaneous Urticaria: A Review - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10027330/
H1-Antihistamine Up-Dosing in Chronic Spontaneous Urticaria: Patients' Perspective of Effectiveness and Side Effects – A Retrospective Survey Study - PubMed Central, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3164658/
Multiple H1-antihistamine-induced urticaria - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/19348661/
Bepotastine-induced urticaria, cross-reactive with other antihistamines - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5088262/
Cetirizine - StatPearls - NCBI Bookshelf, diakses April 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK549776/
Effectiveness and safety of antihistamines up to fourfold or higher in treatment of chronic spontaneous urticaria - PMC, diakses April 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5309999/
Comparative Safety Profiles of Individual Second-Generation H1-Antihistamines for the Treatment of Chronic Urticaria: A Systematic Review and Network Meta-Analysis of Randomized Controlled Trials - PubMed, diakses April 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37088368/



