Diagnosis dan Terapi Gangren Pedis: Panduan Komprehensif Berbasis Bukti untuk Praktik Klinis
29 Jan 2026 • Interna , Kulit , bedah
Deskripsi
Bagian 1: Pendahuluan: Memahami Gangren Pedis sebagai Konsekuensi Kritis Kaki Diabetik
Gangren pedis, khususnya dalam konteks kaki diabetik, bukan merupakan entitas penyakit yang berdiri sendiri, melainkan manifestasi akhir dari kegagalan sistemik dan lokal yang kompleks dan progresif. Kondisi ini merepresentasikan titik puncak dari perjalanan patologis yang dipicu oleh diabetes melitus yang tidak terkontrol, yang berujung pada kerusakan jaringan ireversibel dan seringkali, amputasi.
Memahami gangren pedis sebagai konsekuensi kritis dari ulkus kaki diabetik (UKD) adalah langkah fundamental pertama bagi setiap klinisi. Ini mengubah paradigma penanganan dari sekadar perawatan luka lokal menjadi manajemen penyakit sistemik yang komprehensif, di mana deteksi dini dan intervensi proaktif menjadi kunci utama untuk penyelamatan tungkai dan nyawa pasien.
1.1 Epidemiologi dan Dampak Klinis: Beban Ulkus Kaki Diabetik (UKD) dan Gangren
Ulkus kaki diabetik merupakan masalah kesehatan global yang signifikan. Prevalensi gabungan UKD di seluruh dunia dilaporkan mencapai 6.3%, dengan variasi geografis yang mencolok; Amerika Utara mencatat prevalensi tertinggi sebesar 13%, sementara Oceania mencatat yang terendah sebesar 3%. Data ini menggarisbawahi besarnya populasi yang berisiko.
Secara individual, pasien dengan diabetes melitus tipe 1 maupun tipe 2 memiliki risiko seumur hidup untuk mengalami komplikasi UKD setinggi 25%. Angka ini menyoroti kerentanan yang luar biasa pada populasi ini dan menegaskan peran penting dokter layanan primer dalam skrining dan pencegahan.
Konsekuensi dari UKD sangat berat, jauh melampaui sekadar luka pada kaki. UKD merupakan penyebab utama morbiditas, rawat inap, dan amputasi non-traumatik pada penyandang diabetes. Lebih dari itu, UKD adalah penanda prognostik yang buruk untuk kelangsungan hidup. Angka kematian dalam 5 tahun bagi individu dengan UKD adalah sekitar 30%. Angka ini melonjak drastis hingga melebihi 70% bagi mereka yang menjalani amputasi mayor.
Sebagai perbandingan, tingkat mortalitas ini melebihi banyak jenis kanker, sebuah fakta yang seringkali tidak disadari dan harus menjadi pendorong untuk penanganan yang agresif. Gangren, sebagai komplikasi paling parah dari UKD, dapat dianggap sebagai "epidemi senyap" yang mempengaruhi 1 hingga 2% populasi di negara maju selama hidup mereka, dengan dampak yang menghancurkan pada kualitas hidup dan membebani sistem kesehatan secara finansial.

1.2 Patofisiologi Fundamental: Trias Kritis Neuropati, Penyakit Arteri Perifer (PAD), dan Deformitas
Proses terbentuknya ulkus hingga menjadi gangren berakar pada interaksi kompleks dari tiga faktor patofisiologis utama, yang dikenal sebagai "trias kritis". Kombinasi dari neuropati perifer, trauma (seringkali minor dan tidak disadari), dan deformitas kaki bertanggung jawab atas sekitar 63% dari semua kasus ulkus kaki diabetik.
Neuropati: Kerusakan saraf akibat hiperglikemia kronis merupakan pemicu utama. Kerusakan ini bermanifestasi dalam tiga domain:
Neuropati Sensorik: Ini adalah komponen yang paling dikenal, di mana terjadi penurunan atau hilangnya sensasi protektif terhadap nyeri, suhu, dan tekanan. Akibatnya, pasien tidak menyadari adanya cedera minor, seperti gesekan dari sepatu yang tidak pas atau benda asing di dalam sepatu, yang memungkinkan cedera tersebut berkembang menjadi ulkus.
Neuropati Motorik: Terjadi ketidakseimbangan pada otot-otot intrinsik kaki. Hal ini menyebabkan perubahan anatomi dan deformitas, seperti jari martil (hammer toe), jari cakar (claw toe), dan arkus kaki yang menonjol. Deformitas ini menciptakan titik-titik tumpu dengan tekanan plantar yang sangat tinggi, yang menjadi lokasi umum terbentuknya ulkus. Kondisi ekstrem dari neuropati motorik adalah artropati Charcot, suatu proses destruktif pada sendi dan tulang kaki yang secara dramatis meningkatkan risiko ulserasi (peluang tahunan 17%) dan amputasi berikutnya.
Neuropati Autonom: Disfungsi saraf otonom mengganggu regulasi aliran darah dan produksi keringat di kaki. Hal ini menyebabkan kulit menjadi kering (xerosis), tidak elastis, dan rentan terhadap pecah-pecah (fisura). Fisura ini menjadi portal masuk yang ideal bagi bakteri untuk menginvasi jaringan subkutan.
Gambar 1. Ulkus diabetic dengan neuropati
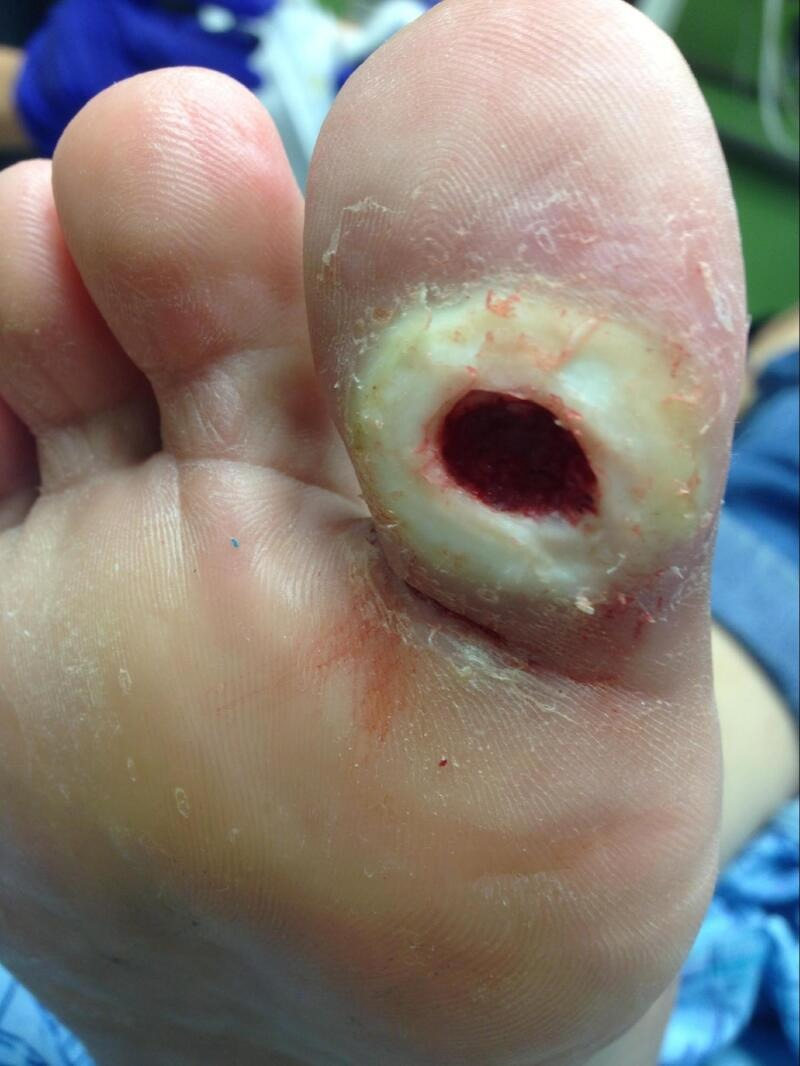
Penyakit Arteri Perifer (PAD): PAD, atau insufisiensi vaskular, memperburuk situasi secara signifikan. Kondisi ini mempengaruhi 30% hingga 50% pasien dengan UKD dan merupakan prediktor kunci kegagalan penyembuhan luka dan kehilangan tungkai, terutama jika terjadi bersamaan dengan infeksi. Aterosklerosis pada pembuluh darah tungkai bawah mengurangi aliran darah, oksigen, dan nutrisi yang esensial untuk proses penyembuhan luka dan respons imun. Banyak pasien dengan PAD bersifat asimtomatik atau hanya menunjukkan gejala samar seperti klaudikasio intermiten, sehingga seringkali tidak terdiagnosis hingga ulkus yang tidak kunjung sembuh muncul.
1.3 Jalur Progresi dari Ulkus Menjadi Gangren: Peran Sentral Infeksi dan Iskemia Kritis
Setelah sawar kulit rusak dan ulkus terbentuk, dua faktor menjadi pendorong utama progresi menuju gangren: infeksi dan iskemia. Jaringan yang insensat dan iskemik adalah medium yang sempurna bagi pertumbuhan bakteri. Mekanisme pembentukan gangren melibatkan kaskade yang merusak: infeksi yang tidak terkontrol memicu trombosis pada pembuluh darah subkutan kecil.
Trombosis ini memperparah iskemia jaringan, menciptakan lingkungan anaerobik yang ideal untuk pertumbuhan bakteri yang lebih virulen. Iskemia yang memburuk ini kemudian menyebabkan nekrosis jaringan yang masif. Pada titik ini, kebutuhan oksigen jaringan untuk bertahan hidup dan melawan infeksi jauh melampaui kapasitas suplai dari sirkulasi yang terganggu, mengakibatkan kematian jaringan yang luas atau gangren.
Secara klinis, penting untuk membedakan antara gangren kering dan gangren basah. Gangren kering biasanya merupakan hasil dari iskemia murni tanpa infeksi yang signifikan; jaringan tampak kering, hitam, dan termumifikasi. Sebaliknya, gangren basah mengindikasikan adanya superinfeksi pada jaringan nekrotik. Kondisi ini ditandai dengan adanya pembengkakan, bula, bau busuk, dan drainase purulen, serta seringkali disertai tanda-tanda sistemik infeksi. Gangren basah merupakan keadaan darurat bedah yang memerlukan intervensi segera.
Pemahaman ini mengarah pada sebuah kesimpulan fundamental: gangren pedis bukanlah masalah "infeksi" atau "luka" semata, melainkan sebuah masalah "kegagalan sistem host". Gangren adalah gejala lokal dari penyakit sistemik yang tidak terkendali (diabetes) yang bermanifestasi sebagai kegagalan organ target (saraf, pembuluh darah, kulit).
Keberhasilan terapi antibiotik bergantung pada keberhasilan revaskularisasi , dan risiko amputasi secara langsung terkait dengan kontrol glikemik. Oleh karena itu, pendekatan klinis harus bersifat sistemik sejak awal. Meresepkan antibiotik tanpa secara agresif menangani kontrol gula darah, status vaskular, dan tekanan mekanis pada kaki adalah tindakan yang hanya mengobati gejala, bukan penyakit dasarnya, dan hampir pasti akan gagal. Ini mengubah peran dokter umum dari sekadar manajer luka menjadi koordinator perawatan sistemik dan lokal yang terintegrasi.
Bagian 2: Pilar Diagnosis Gangren Pedis: Dari Anamnesis hingga Pencitraan Lanjutan
Diagnosis yang akurat dan stratifikasi risiko yang tepat adalah fondasi dari manajemen gangren pedis yang berhasil. Proses ini lebih dari sekadar mengidentifikasi adanya jaringan nekrotik; ini adalah evaluasi sistematis untuk mengukur tingkat ancaman terhadap tungkai, memandu urgensi rujukan, dan merumuskan rencana terapi yang paling sesuai. Pendekatan modern telah bergeser dari klasifikasi deskriptif semata ke sistem penilaian komprehensif yang mengintegrasikan data klinis dan objektif untuk memberikan prognosis dan menginformasikan keputusan terapeutik.
2.1 Penilaian Klinis Komprehensif dan Identifikasi Tanda Bahaya ("Red Flags")
Evaluasi awal di layanan primer memegang peranan krusial. Anamnesis yang terfokus harus mencakup riwayat tipe dan durasi diabetes, riwayat pengobatan (terutama penggunaan insulin), komorbiditas yang relevan, serta gejala spesifik neuropati (hipoestesia, parestesia) dan insufisiensi vaskular (klaudikasio, nyeri saat istirahat).
Pemeriksaan fisik harus dilakukan secara sistematis di ruangan dengan pencahayaan yang baik :
Inspeksi: Lepaskan sepatu, kaus kaki, dan balutan untuk memeriksa kedua kaki secara menyeluruh. Dokumentasikan karakteristik ulkus, termasuk ukuran, kedalaman, lokasi, dan penampilannya (dasar luka, tepi luka). Perhatikan adanya nekrosis, drainase (jenis dan bau), perubahan warna kulit, kalus, kelainan kuku, dan deformitas struktural. Inspeksi alas kaki pasien juga penting untuk mengidentifikasi area tekanan yang tidak sesuai.
Palpasi: Raba suhu kulit; kaki yang hangat, merah, dan bengkak dapat mengindikasikan infeksi atau artropati Charcot akut. Palpasi denyut arteri poplitea, tibialis posterior, dan dorsalis pedis. Absennya denyut nadi merupakan indikator kuat untuk pemeriksaan vaskular lebih lanjut.
Tes Sederhana: Lakukan probe-to-bone test pada ulkus yang dalam untuk menilai kemungkinan keterlibatan tulang. Uji sensasi protektif menggunakan monofilamen Semmes-Weinstein 10g adalah komponen standar pemeriksaan kaki diabetik.
Gambar 2. Pendekatan Komprehensif pada infeksi diabetic foot
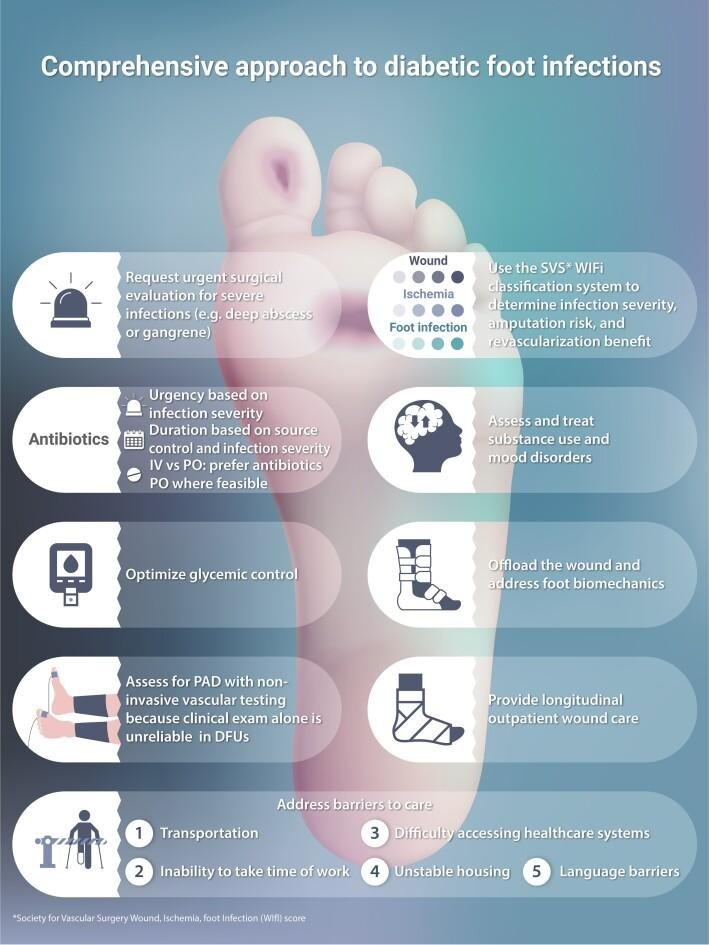
Identifikasi tanda bahaya atau "red flags" sangat penting untuk menentukan urgensi rujukan. Berdasarkan panduan dari National Institute for Health and Care Excellence (NICE), kondisi berikut memerlukan rujukan segera ke layanan akut atau tim kaki diabetik multidisiplin :
Rujukan Segera ke UGD/Layanan Akut (Ancaman Tungkai atau Nyawa):
Ulserasi yang disertai demam atau tanda-tanda sepsis.
Ulserasi dengan iskemia tungkai yang jelas (critical limb ischemia).
Kecurigaan klinis adanya infeksi jaringan lunak dalam atau osteomielitis.
Adanya gangren (basah maupun kering).
Rujukan Mendesak (dalam 1 hari kerja) ke Tim Kaki Diabetik:
Kecurigaan artropati Charcot akut (kaki yang merah, hangat, bengkak, dengan atau tanpa nyeri, terutama pada pasien dengan neuropati).
2.2 Klasifikasi Modern untuk Stratifikasi Risiko: Keunggulan Sistem WIfI
Secara historis, klasifikasi Wagner-Meggitt sering digunakan untuk mengkategorikan UKD. Namun, sistem ini memiliki keterbatasan karena bersifat deskriptif murni terhadap kedalaman luka dan tidak secara kuantitatif menilai dua komponen paling kritis: iskemia dan infeksi. Oleh karena itu, panduan NICE secara eksplisit menyarankan untuk tidak lagi menggunakan sistem klasifikasi Wagner.
Standar modern yang direkomendasikan adalah sistem klasifikasi WIfI (Wound, Ischemia, and foot Infection) yang dikembangkan oleh Society for Vascular Surgery (SVS). Sistem WIfI memberikan penilaian yang lebih komprehensif dan prognostik dengan mengukur tiga domain secara terpisah:
Wound (W): Menilai tingkat kerusakan jaringan, mulai dari ulkus superfisial hingga gangren yang luas.
Ischemia (I): Menilai derajat penyakit arteri perifer (PAD) menggunakan parameter hemodinamik objektif seperti Ankle-Brachial Index (ABI), tekanan jari kaki (toe pressure), dan oksimetri transkutan (TcPO2).
foot Infection (fI): Menilai tingkat keparahan infeksi berdasarkan manifestasi klinis, dari tidak ada infeksi hingga infeksi berat dengan respons inflamasi sistemik.
Kekuatan utama sistem WIfI adalah kemampuannya untuk memberikan informasi prognostik yang jauh lebih baik mengenai risiko amputasi dan, yang terpenting, memprediksi potensi manfaat dari tindakan revaskularisasi. Ini merupakan sebuah pergeseran paradigma fundamental.
Diagnosis tidak lagi menjadi sekadar pelabelan kondisi, tetapi menjadi proses aktif stratifikasi risiko yang secara langsung memandu langkah-langkah terapi selanjutnya. Bagi dokter umum, proses diagnostik ini bukan lagi tentang mengklasifikasikan luka secara statis, melainkan tentang mengumpulkan data awal (pemeriksaan klinis, ABI) yang dapat dimasukkan ke dalam model risiko ini untuk menentukan urgensi dan jenis rujukan yang diperlukan.
Tabel 1: Klasifikasi WIfI (Wound, Ischemia, foot Infection) dan Implikasi Klinis untuk Dokter Umum |
Komponen |
Wound (W) |
Ischemia (I) |
foot Infection (fI) |
Implikasi untuk Dokter Umum |
Sumber data: Diadaptasi dari. ABI dapat tidak akurat pada pasien diabetes; tekanan jari dan TcPO2 lebih dianjurkan. |
2.3 Penilaian Vaskular Non-Invasif: Melampaui Palpasi Nadi
Menegakkan diagnosis PAD hanya berdasarkan palpasi nadi tidaklah cukup dan tidak dapat diandalkan, karena banyak pasien dengan iskemia signifikan masih memiliki denyut nadi yang teraba. Oleh karena itu, penilaian vaskular non-invasif objektif adalah suatu keharusan bagi setiap pasien dengan UKD.
Ankle-Brachial Index (ABI): Merupakan tes skrining awal yang umum. Namun, pada pasien diabetes, ABI bisa normal atau tinggi secara keliru akibat kalsifikasi arteri medial (medial artery calcification), yang membuat arteri tidak dapat dikompresi. Nilai ABI > 1.3 harus dicurigai sebagai hasil yang tidak akurat.
Tes Vaskular Fungsional: International Working Group on the Diabetic Foot (IWGDF) merekomendasikan penggunaan tes yang lebih akurat dalam memprediksi potensi penyembuhan luka :
Tekanan Jari Kaki (Toe Pressure): Dianggap lebih andal daripada ABI pada pasien diabetes. Tekanan ≥ 45 mmHg berkorelasi dengan potensi penyembuhan yang baik.
Oksimetri Transkutan (TcPO2): Mengukur tekanan parsial oksigen di kulit. Nilai > 25 mmHg umumnya dianggap cukup untuk penyembuhan. Beberapa pedoman di Tiongkok menggunakan ambang batas yang lebih tinggi, di mana TcPO2 > 40 mmHg menunjukkan prognosis baik, sementara < 20 mmHg menunjukkan prognosis buruk.
Tekanan Perfusi Kulit (Skin Perfusion Pressure - SPP): Nilai > 40 mmHg juga dikaitkan dengan kemungkinan penyembuhan.
2.4 Peran Pencitraan Diagnostik
Pencitraan memainkan peran penting dalam mengevaluasi luasnya kerusakan jaringan dan memandu intervensi.
Radiografi (X-ray): Merupakan modalitas lini pertama yang berguna untuk mendeteksi deformitas tulang, adanya gas di jaringan lunak (tanda infeksi gas gangren), atau perubahan tulang yang jelas akibat osteomielitis kronis. Namun, pada tahap awal osteomielitis, hasil X-ray seringkali normal.
Magnetic Resonance Imaging (MRI): Dianggap sebagai baku emas (gold standard) untuk mendiagnosis komplikasi jaringan lunak dan tulang. MRI sangat sensitif untuk mendeteksi osteomielitis dini, abses di ruang dalam kaki, dan tendinitis, serta membantu membedakan antara artropati Charcot dan osteomielitis.
Angiografi: Teknik seperti CT Angiography (CTA), MR Angiography (MRA), dan Digital Subtraction Angiography (DSA) digunakan untuk memetakan anatomi vaskular secara detail. Informasi ini sangat krusial untuk merencanakan strategi revaskularisasi. DSA dianggap sebagai metode paling akurat untuk menilai tingkat keparahan iskemia dan memprediksi prognosis.
2.5 Identifikasi Patogen Akurat: Pentingnya Kultur Jaringan Dalam
Untuk memandu terapi antibiotik yang efektif, identifikasi patogen penyebab infeksi sangatlah penting. Mengambil spesimen dengan usapan superfisial (superficial swab) dari permukaan luka sangat tidak dianjurkan karena spesimen tersebut hampir selalu terkontaminasi oleh bakteri komensal kulit yang bukan merupakan patogen sebenarnya.
Praktik terbaik yang direkomendasikan secara konsisten adalah mengambil sampel jaringan (biopsi) atau aspirat dari dasar luka yang telah didebridemen secara adekuat. Prosedur ini memastikan bahwa mikroorganisme yang dikultur adalah patogen yang sesungguhnya menginvasi jaringan. Bukti menunjukkan bahwa pendekatan berbasis kultur ini, bahkan pada infeksi ringan, dapat mengurangi tingkat rawat inap dibandingkan dengan terapi empiris semata.
Bagian 3: Manajemen Terpadu Gangren Pedis: Paradigma Multidisiplin
Penanganan gangren pedis adalah sebuah proses yang kompleks dan dinamis, bukan serangkaian intervensi yang terisolasi. Keberhasilan bergantung pada pendekatan terpadu yang menangani semua aspek patofisiologis secara simultan. Ini memerlukan orkestrasi yang cermat dari sebuah tim multidisiplin dan pemahaman yang jelas tentang hierarki intervensi terapeutik. Terapi yang berhasil mengikuti urutan logis: stabilisasi sistemik, pemulihan perfusi, kontrol infeksi, dan akhirnya, penutupan luka. Mengabaikan salah satu pilar ini akan merusak keseluruhan struktur penanganan dan mengarah pada hasil yang buruk.
3.1 Fondasi Terapi Sistemik: Kontrol Glikemik dan Manajemen Komorbiditas
Manajemen gangren pedis tidak dapat dimulai dan diakhiri pada kaki pasien. Fondasinya terletak pada stabilisasi kondisi sistemik pasien. Pendekatan tim multidisiplin adalah standar emas yang tidak dapat ditawar, yang idealnya melibatkan spesialis penyakit dalam/endokrinologi, bedah vaskular, podiatri/bedah ortopedi, penyakit infeksi, dan radiologi intervensi.
Kontrol Glikemik: Hiperglikemia secara langsung mengganggu fungsi leukosit, sintesis kolagen, dan proses penyembuhan luka lainnya. Meskipun uji klinis acak (RCT) yang kuat mengenai dampak kontrol glikemik ketat terhadap penyembuhan ulkus yang sudah ada masih terbatas , data observasional secara konsisten menunjukkan hubungan antara HbA1c dan kadar glukosa yang lebih tinggi dengan peningkatan risiko amputasi. Oleh karena itu, optimalisasi kontrol glikemik adalah suatu keharusan. Untuk sebagian besar pasien dewasa, target HbA1c adalah < 7%. Pada pasien yang dirawat di rumah sakit dengan infeksi berat, beberapa pedoman menyarankan penghentian obat hipoglikemik oral dan memulai terapi insulin intensif untuk mencapai kontrol yang lebih cepat dan dapat diprediksi.
Manajemen Komorbiditas: Faktor-faktor lain yang mempengaruhi kesehatan vaskular dan sistemik harus dikelola secara agresif. Ini termasuk kontrol tekanan darah, penanganan hiperlipidemia dengan terapi statin, dan yang terpenting, penghentian merokok. Merokok secara signifikan memperburuk penyakit arteri perifer dan merupakan faktor risiko independen untuk kegagalan penyembuhan dan amputasi.
3.2 Terapi Infeksi: Pemilihan dan Durasi Antibiotik Berbasis Bukti
Prinsip utama terapi infeksi adalah bahwa antibiotik hanya diindikasikan untuk ulkus yang terinfeksi secara klinis; ulkus bersih tanpa tanda-tanda infeksi tidak memerlukan antibiotik. Pemilihan antibiotik harus didasarkan pada tingkat keparahan infeksi, riwayat paparan antibiotik sebelumnya, dan idealnya, hasil kultur jaringan dalam.
Patogen Umum: Sebagian besar infeksi kaki diabetik bersifat polimikroba, terutama pada luka kronis, iskemik, atau yang sebelumnya diobati. Namun, pada infeksi akut ringan hingga sedang pada pasien yang naif antibiotik, patogen yang paling sering ditemukan adalah kokus Gram-positif, terutama Staphylococcus aureus dan Streptococcus spp.. Luka yang nekrotik atau berbau busuk harus meningkatkan kecurigaan terhadap keterlibatan bakteri anaerob.
Terapi untuk Infeksi Ringan-Sedang: Infeksi ini umumnya dapat ditangani secara rawat jalan dengan antibiotik oral. Terapi empiris harus menargetkan patogen Gram-positif yang umum. Setelah hasil kultur tersedia, terapi harus disesuaikan menjadi spektrum yang lebih sempit jika memungkinkan.
Tabel 2: Rekomendasi Rejimen Antibiotik Oral untuk Infeksi Kaki Diabetik Ringan |
Antibiotik |
Cephalexin |
Amoxicillin/Clavulanate |
Clindamycin |
Doxycycline |
Trimethoprim/Sulfamethoxazole |
Sumber data: Diadaptasi dari. Dosis dan pilihan dapat bervariasi tergantung pada pedoman lokal dan pola resistensi. |
Terapi untuk Infeksi Berat: Infeksi berat atau yang mengancam tungkai memerlukan rawat inap dan terapi antibiotik intravena (IV) spektrum luas segera. Pilihan empiris yang umum termasuk piperacillin/tazobactam, carbapenem (misalnya, ertapenem untuk dosis sekali sehari), atau kombinasi sefalosporin generasi ketiga dengan metronidazole. Jika ada faktor risiko MRSA (misalnya, riwayat kolonisasi, rawat inap baru-baru ini), vancomycin atau linezolid harus ditambahkan.
Durasi Terapi: Untuk infeksi jaringan lunak saja, durasi 1 hingga 2 minggu biasanya cukup. Jika terdapat osteomielitis (DFO), terapi yang lebih lama diperlukan. Namun, bukti terbaru dari RCT menunjukkan bahwa untuk DFO yang ditangani secara non-operatif, terapi selama 6 minggu tidak kalah dengan terapi 12 minggu, sebuah perubahan signifikan dari praktik tradisional.
3.3 Revaskularisasi: Intervensi Kunci untuk Penyelamatan Tungkai
Ini adalah salah satu pilar paling kritis dalam manajemen, terutama pada kasus dengan gangren. Keberhasilan semua intervensi lain, termasuk terapi antibiotik dan penyembuhan luka, sangat bergantung pada pemulihan aliran darah yang adekuat. Bukti menunjukkan bahwa efek agen antimikroba secara langsung berkaitan dengan keberhasilan terapi rekanalisasi.
Urgensi dan Indikasi: Mengingat bahwa PAD terdapat pada hingga 50% pasien UKD, evaluasi vaskular yang tepat waktu adalah suatu keharusan. Penundaan revaskularisasi secara langsung berkorelasi dengan peningkatan risiko amputasi dan kematian. Indikasi untuk intervensi didasarkan pada bukti objektif iskemia kritis (CLI) dari tes non-invasif (tekanan jari, TcPO2) dan dikonfirmasi dengan pencitraan vaskular. Klasifikasi WIfI sangat membantu dalam mengidentifikasi pasien yang paling mungkin mendapat manfaat dari revaskularisasi.
Modalitas: Pilihan antara revaskularisasi endovaskular (angioplasti balon dengan atau tanpa stent) dan bedah terbuka (bypass) tergantung pada lokasi dan kompleksitas lesi, serta komorbiditas pasien. Terapi endovaskular seringkali menjadi pilihan pertama untuk penyakit di bawah lutut (infrapopliteal) dan pada pasien dengan risiko bedah tinggi, karena dapat menghindari risiko anestesi umum.
Tujuan dan Waktu: Tujuannya adalah untuk memulihkan aliran darah lurus (straight-line flow) ke setidaknya satu arteri yang memperdarahi area kaki yang terkena. Waktu intervensi sangat penting. Untuk gangren kering tanpa tanda-tanda infeksi sistemik, revaskularisasi harus dilakukan sebelum debridemen atau amputasi mayor untuk memaksimalkan penyelamatan jaringan dan menentukan batas demarkasi yang sebenarnya. Sebaliknya, pada gangren basah dengan infeksi berat yang mengancam nyawa, tindakan darurat untuk mengontrol sumber infeksi (debridemen dan drainase) dapat mendahului evaluasi vaskular lengkap.
3.4 Debridemen: Landasan Mutlak Perawatan Luka
Debridemen adalah tindakan intervensi aktif untuk mengangkat semua jaringan nekrotik, devitalisasi, dan terinfeksi dari dasar luka. Ini bukan sekadar "membersihkan luka"; ini adalah prosedur terapeutik yang penting untuk mengurangi beban bakteri, menghilangkan biofilm, memungkinkan evaluasi akurat kedalaman luka dan keterlibatan struktur di bawahnya, serta merangsang pembentukan jaringan granulasi yang sehat. Debridemen secara efektif mengubah luka kronis yang stagnan menjadi luka akut yang memiliki potensi untuk sembuh.
Jenis Debridemen:
Debridemen Bedah Tajam (Sharp Debridement): Dianggap sebagai standar emas (gold standard) oleh banyak pedoman, termasuk dari IDSA dan Wound Healing Society. Ini melibatkan penggunaan skalpel atau kuret untuk mengangkat jaringan non-viabel secara cepat dan efisien hingga mencapai dasar luka yang sehat dan berdarah.
Debridemen Enzimatik: Menggunakan agen topikal seperti kolagenase untuk secara kimiawi melarutkan jaringan nekrotik. Prosesnya lebih lambat tetapi merupakan alternatif yang baik untuk pasien yang tidak dapat mentolerir debridemen tajam atau pada ulkus iskemik yang sangat nyeri.
Debridemen Autolitik: Memanfaatkan kemampuan tubuh sendiri untuk membersihkan jaringan mati. Ini difasilitasi dengan menggunakan balutan penahan kelembaban (misalnya, hidrogel, hidrokoloid) yang menciptakan lingkungan lembab. Ini sangat selektif tetapi merupakan metode yang paling lambat.
Debridemen Biologis (Larval Therapy): Menggunakan larva lalat hijau steril (Lucilia sericata) yang ditempatkan pada luka. Larva ini secara selektif mencerna jaringan nekrotik dan bakteri (termasuk MRSA) sambil membiarkan jaringan sehat tetap utuh. Metode ini sangat efektif dan dapat membersihkan luka lebih cepat daripada debridemen autolitik.
Konsep Modern dalam Debridemen:
Debridemen Berulang (Serial Debridement): Satu kali debridemen seringkali tidak cukup. Debridemen mungkin perlu diulang setiap 24 hingga 72 jam, terutama jika jaringan nekrotik baru muncul atau jika infeksi masih aktif. Pada kasus gangren Fournier, kondisi yang sebanding, jumlah rata-rata debridemen yang diperlukan adalah 3.5 kali per pasien.
Debridemen Hemat Kulit (Skin-Sparing Debridement): Ada pergeseran menuju pendekatan yang lebih konservatif dalam eksisi, di mana hanya jaringan yang benar-benar mati yang diangkat, sementara kulit yang terinfeksi tetapi masih viabel dipertahankan. Tujuannya adalah untuk memaksimalkan pelestarian kulit untuk memfasilitasi rekonstruksi di kemudian hari, bahkan jika ini berarti melakukan debridemen berulang secara bertahap.
3.5 Perawatan Luka Lanjutan (Advanced Wound Care)
Setelah dasar luka yang bersih dan tervaskularisasi baik tercapai, fokus beralih ke menciptakan lingkungan yang optimal untuk penyembuhan.
Pemilihan Balutan (Dressing): Tidak ada satu jenis balutan yang superior untuk semua jenis luka. Tujuan utamanya adalah menjaga lingkungan luka tetap lembab (tidak basah) dan mengelola eksudat. Pemilihan harus didasarkan pada karakteristik luka.
Tabel 3: Panduan Praktis Pemilihan Balutan Luka Berdasarkan Karakteristik Luka |
Karakteristik Luka |
Nekrotik / Eschar Kering |
Slough Kuning dengan Eksudat Sedang |
Granulasi Merah Bersih |
Epitelisasi (Pinggir Luka Merapat) |
Terinfeksi (Bau, Eksudat Berat, Purulen) |
Sumber data: Diadaptasi dari. |
Terapi Ajuvan:
Terapi Luka Tekanan Negatif (NPWT / Wound Vac): Merupakan terapi tambahan yang efektif, terutama setelah debridemen bedah atau amputasi parsial. NPWT bekerja dengan menciptakan tekanan sub-atmosfer di atas luka, yang membantu mengurangi edema, meningkatkan perfusi lokal, dan merangsang pembentukan jaringan granulasi. Meskipun tidak selalu superior dibandingkan balutan konvensional di semua skenario, NPWT dapat mengurangi frekuensi penggantian balutan dan nyeri terkait.
Terapi Oksigen Hiperbarik (HBOT): Melibatkan pasien bernapas oksigen murni di dalam ruang bertekanan. Ini secara signifikan meningkatkan tekanan parsial oksigen dalam darah dan jaringan, yang dapat merangsang angiogenesis, meningkatkan fungsi leukosit, dan mempercepat penyembuhan pada luka kronis yang sulit sembuh. Bukti mendukung manfaatnya sebagai terapi ajuvan, meskipun RCT berkualitas tinggi masih diperlukan untuk menentukan waktu dan kriteria seleksi pasien yang optimal.
Terapi Lanjutan Lainnya: Beberapa terapi baru yang menjanjikan termasuk terapi oksigen topikal, balutan yang diresapi sukrosa okta sulfat, dan produk turunan plasenta, meskipun ketersediaannya mungkin masih terbatas.
3.6 Off-loading: Mengurangi Tekanan untuk Mempercepat Penyembuhan
Untuk setiap ulkus yang terletak di permukaan plantar (telapak kaki), pengurangan tekanan atau off-loading adalah komponen terapi yang mutlak dan tidak dapat dinegosiasikan. Tanpa off-loading yang efektif, penyembuhan tidak akan terjadi, terlepas dari seberapa canggih balutan atau antibiotik yang digunakan.
Terdapat kesenjangan yang signifikan antara bukti ilmiah dan praktik klinis dalam hal off-loading. Meskipun bukti menunjukkan superioritas perangkat tertentu, penggunaannya di dunia nyata masih sangat rendah, seringkali karena alasan praktis seperti biaya, waktu, dan keahlian.
Hierarki Efektivitas Off-loading:
Perangkat Knee-High Non-Removable (Standar Emas): Total Contact Cast (TCC) secara konsisten terbukti sebagai metode off-loading paling efektif, dengan tingkat penyembuhan mencapai 74-95% dalam studi. Keunggulannya terletak pada kemampuannya untuk mendistribusikan tekanan secara merata di seluruh tungkai bawah dan, yang terpenting, memastikan kepatuhan pasien karena tidak dapat dilepas. Namun, survei menunjukkan bahwa TCC hanya digunakan pada kurang dari 2% kasus di praktik klinis karena memerlukan keahlian khusus, waktu aplikasi yang lama, dan masalah penggantian biaya.
Perangkat Removable (Knee-High atau Ankle-High): Removable Cast Walkers (RCW) adalah alternatif yang paling umum. Secara biomekanis efektif, tetapi tingkat penyembuhannya lebih rendah daripada TCC, terutama karena masalah ketidakpatuhan pasien (pasien sering melepasnya saat tidak diawasi). RCW dianggap sebagai pilihan lini kedua yang valid.
Busa Felta (Felted Foam): Ini adalah teknik di mana bantalan busa tebal dipotong dan ditempelkan di sekitar ulkus untuk mengurangi tekanan langsung. Pedoman IWGDF 2023 mengakui busa felta yang digunakan bersama dengan alas kaki yang sesuai sebagai intervensi lini ketiga yang dapat diterima ketika perangkat off-loading yang lebih canggih tidak tersedia atau dikontraindikasikan. Ini adalah pilihan yang sangat praktis dan dapat diimplementasikan di lingkungan layanan primer dengan sumber daya terbatas.
Sepatu Terapeutik: Penting untuk dipahami bahwa sepatu diabetik khusus tidak efektif untuk menyembuhkan ulkus yang aktif. Peran utamanya adalah untuk mencegah kekambuhan ulkus setelah penyembuhan tercapai.
Tabel 4: Hierarki Efektivitas Teknik Off-loading untuk Ulkus Plantar |
Tingkat 1: Standar Emas (Efektivitas Tertinggi) |
Tingkat 2: Pilihan Kedua (Efektivitas Baik, Tergantung Kepatuhan) |
Tingkat 3: Pilihan Praktis (Jika Perangkat Tidak Tersedia) |
Tingkat 4: Pencegahan (Setelah Sembuh) |
Sumber data: Diadaptasi dari. |
Off-loading Bedah: Untuk ulkus yang sulit sembuh atau sering kambuh akibat deformitas tulang yang mendasarinya, off-loading bedah dapat menjadi solusi definitif. Prosedur seperti pemanjangan tendon Achilles, osteotomi metatarsal, atau artroplasti dapat secara permanen mengurangi tekanan pada area yang rentan dan terbukti memiliki tingkat kekambuhan yang lebih rendah dibandingkan metode non-bedah.
3.7 Intervensi Bedah Definitif: Amputasi dan Rekonstruksi
Amputasi bukanlah tanda kegagalan, melainkan seringkali merupakan prosedur penyelamatan nyawa dan pemulihan fungsi pada kasus-kasus yang sudah lanjut. Keputusan untuk amputasi didasarkan pada indikasi yang jelas, termasuk gangren yang luas dan tidak dapat diselamatkan (Wagner grade 4 dan 5), infeksi yang mengancam nyawa dan tidak terkontrol, nyeri iskemik yang tidak tertahankan meskipun telah direvaskularisasi, atau tungkai yang sudah tidak fungsional.
Prinsip Amputasi Bertahap (Stepwise Amputation): Filosofi bedah modern adalah untuk mempertahankan panjang dan fungsi tungkai semaksimal mungkin. Oleh karena itu, amputasi harus dimulai dari level yang paling distal (paling jauh dari pusat tubuh) yang memungkinkan untuk menghilangkan semua jaringan mati dan terinfeksi serta mencapai penyembuhan primer.
Level Amputasi: Level yang tepat ditentukan oleh tingkat infeksi, viabilitas jaringan, dan yang terpenting, perfusi darah ke calon lokasi amputasi.
Amputasi Minor (Jari atau Ray): Amputasi satu atau dua jari, dengan atau tanpa kepala metatarsalnya (ray amputation), umumnya dapat ditoleransi dengan baik dan mempertahankan fungsi berjalan.
Amputasi Kaki Tengah (Transmetatarsal Amputation - TMA): Jika tiga jari atau lebih harus diangkat, TMA seringkali memberikan hasil fungsional yang lebih baik daripada amputasi yang lebih proksimal. Namun, TMA memiliki tingkat kegagalan biomekanis yang tinggi (30-60%), yang dapat menyebabkan ulkus baru atau kebutuhan untuk operasi ulang.
Amputasi Mayor (Below-Knee Amputation - BKA): Diindikasikan untuk kegagalan TMA atau pada infeksi berat yang mengancam nyawa seperti fasitis nekrotikans, di mana amputasi yang lebih proksimal diperlukan untuk mengontrol sumber infeksi secara radikal.
Sebuah meta-analisis yang membandingkan intervensi bedah (debridemen, revaskularisasi, transplantasi kulit) dengan pendekatan non-bedah (off-loading, balutan, terapi farmakologis) menemukan bahwa meskipun pendekatan bedah menghasilkan tingkat penyembuhan yang lebih tinggi (84% vs 60%) dan waktu penyembuhan yang lebih cepat (rata-rata 9 minggu vs 12 minggu), pendekatan ini juga secara signifikan berkorelasi dengan tingkat komplikasi yang lebih tinggi, termasuk tingkat amputasi sebesar 19% pada kelompok bedah. Ini menyoroti pertukaran penting antara efikasi dan risiko yang harus dipertimbangkan secara cermat untuk setiap pasien.
Bagian 4: Sintesis dan Rekomendasi Praktis untuk Dokter Umum
Manajemen gangren pedis yang kompleks dan multidisiplin dapat terasa menakutkan bagi dokter di layanan primer. Namun, peran dokter umum bukanlah untuk melakukan semua intervensi canggih, melainkan untuk bertindak sebagai garda terdepan yang cerdas dan responsif. Peran ini berpusat pada tiga pilar utama: identifikasi dini dan stratifikasi risiko yang akurat, inisiasi terapi awal yang tepat untuk kasus-kasus yang tidak rumit, dan yang terpenting, koordinasi rujukan yang cepat dan tepat sasaran. Keberhasilan penyelamatan tungkai seringkali ditentukan oleh tindakan yang diambil dalam beberapa jam atau hari pertama setelah pasien datang, dan di sinilah peran dokter umum menjadi sangat krusial.
4.1 Alur Kerja Diagnosis dan Terapi Gangren Pedis di Layanan Primer
Berikut adalah alur kerja berbasis bukti yang dapat diadopsi oleh dokter umum ketika dihadapkan dengan pasien yang datang dengan ulkus atau gangren pada kaki diabetik:
Langkah 1: Triase dan Penilaian Kedaruratan.
Pertanyaan Kunci: Apakah pasien tampak sakit secara sistemik (demam, hipotensi, takikardia, perubahan status mental)? Apakah ada tanda-tanda "Red Flag" yang jelas?
Tindakan: Jika jawaban "ya" untuk salah satu dari pertanyaan tersebut (kecurigaan sepsis, iskemia tungkai kritis, gangren basah), jangan tunda. Segera rujuk pasien ke Unit Gawat Darurat rumah sakit terdekat yang memiliki tim kaki diabetik atau bedah vaskular.
Langkah 2: Penilaian Awal Komprehensif (Jika Pasien Stabil).
Tindakan: Lakukan anamnesis dan pemeriksaan fisik yang sistematis seperti yang dijelaskan di Bagian 2. Lakukan tes sederhana di klinik: uji monofilamen 10g dan probe-to-bone test. Dokumentasikan temuan secara menyeluruh.
Langkah 3: Stratifikasi Risiko Vaskular dan Infeksi.
Tindakan: Lakukan pengukuran Ankle-Brachial Index (ABI). Ingat keterbatasannya pada pasien diabetes. Jika ABI rendah (< 0.9) atau sangat tinggi (> 1.3), atau jika ada kecurigaan klinis PAD meskipun ABI normal, ini adalah indikasi kuat untuk evaluasi vaskular lebih lanjut. Gunakan prinsip klasifikasi
WIfI untuk membingkai pemikiran Anda: Seberapa parah lukanya (Wound)? Seberapa buruk alirannya (Ischemia)? Seberapa dalam infeksinya (Infection)?Keputusan: Jika ada bukti PAD yang signifikan (Iskemia grade 2-3) atau infeksi dalam (Infeksi grade 2-3), rujuk pasien secara mendesak (dalam 1-2 hari kerja) ke tim kaki diabetik multidisiplin.
Langkah 4: Manajemen Awal Kasus Ringan/Tidak Rumit.
Indikasi: Hanya untuk pasien dengan perfusi yang baik (denyut nadi teraba kuat, ABI normal), infeksi superfisial ringan (Infeksi grade 1), dan ulkus yang tidak dalam.
Tindakan:
Debridemen: Jika Anda terlatih dan kompeten, lakukan debridemen tajam pada kalus di sekitar ulkus dan jaringan slough yang jelas.
Kultur: Jika memungkinkan, ambil sampel jaringan dalam untuk kultur setelah debridemen.
Antibiotik: Mulai terapi antibiotik oral yang sesuai (lihat Tabel 2).
Balutan: Pilih balutan yang sesuai berdasarkan karakteristik luka (lihat Tabel 3).
Off-loading: Terapkan teknik off-loading praktis seperti busa felta (felted foam). Edukasi pasien tentang pentingnya mengurangi beban pada kaki.
Edukasi: Berikan edukasi intensif kepada pasien dan keluarga tentang perawatan luka, tanda-tanda perburukan, dan pentingnya kontrol glikemik.
Langkah 5: Pemantauan Ketat dan Ambang Rujukan Rendah.
Tindakan: Jadwalkan kunjungan tindak lanjut yang sering (idealnya mingguan). Jika tidak ada tanda-tanda perbaikan yang jelas dalam 1-2 minggu (misalnya, pengurangan ukuran luka, berkurangnya peradangan),
jangan ragu untuk merujuk ke pusat spesialis kaki diabetik.
4.2 Peran Krusial Dokter Umum: Identifikasi, Inisiasi, dan Koordinasi
Kontribusi terbesar seorang dokter umum dalam rantai perawatan gangren pedis bukanlah dalam melakukan debridemen yang rumit atau mengelola terapi ajuvan canggih. Sebaliknya, peran yang paling berdampak adalah sebagai titik kontak pertama yang ahli dalam triase dan koordinasi. Fungsi ini dapat dipecah menjadi:
Identifikasi Dini: Melakukan skrining kaki tahunan pada semua pasien diabetes untuk mengidentifikasi kaki berisiko tinggi sebelum ulkus terjadi.
Stratifikasi Risiko Cepat: Mengenali "red flags" dan menggunakan kerangka kerja diagnostik seperti WIfI untuk secara akurat menilai tingkat ancaman terhadap tungkai dan menentukan urgensi intervensi.
Inisiasi Terapi yang Tepat: Memulai manajemen dasar yang benar untuk kasus-kasus ringan, yang dapat mencegah progresi dan meringankan beban pada layanan spesialis.
Rujukan yang Cepat dan Tepat Sasaran: Memastikan pasien dengan masalah kompleks segera sampai ke tangan spesialis yang tepat (bedah vaskular, podiatri, penyakit infeksi). Dokter umum bertindak sebagai "kapten" atau koordinator tim perawatan multidisiplin, memastikan komunikasi yang lancar dan kesinambungan perawatan. Penundaan rujukan karena mencoba menangani kasus yang rumit terlalu lama di layanan primer adalah salah satu kesalahan paling umum dan paling merusak.
4.3 Strategi Pencegahan Rekurensi Pasca-Penyembuhan
Menyembuhkan ulkus hanyalah setengah dari perjuangan. Tingkat kekambuhan sangat tinggi, mencapai 42% dalam satu tahun dan 65% dalam lima tahun. Oleh karena itu, strategi pencegahan sekunder yang agresif harus segera dimulai setelah epitelisasi tercapai. Pilar-pilar pencegahan meliputi:
Edukasi Pasien Berkelanjutan: Mengajarkan dan terus-menerus mengingatkan pasien untuk melakukan inspeksi kaki mandiri setiap hari adalah intervensi yang paling hemat biaya dan efektif.
Alas Kaki yang Tepat: Setelah luka sembuh, pasien harus segera dirujuk untuk mendapatkan sepatu terapeutik dan sol/ortosis yang dibuat khusus. Ini bukan barang mewah, melainkan kebutuhan medis esensial untuk mencegah ulkus baru.
Tindak Lanjut Profesional Teratur: Pasien dengan riwayat ulkus berada dalam kategori risiko tertinggi. Mereka memerlukan perawatan kaki profesional secara teratur oleh podiatris atau tim kaki diabetik, dengan interval setiap 1 hingga 3 bulan.
Pertimbangan Off-loading Bedah: Pada pasien dengan deformitas kaki yang signifikan dan riwayat ulkus berulang, rujukan ke ahli bedah kaki untuk mempertimbangkan prosedur off-loading definitif (misalnya, pemanjangan tendon, osteotomi) dapat menjadi cara paling efektif untuk memutus siklus ulserasi.
Pada akhirnya, manajemen gangren pedis menuntut kewaspadaan konstan, pendekatan sistemik, dan kolaborasi tim yang erat. Bagi dokter umum, menguasai seni triase yang cepat dan rujukan yang tepat adalah keterampilan yang paling menyelamatkan tungkai, memastikan bahwa pasien yang paling rentan menerima perawatan yang tepat, di tempat yang tepat, dan pada waktu yang tepat.
Referensi
Diabetic Foot Ulcer - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK499887/
Glycemic control and diabetic foot ulcer outcomes: A systematic review and meta-analysis of observational studies - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7721205/
Diabetic Foot Ulcers: A Review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37395769/
Antibiotic selection for diabetic foot infections: a review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/10949806/
Guidelines for diabetic foot care: recommendations endorsed by the Diabetes Committee of the American Orthopaedic Foot and Ankle Society - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/15680122/
Prevalence and incidence of chronic wounds and related complications: a protocol for a systematic review - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5017042/
Management of Diabetic Foot Ulcers: A Review - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6368931/
Diabetic Foot Care - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK553110/
Evaluation and Management of Diabetes-related Foot Infections - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10425200/
Debridement of Diabetic Foot Ulcers - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9527061/
Modern Management of Fournier's Gangrene - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC12130067/
New Evidence-Based Therapies for Complex Diabetic Foot Wounds ..., diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK581559/
Gangrene - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560552/
Guidelines and standards for comprehensive clinical diagnosis and ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8562298/
Diabetic foot problems: prevention and management - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK553608/
Preoperative medical treatment in patients undergoing diabetic foot surgery with a Wagner Grade-3 or higher ulcer, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3425861/
Diagnosis and Management of Diabetic Foot Complications - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK538977/
Management of diabetic foot ulcers: a narrative review - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10626295/
Diabetic foot infections: stepwise medical and surgical management - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7951343/
Empirical Antibiotic Therapy in Diabetic Foot Ulcer Infection Increases Hospitalization, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37849506/
Diabetic foot infection: Antibiotic therapy and good practice recommendations - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/28892282/
Diabetes-Related Foot Infections: Diagnosis and Treatment - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/34652105/
[Management of diabetic foot infections] - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/22982695/
The effectiveness of systemic antibiotics for osteomyelitis of the foot in adults with diabetes mellitus: a systematic review protocol - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9204875/
Microbiology and Antimicrobial Therapy for Diabetic Foot Infections - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5895826/
Diabetes-Related Foot Infections: Diagnosis and Treatment - AAFP, diakses Juli 21, 2025, https://www.aafp.org/pubs/afp/issues/2021/1000/p386.html
Management of Diabetic Foot Ulcers - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3508111/
Diabetic foot ulcers: Classification, risk factors and management - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9791567/
Update on management of diabetic foot ulcers - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5793889/
Choosing a Wound Dressing Based on Common Wound Characteristics - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4717498/
Wound Debridement - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK507882/
Fournier's gangrene: an analysis of repeated surgical debridement - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/12706005/
Choice of wound care in diabetic foot ulcer: A practical approach ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4127589/
Wound Dressings - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK470199/
Dressings for treating foot ulcers in people with diabetes: an overview of systematic reviews - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7083265/
Selection of Appropriate Wound Dressing for Various Wounds - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7096556/
The Outcome of Surgical Treatment for the Neuropathic Diabetic ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9409874/
Vacuum-assisted closure device in the postoperative wound care for Fournier's gangrene: a systematic review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/33185760/
Hyperbaric oxygen for treating wounds: a systematic review of the literature - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/12611573/
Off-loading the diabetic foot for ulcer prevention and healing - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/20804932/
Treatment of the diabetic foot by offloading: a systematic review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/26654736/
Off-Loading Devices for People with Diabetic Neuropathic Foot Ulcers: A Rapid Qualitative Review - NCBI, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK565247/
Off-Loading Practices for the Wounded Foot: Concepts and Choices - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3601925/
Use of Pressure Offloading Devices in Diabetic Foot Ulcers: Do we practice what we preach?, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2571059/
Footwear and offloading interventions to prevent and heal foot ulcers and reduce plantar pressure in patients with diabetes: a systematic review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/26342178/
Guidelines on offloading foot ulcers in persons with diabetes (IWGDF 2023 update), diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37226568/
Offloading Strategies Used for Plantar Diabetic Foot Ulcers and ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC12156787/
Effectiveness of offloading interventions to heal foot ulcers in persons with diabetes: a systematic review, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8370012/
Effectiveness of offloading interventions to heal foot ulcers in persons with diabetes: a systematic review - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/32176438/
Surgical offloading procedures for diabetic foot ulcers compared to best non-surgical treatment: a study protocol for a randomized controlled trial - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/29467829/
Surgical offloading procedures for diabetic foot ulcers compared to best non-surgical treatment: a study protocol for a randomized controlled trial, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5819289/
Comparative analysis of surgical and non‐surgical wound ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10961902/
Developing an interprofessional decision support tool for diabetic foot ulcers management in primary care within the family medicine group model: a Delphi study in Canada, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11031884/