Tatalaksana Komprehensif Hemoroid Interna pada Kehamilan: Sebuah Tinjauan Klinis Berbasis Bukti untuk Praktisi Medis
27 Jan 2026 • Obgyn
Deskripsi
Pendahuluan: Prevalensi, Patofisiologi, dan Dampak Klinis Hemoroid Gestasional
Penyakit hemoroid atau hemorrhoidal disease (HD) merupakan salah satu kondisi anorektal yang paling umum terjadi selama masa kehamilan dan puerperium, secara signifikan memengaruhi kualitas hidup pasien. Manifestasi klinisnya, yang mencakup perdarahan rektum berwarna merah terang saat defekasi, nyeri anus, pruritus ani, keluarnya mukus, dan prolaps, seringkali menyebabkan ketidaknyamanan yang parah.
Prevalensi HD pada kehamilan dilaporkan tinggi, dengan data literatur menunjukkan angka bervariasi antara 25% hingga 35%. Beberapa studi bahkan memperkirakan puncaknya dapat mencapai 85% pada populasi tertentu, terutama pada trimester kedua dan ketiga, serta periode pasca persalinan. Trimester ketiga dan masa nifas merupakan periode dengan risiko tertinggi untuk eksaserbasi gejala, termasuk trombosis eksternal yang sangat nyeri.
Meskipun prevalensinya tinggi dan dampaknya signifikan, sebuah tantangan klinis yang besar muncul dari fakta bahwa mayoritas pasien cenderung melakukan diagnosis dan manajemen mandiri. Sebuah studi mengkhawatirkan menemukan bahwa sekitar 64% pasien dengan gejala hemoroid atau fisura ani selama kehamilan tidak mencari atau menerima panduan dari tenaga medis profesional.
Fenomena ini menciptakan apa yang dapat digambarkan sebagai "gunung es klinis" (clinical iceberg). Angka prevalensi yang tinggi yang dilaporkan dalam studi dikombinasikan dengan tingginya angka diagnosis mandiri menyiratkan bahwa jumlah pasien yang datang ke fasilitas kesehatan hanyalah puncak dari masalah yang jauh lebih besar.
Untuk setiap pasien yang mencari pertolongan, kemungkinan ada beberapa pasien lain yang menderita dalam diam, mengandalkan informasi yang tidak terverifikasi atau pengobatan yang tidak tepat. Implikasi dari fenomena ini sangat mendalam bagi praktik klinis di tingkat perawatan primer. Hal ini menuntut pergeseran paradigma dari pendekatan reaktif, yang hanya merespons keluhan pasien, menjadi pendekatan proaktif.
Praktisi medis, khususnya dokter umum yang menjadi garda terdepan dalam perawatan antenatal, perlu secara rutin dan aktif menanyakan tentang gejala anorektal sebagai bagian dari konsultasi standar. Sebuah pertanyaan sederhana dan langsung dapat membuka pintu untuk diagnosis yang akurat, edukasi yang tepat, dan tatalaksana yang efektif, sehingga mencegah morbiditas yang tidak perlu.

Patofisiologi Sinergis pada Kehamilan
Kehamilan menciptakan kondisi yang disebut sebagai "badai sempurna" (perfect storm) untuk perkembangan HD, di mana berbagai faktor fisiologis tidak hanya bersifat aditif tetapi juga sinergis, saling memperkuat satu sama lain untuk menciptakan lingkungan patofisiologis yang unik.
Faktor Mekanis: Faktor yang paling jelas adalah peningkatan tekanan intraabdomen akibat pembesaran uterus. Uterus yang gravid memberikan tekanan langsung pada panggul, menyebabkan obstruksi mekanis pada aliran keluar vena panggul, termasuk vena hemoroidalis superior.
Faktor Hormonal: Progesteron, hormon yang dominan selama kehamilan, memiliki efek relaksasi pada otot polos di seluruh tubuh, termasuk dinding vena. Relaksasi ini menyebabkan vena menjadi lebih mudah berdilatasi dan kehilangan tonusnya, membuatnya lebih rentan terhadap pembengkakan di bawah tekanan. Selain itu, progesteron juga berkontribusi terhadap konstipasi dengan memperlambat motilitas usus, yang merupakan faktor pencetus utama HD.
Faktor Hemodinamik: Selama kehamilan, volume darah sirkulasi meningkat secara signifikan, hingga 50%. Peningkatan volume ini menambah beban pada sistem vena yang sudah melemah dan tertekan, memperburuk kongesti dan pembengkakan vena hemoroidalis.
Perubahan Jaringan Ikat: Patologi HD tidak hanya terbatas pada dilatasi vaskular. Terdapat pula perubahan destruktif pada jaringan ikat penyokong di dalam bantalan anus (anal cushions). Jaringan ini, yang berfungsi menahan bantalan anus di tempatnya, menjadi lemah dan meregang, memungkinkan terjadinya pergeseran distal dan prolaps.
Gambar 1. Perubahan patologi pada hemoroid. (*) Dilatasi venous plexus hemoroid
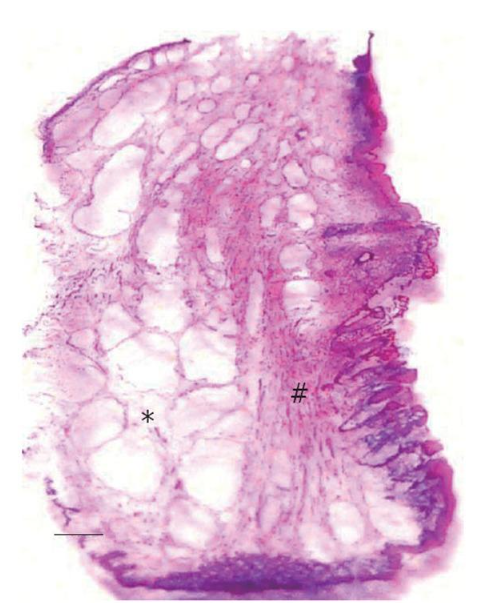
Sinergi dari faktor-faktor ini menciptakan sebuah siklus setan. Uterus yang membesar menekan vena (faktor mekanis). Dinding vena yang sudah direlaksasi oleh progesteron (faktor hormonal) tidak mampu menahan tekanan ini dan mulai membengkak. Peningkatan volume darah (faktor hemodinamik) mengisi vena yang membengkak ini hingga kapasitas maksimal.
Konstipasi yang juga diinduksi oleh progesteron memaksa ibu untuk mengejan saat buang air besar, yang secara dramatis meningkatkan tekanan intraabdomen dan intrarektal, memberikan tekanan eksplosif pada struktur vena yang sudah lemah dan bengkak. Oleh karena itu, tatalaksana yang efektif tidak dapat hanya menargetkan satu faktor (misalnya, hanya mengatasi konstipasi), tetapi harus bersifat holistik dan menargetkan berbagai komponen dari siklus patofisiologis ini.
Faktor Risiko Teridentifikasi
Selain perubahan fisiologis kehamilan itu sendiri, beberapa faktor risiko spesifik telah diidentifikasi melalui penelitian berbasis bukti, yang dapat membantu dokter mengidentifikasi pasien dengan risiko lebih tinggi:
Riwayat penyakit hemoroid atau konstipasi sebelum kehamilan.
Aktivitas fisik yang tidak memadai.
Usia ibu di atas 35 tahun.
Berat lahir neonatus yang besar (≥3380 g atau ≥3800 g).
Persalinan kala dua yang memanjang (lebih dari 20 atau 38 menit) atau persalinan dengan bantuan instrumen.
Pemahaman mendalam tentang prevalensi, dampak, dan patofisiologi sinergis ini menjadi landasan bagi dokter untuk mendekati HD pada kehamilan bukan sebagai keluhan minor, melainkan sebagai kondisi medis signifikan yang memerlukan evaluasi diagnostik yang cermat dan strategi tatalaksana yang terstruktur.
Evaluasi Diagnostik: Anamnesis, Pemeriksaan Fisik, dan Diagnosis Banding Kritis
Pendekatan diagnostik terhadap perdarahan rektum pada kehamilan harus sistematis dan teliti. Meskipun hemoroid adalah penyebab paling umum, mencapai sekitar 40% dari kasus , mengasumsikan diagnosis tanpa evaluasi yang tepat dapat menyebabkan keterlambatan penanganan kondisi yang lebih serius. Peran dokter umum adalah sebagai garda terdepan dalam proses diagnostik ini, memastikan diagnosis yang akurat dan menyingkirkan patologi lain yang berpotensi berbahaya.
Evaluasi Klinis Sistematis
Proses diagnostik dimulai dengan anamnesis yang terarah, diikuti oleh pemeriksaan fisik yang komprehensif.
Anamnesis: Pengambilan riwayat yang cermat adalah kunci untuk membedakan berbagai penyebab perdarahan rektum. Pertanyaan spesifik harus mencakup :
Karakteristik Perdarahan: Apakah darah berwarna merah terang dan segar? Apakah hanya ditemukan di kertas toilet, menetes ke dalam kloset, atau melapisi permukaan feses? (khas untuk hemoroid). Ataukah darah bercampur dengan feses? (lebih mengarah ke sumber yang lebih proksimal atau IBD).
Nyeri: Apakah ada nyeri hebat saat buang air besar? (sangat sugestif untuk fisura ani). Hemoroid interna yang tidak berkomplikasi biasanya tidak nyeri; nyeri hebat dapat menandakan trombosis atau strangulasi.
Gejala Terkait: Apakah ada sensasi benjolan yang keluar dari anus (prolaps)? Apakah benjolan tersebut masuk kembali secara spontan atau perlu didorong dengan jari? Apakah ada rasa gatal (pruritus) atau keluarnya lendir?
Gambar 2. Hemoroid interna
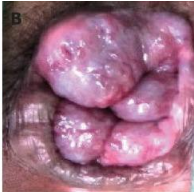
Kebiasaan Buang Air Besar: Apakah pasien mengalami konstipasi, diare, atau perubahan pola buang air besar? Apakah ada sensasi evakuasi yang tidak tuntas (tenesmus)? (mengarah ke IBD atau neoplasia).
Pemeriksaan Fisik: Pemeriksaan fisik yang lengkap adalah wajib dan tidak dapat ditawar.
Inspeksi Perianal: Dilakukan dengan pasien dalam posisi dekubitus lateral kiri. Inspeksi area perianal dengan pencahayaan yang baik untuk mencari hemoroid eksternal, skin tags, fisura (biasanya di garis tengah posterior), fistula, atau massa.
Pemeriksaan Colok Dubur (Digital Rectal Examination - DRE): Mengevaluasi tonus sfingter ani, meraba adanya massa di rektum bagian bawah, dan dapat memicu nyeri pada kasus fisura.
Anoskopi: Ini adalah prosedur diagnostik kunci untuk hemoroid interna. Anoskopi memungkinkan visualisasi langsung dari kanalis ani dan bantalan hemoroid. Melalui anoskopi, dokter dapat mengonfirmasi keberadaan hemoroid interna, menilai ukurannya (derajatnya), tingkat peradangan, dan memastikannya sebagai sumber perdarahan aktif.
Klasifikasi Hemoroid Interna: Menggunakan klasifikasi Goligher adalah standar untuk menentukan derajat keparahan dan memandu pilihan terapi :
Derajat 1: Bantalan hemoroid menonjol ke dalam lumen rektum, dapat berdarah, tetapi tidak prolaps.
Derajat 2: Prolaps saat mengejan, tetapi dapat masuk kembali secara spontan.
Derajat 3: Prolaps saat mengejan dan memerlukan reduksi manual (didorong masuk dengan jari).
Derajat 4: Prolaps permanen dan tidak dapat direduksi.
Imperatif Diagnosis Banding
Perdarahan rektum pada kehamilan adalah diagnosis gejala, bukan diagnosis penyakit. Hemoroid adalah diagnosis konfirmasi, bukan asumsi. Menyingkirkan penyebab lain sangat penting untuk keamanan pasien.
Kondisi | Karakteristik Perdarahan | Nyeri Terkait | Gejala Kunci Lainnya | Tanda Bahaya (Red Flags) | Temuan Pemeriksaan Khas |
Hemoroid Interna | Merah terang, menetes, atau melapisi feses | Umumnya tidak nyeri, kecuali terjadi trombosis atau strangulasi | Prolaps, pruritus, keluarnya lendir, sensasi benjolan | Perdarahan masif, prolaps yang tidak dapat direduksi | Bantalan vaskular membesar pada anoskopi |
Fisura Ani | Merah terang, biasanya dalam jumlah sedikit, pada kertas toilet | Sangat nyeri, tajam, seperti "tersayat kaca" saat dan setelah defekasi | Riwayat feses keras, spasme sfingter | Nyeri yang tidak proporsional | Robekan linier pada mukosa, biasanya di garis tengah posterior |
Penyakit Radang Usus (IBD) | Bercampur dengan feses, sering disertai lendir atau nanah | Nyeri perut kram, tenesmus | Diare kronis, penurunan berat badan, demam, manifestasi ekstra-intestinal | Gejala sistemik, anemia signifikan, marker inflamasi meningkat | Mukosa rapuh, erosi, ulkus pada sigmoidoskopi |
Neoplasia Kolorektal | Bercampur dengan feses, bisa perdarahan samar atau masif | Biasanya tidak nyeri pada tahap awal; nyeri jika ada obstruksi | Perubahan pola buang air besar, penurunan kaliber feses, penurunan berat badan | Riwayat keluarga, anemia defisiensi besi yang tidak dapat dijelaskan | Massa atau ulkus yang terlihat pada endoskopi |
Kolitis Infeksius | Dapat bervariasi dari ringan hingga berat, kadang disertai lendir | Nyeri perut, kram | Diare akut, demam, mual, riwayat perjalanan atau konsumsi makanan tertentu | Dehidrasi, gejala sistemik berat | Tanda-tanda inflamasi pada endoskopi, kultur feses positif |
Stratifikasi Risiko dan Alat Investigasi
Peran dokter umum sebagai "penjaga gerbang" (gatekeeper) untuk investigasi yang aman sangat krusial. Kekhawatiran akan potensi bahaya pada janin seringkali menghambat investigasi lebih lanjut. Namun, bukti ilmiah menyediakan jalur yang aman dan bertingkat untuk memitigasi risiko ini.
Identifikasi Tanda Bahaya (Red Flags): Langkah pertama adalah melakukan skrining untuk tanda-tanda bahaya yang memerlukan evaluasi segera atau rujukan. Tanda-tanda ini termasuk :
Darah yang bercampur dengan feses.
Diare persisten.
Nyeri perut yang signifikan.
Tenesmus.
Gejala sistemik seperti demam atau penurunan berat badan.
Anemia defisiensi besi yang tidak dapat dijelaskan.
Riwayat keluarga dengan kanker kolorektal atau IBD.
Pemanfaatan Fecal Calprotectin: Jika ada kecurigaan klinis terhadap IBD (berdasarkan tanda bahaya atau gejala atipikal), fecal calprotectin adalah alat skrining non-invasif yang sangat berharga. Studi telah memvalidasi penggunaannya pada kehamilan. Kadar fecal calprotectin yang meningkat (umumnya ≥ 50 µg/g) menandakan adanya inflamasi intestinal dan merupakan indikasi kuat untuk evaluasi endoskopi lebih lanjut.
Keamanan Endoskopi pada Kehamilan: Poin penting yang perlu ditekankan kepada praktisi adalah bahwa sigmoidoskopi fleksibel, bila diindikasikan, dapat dilakukan dengan aman pada wanita hamil oleh operator yang berpengalaman. Prosedur ini memberikan visualisasi langsung dari rektum dan kolon sigmoid, tempat sebagian besar patologi IBD dan neoplasia ditemukan, dan memungkinkan untuk biopsi jika diperlukan.
Dengan mengikuti alur kerja diagnostik ini—anamnesis dan pemeriksaan fisik yang cermat, diikuti oleh stratifikasi risiko menggunakan tanda bahaya dan fecal calprotectin, serta rujukan yang tepat untuk endoskopi bila perlu—dokter umum dapat dengan percaya diri membedakan antara HD yang umum dan jinak dengan kondisi yang lebih serius. Pendekatan ini mengubah peran dokter dari sekadar "merawat keluhan umum" menjadi "diagnostician aktif" yang mengikuti algoritma investigasi berbasis bukti dan berisiko rendah, yang pada akhirnya meningkatkan keselamatan dan hasil klinis bagi ibu dan janin.
Tatalaksana Konservatif: Fondasi Penanganan Hemoroid Gestasional
Tatalaksana konservatif merupakan landasan dan strategi lini pertama dalam manajemen HD pada kehamilan. Tujuannya adalah untuk mengontrol gejala secara efektif, mengingat sebagian besar kasus akan membaik atau sembuh secara spontan setelah persalinan. Pendekatan ini harus diposisikan bukan sebagai "nasihat pasif", melainkan sebagai intervensi terapeutik aktif yang berbasis bukti.
Intervensi bedah, jika memungkinkan, harus ditunda hingga beberapa minggu pasca-persalinan untuk menghindari komplikasi potensial.
Kerangka tatalaksana konservatif harus dipandang sebagai sebuah "resep" yang komprehensif, bukan sekadar saran. Bukti ilmiah yang kuat, terutama dari uji klinis acak terkontrol (RCT), mendukung efektivitas pendekatan ini.
Sebuah RCT yang signifikan menunjukkan bahwa intervensi terstruktur yang mencakup konseling diet dan perilaku secara signifikan mengurangi angka kejadian hemoroid pasca-persalinan (Risiko Relatif 0.38; p < 0.001). Temuan ini mengangkat status tatalaksana konservatif dari sekadar rekomendasi menjadi strategi terapi yang terbukti secara ilmiah.
Dengan membingkai intervensi ini sebagai "resep pengobatan", dokter dapat meningkatkan legitimasi dan urgensi dari rekomendasi tersebut, yang pada gilirannya dapat meningkatkan kepatuhan pasien dan hasil klinis. Pendekatan ini memperlakukan modifikasi gaya hidup sebagai terapi medis yang kuat.
Intervensi Gaya Hidup dan Diet Berbasis Bukti
Komponen inti dari tatalaksana konservatif berfokus pada modifikasi diet dan kebiasaan buang air besar untuk mengurangi tekanan pada pleksus hemoroidalis.
Peningkatan Asupan Serat dan Cairan: Ini adalah intervensi yang paling konsisten direkomendasikan dan paling penting. Diet kaya serat, yang diperoleh dari buah-buahan, sayuran, dan biji-bijian, akan menghasilkan feses yang lebih lunak dan bervolume, sehingga mengurangi kebutuhan untuk mengejan. Penurunan aktivitas mengejan secara langsung akan menyusutkan vena hemoroidalis internal dan meredakan gejala. Konsumsi buah dan sayuran setiap hari terbukti menjadi faktor protektif. Asupan cairan yang adekuat (sekitar 2-3 liter per hari) sangat penting untuk memaksimalkan efek serat.
Pelatihan Kebiasaan Buang Air Besar (Bowel Habit Training): Pasien harus diedukasi untuk menghindari kebiasaan yang memperburuk hemoroid. Ini termasuk:
Tidak menunda keinginan untuk buang air besar.
Menghindari mengejan berlebihan atau berkepanjangan di toilet. Durasi mengejan tidak boleh lebih dari 20 menit.
Menghindari duduk di toilet untuk waktu yang lama (misalnya, sambil membaca atau menggunakan ponsel), karena posisi ini meningkatkan tekanan pada vena anorektal.
Aktivitas Fisik Moderat: Aktivitas fisik secara teratur, seperti berjalan kaki, dapat meningkatkan motilitas usus dan membantu mencegah konstipasi, yang merupakan faktor risiko utama untuk HD.
Pereda Gejala Non-Farmakologis
Selain modifikasi diet dan gaya hidup, beberapa metode non-farmakologis dapat memberikan kelegaan simtomatik yang signifikan.
Rendam Duduk (Sitz Baths): Merendam area perianal dalam air hangat (suhu 40°C hingga 50°C) selama 10-15 menit, beberapa kali sehari (terutama setelah buang air besar), sangat efektif untuk meredakan nyeri dan iritasi. Air hangat bekerja dengan mengurangi tonus sfingter ani interna, yang pada gilirannya mengurangi tekanan vena, serta meredakan edema dan inflamasi.
Aplikasi Dingin Lokal: Untuk hemoroid yang bengkak dan nyeri, aplikasi kompres dingin atau kantong es yang dibungkus handuk ke area anus selama beberapa menit dapat membantu. Suhu dingin menyebabkan vasokonstriksi, yang mengurangi pembengkakan dan perdarahan, serta memberikan efek anestesi lokal untuk meredakan nyeri.
Penggunaan Laksatif yang Aman
Ketika modifikasi diet saja tidak cukup untuk mengatasi konstipasi, penggunaan laksatif mungkin diperlukan. Pilihan laksatif harus didasarkan pada profil keamanan selama kehamilan.
Laksatif Osmotik (Pilihan Lini Pertama): Agen seperti Polyethylene Glycol (PEG) dan laktulosa dianggap sebagai pilihan pertama karena profil keamanan dan tolerabilitasnya yang baik selama kehamilan. Mereka bekerja dengan menarik air ke dalam lumen usus, melunakkan feses tanpa diserap secara sistemik. Sebuah meta-analisis menunjukkan bahwa PEG lebih efisien daripada laktulosa dalam hal frekuensi dan konsistensi feses, dengan efek samping yang lebih sedikit.
Agen Pembentuk Massa (Bulk-Forming Agents): Suplemen serat seperti Psyllium atau metilselulosa juga aman dan efektif. Mereka bekerja dengan cara yang mirip dengan serat makanan, menyerap air untuk membentuk feses yang lunak dan mudah dikeluarkan. Penting untuk memastikan asupan cairan yang cukup saat menggunakan agen ini untuk mencegah obstruksi.
Laksatif Stimulan: Agen seperti bisakodil atau senna harus digunakan dengan hati-hati dan umumnya tidak direkomendasikan untuk penggunaan rutin selama kehamilan. Meskipun efektif, data keamanannya kurang memadai, dan penggunaannya dapat menyebabkan kram perut dan diare, yang berpotensi mengganggu keseimbangan cairan dan elektrolit.
Dengan menerapkan "resep" konservatif yang komprehensif ini—mencakup diet, kebiasaan, aktivitas fisik, pereda gejala non-farmakologis, dan penggunaan laksatif yang bijaksana—dokter dapat secara efektif mengelola sebagian besar kasus HD pada kehamilan, meningkatkan kenyamanan pasien, dan mencegah kebutuhan akan intervensi yang lebih invasif.
Intervensi Farmakologis: Menavigasi Pilihan Terapi dan Pertimbangan Keamanan Janin
Ketika tatalaksana konservatif tidak memberikan kelegaan yang memadai, intervensi farmakologis menjadi langkah berikutnya. Namun, area ini penuh dengan tantangan karena kurangnya data keamanan dan efikasi yang kuat untuk banyak agen yang umum digunakan selama kehamilan.
Prinsip utama yang harus dipegang adalah kehati-hatian: gunakan dosis efektif terendah untuk durasi sesingkat mungkin, dan selalu lakukan penilaian risiko-manfaat yang cermat. Asumsi bahwa obat topikal secara inheren aman adalah keliru, karena penyerapan sistemik dapat terjadi.
Kunci untuk peresepan yang aman terletak pada pemahaman "hierarki bukti" yang spesifik untuk kehamilan. Daripada memperlakukan semua obat dalam satu kelas secara setara, dokter harus memprioritaskan agen yang memiliki data, meskipun terbatas, pada populasi hamil. Pendekatan ini menciptakan alur peresepan yang logis dan aman:
Maksimalkan terapi non-farmakologis.
Jika obat diperlukan, pilih agen dari kelompok dengan bukti spesifik kehamilan (misalnya, kombinasi tribenoside/lidocaine atau flebotonik oral setelah trimester pertama).
Pertimbangkan agen dari kelompok dengan data terbatas hanya jika pilihan pertama tidak tersedia atau tidak efektif, dan setelah diskusi risiko-manfaat yang menyeluruh dengan pasien.
Tinjauan Terstratifikasi Agen Terapeutik
Untuk memandu pengambilan keputusan klinis, agen farmakologis dapat diklasifikasikan berdasarkan tingkat bukti yang tersedia untuk penggunaannya pada kehamilan.
Kelompok 1: Agen dengan Bukti Spesifik pada Kehamilan
Kombinasi Tribenoside + Lidocaine: Sediaan topikal ini (misalnya, Procto-Glyvenol®) menonjol karena memiliki data klinis yang spesifik pada wanita hamil. Sebuah tinjauan sistematis menyoroti bahwa kombinasi ini dapat diberikan dengan aman setelah trimester pertama. Studi pada wanita hamil menunjukkan bahwa sediaan ini secara signifikan memperbaiki gejala subjektif dan objektif dari hemoroid, dengan onset kerja yang cepat (mulai dari 10 menit). Efektivitas ganda dari tribenoside (anti-inflamasi, venotonik) dan lidocaine (anestesi lokal) menjadikannya pilihan farmakologis lini pertama yang menarik ketika terapi diperlukan.
Flebotonik Oral (Obat Venoaktif): Obat-obatan ini bekerja dengan meningkatkan tonus vena, mengurangi permeabilitas kapiler, dan meningkatkan drainase limfatik.
Rutosides: Dua uji klinis acak terkontrol (RCT) yang melibatkan 150 wanita menunjukkan bahwa hydroxyethylrutosides oral secara signifikan lebih efektif daripada plasebo dalam meredakan gejala HD. Namun, penggunaannya harus dihindari pada trimester pertama karena risiko teratogenik teoretis dan adanya satu laporan kasus kelainan kongenital (meskipun hubungan sebab-akibat tidak terbukti).
Micronized Purified Flavonoid Fraction (MPFF): Obat seperti Daflon® telah terbukti efektif dalam mengurangi nyeri dan perdarahan pada episode hemoroid akut dengan tolerabilitas yang baik. Data epidemiologis dan studi pada hewan tidak menunjukkan adanya efek samping pada perkembangan prenatal, berat lahir, atau nutrisi postnatal dengan penggunaan jangka pendek. Namun, direkomendasikan untuk digunakan dalam periode singkat, bukan untuk penggunaan jangka panjang.
Kelompok 2: Agen yang Memerlukan Kehati-hatian Signifikan (Data Terbatas/Konflik)
Kortikosteroid Topikal: Penggunaan kortikosteroid topikal (misalnya, hidrokortison) adalah area dengan pesan yang seringkali bertentangan. Beberapa sumber lama menyatakan bahwa penggunaannya "kemungkinan tidak akan membahayakan" janin pada trimester ketiga. Namun, tinjauan yang lebih baru dan komprehensif menekankan kurangnya studi ilmiah yang kuat untuk menunjukkan keamanan dan efikasinya. Risiko penyerapan sistemik, meskipun kecil, tetap ada. Mengingat adanya hubungan yang terdokumentasi (meskipun lemah) antara penggunaan kortikosteroid oral pada awal kehamilan dan peningkatan risiko celah langit-langit (
cleft palate), prinsip kehati-hatian harus diterapkan.Anestesi Topikal Lainnya: Agen seperti benzocaine dapat memberikan kelegaan dari rasa gatal dan tidak nyaman, tetapi penggunaannya yang berkepanjangan dapat menyebabkan sensitisasi atau dermatitis kontak alergi.
Analgesik Sistemik:
Parasetamol (Asetaminofen): Secara tradisional dianggap sebagai analgesik pilihan yang aman selama kehamilan. Namun, bukti yang berkembang menunjukkan kemungkinan adanya hubungan antara paparan parasetamol prenatal dan peningkatan risiko gangguan perkembangan saraf, reproduksi, dan urogenital pada janin. Oleh karena itu, parasetamol harus digunakan dengan hati-hati, pada dosis efektif terendah, dan hanya jika benar-benar diperlukan.
Obat Anti-Inflamasi Non-Steroid (OAINS): Ibuprofen dan diklofenak dapat digunakan hingga minggu ke-30 kehamilan. Namun, penggunaannya setelah minggu ke-30 merupakan kontraindikasi absolut karena risiko penutupan prematur ductus arteriosus janin, yang dapat menyebabkan hipertensi pulmonal persisten pada neonatus. OAINS juga tidak dapat digunakan selama menyusui.
Agen yang Harus Dihindari
Opioid Lemah: Codeine tidak direkomendasikan saat menyusui dan penggunaannya selama kehamilan harus sangat dibatasi (hanya pada trimester pertama dan kedua untuk penggunaan terbatas) karena risiko depresi pernapasan pada neonatus. Tramadol hanya diizinkan pada trimester kedua.
Tabel berikut merangkum rekomendasi keamanan untuk agen farmakologis yang umum digunakan.
Kelas Obat | Agen Spesifik | Rekomendasi Kehamilan | Rekomendasi Laktasi | Bukti Kunci & Sitasi |
Anestesi/Anti-inflamasi Topikal | Lidocaine/Tribenoside | Dapat digunakan dengan aman setelah trimester pertama. | Data terbatas, gunakan dengan hati-hati. | Studi menunjukkan keamanan & efikasi setelah T1. |
Kortikosteroid Topikal | Hydrocortisone | Gunakan dengan sangat hati-hati, durasi singkat, area terbatas. Hindari jika memungkinkan. | Dianggap kompatibel, risiko rendah. | Kurangnya data keamanan yang kuat pada kehamilan. |
Flebotonik Oral | Rutosides, MPFF (Daflon) | Efektif, tetapi hindari pada trimester pertama. Gunakan untuk jangka pendek. | Data terbatas, umumnya dihindari. | Efektif, tetapi ada kekhawatiran teoretis pada T1. |
Analgesik Sistemik | Parasetamol | Gunakan dengan hati-hati, dosis efektif terendah, durasi sesingkat mungkin. | Dianggap aman. | : Terdapat bukti baru yang menyarankan kehati-hatian. |
OAINS Sistemik | Ibuprofen, Diklofenak | Dapat digunakan hingga minggu ke-30. Kontraindikasi setelahnya. | Tidak direkomendasikan. | Risiko penutupan premature ductus arteriosus. |
Dengan menggunakan pendekatan berbasis bukti dan terstratifikasi ini, dokter dapat menavigasi pilihan farmakologis dengan lebih percaya diri, menyeimbangkan kebutuhan untuk meredakan gejala ibu dengan keharusan untuk melindungi keselamatan janin.
Prosedur Intervensi dan Tatalaksana Bedah: Indikasi dan Pilihan Eskalasi
Sebagian besar kasus HD pada kehamilan dapat dikelola secara efektif dengan tatalaksana konservatif dan farmakologis. Namun, untuk sebagian kecil pasien dengan gejala yang refrakter atau komplikasi akut, eskalasi ke prosedur intervensi atau bahkan bedah mungkin diperlukan. Keputusan untuk melakukan intervensi harus didasarkan pada indikasi yang jelas dan ketat, dengan tujuan utama untuk meredakan gejala berat sambil meminimalkan risiko bagi ibu dan janin.
Kehadiran data yang mendukung keamanan dan efektivitas Rubber Band Ligation (RBL) selama kehamilan merupakan perkembangan yang sangat penting dalam praktik klinis. Ini mengisi celah terapeutik yang krusial antara kegagalan terapi medis dan kebutuhan untuk operasi besar. Sebelumnya, pasien dengan gejala refrakter seringkali dihadapkan pada pilihan yang sulit: terus menderita hingga pasca-persalinan atau menjalani operasi hemoroidektomi dengan risiko anestesi dan bedah yang signifikan selama kehamilan.
RBL kini menawarkan pilihan ketiga yang jauh lebih baik: sebuah intervensi "hemat kehamilan" (pregnancy-sparing) yang dapat memberikan resolusi gejala definitif dengan risiko yang jauh lebih rendah. Pengetahuan ini memberdayakan dokter umum untuk membuat rujukan yang lebih efektif dan aman, secara langsung meningkatkan kualitas hidup dan hasil klinis bagi pasien mereka.
Ligasi Pita Karet (Rubber Band Ligation - RBL): Intervensi Lini Kedua Pilihan
RBL telah mapan sebagai terapi lini pertama yang efektif untuk hemoroid interna derajat I hingga III pada populasi umum. Bukti terbaru kini mendukung penggunaannya pada populasi khusus, termasuk wanita hamil.
Bukti Keamanan dan Efikasi pada Kehamilan: Sebuah studi retrospektif yang penting, yang mengevaluasi 45 wanita hamil dengan HD simtomatik, secara meyakinkan menunjukkan bahwa RBL adalah prosedur yang aman dan efektif untuk hemoroid derajat I hingga III selama kehamilan. Tingkat komplikasi yang dilaporkan sangat rendah dan sebanding dengan kelompok kontrol yang tidak hamil. Temuan ini memberikan dasar bukti yang kuat untuk mempertimbangkan RBL pada pasien hamil yang gejalanya tidak merespons terapi konservatif.
Prosedur RBL: RBL adalah prosedur rawat jalan yang minimal invasif, sederhana, dan biasanya dilakukan tanpa sedasi. Menggunakan anoskop, sebuah pita karet kecil ditempatkan di pangkal hemoroid interna, sekitar 5-7 mm di atas
linea dentata. Area ini relatif tidak sensitif terhadap nyeri karena persarafannya adalah visceral. Pita karet tersebut memotong suplai darah ke jaringan hemoroid, menyebabkannya mengalami iskemia, nekrosis, dan akhirnya terlepas (sloughing) dalam waktu beberapa hari hingga seminggu, meninggalkan bekas luka kecil yang membantu menahan jaringan yang tersisa di tempatnya.Indikasi dan Hasil: Indikasi utama untuk RBL pada kehamilan adalah hemoroid interna derajat I, II, atau III yang persisten menyebabkan perdarahan atau prolaps, dan tidak membaik setelah periode tatalaksana konservatif dan farmakologis yang adekuat. Tingkat keberhasilan RBL tinggi, dengan penghentian perdarahan dilaporkan pada hingga 90% pasien. Komplikasi yang paling umum adalah nyeri ringan hingga sedang pasca-prosedur, yang biasanya berlangsung selama 24-48 jam dan dapat dikelola secara efektif dengan analgesik sederhana seperti parasetamol dan rendam duduk.
Hemoroidektomi Bedah: Pilihan Terakhir
Hemoroidektomi, atau pengangkatan hemoroid secara bedah, merupakan intervensi yang jauh lebih invasif dan harus dicadangkan sebagai pilihan terakhir selama kehamilan.
Indikasi yang Ketat: Pembedahan hanya diindikasikan untuk komplikasi HD yang paling parah dan akut, yang tidak dapat dikelola dengan cara lain. Indikasi ini meliputi :
Hemoroid strangulata (terjepit dan suplai darahnya terputus, menyebabkan nyeri hebat dan risiko nekrosis).
Hemoroid dengan trombosis yang luas dan sangat nyeri.
Perdarahan yang masif dan tidak terkontrol (intractable bleeding) yang menyebabkan instabilitas hemodinamik atau anemia berat, dan tidak merespons manuver sederhana seperti anal packing.
Pertimbangan Waktu: Jika pembedahan mutlak diperlukan, keputusan mengenai waktu pelaksanaannya harus dibuat melalui konsultasi multidisiplin antara ahli bedah, dokter kandungan, dan ahli anestesi. Namun, prinsip umumnya adalah menunda pembedahan hingga beberapa minggu setelah persalinan jika kondisi klinis pasien memungkinkan, untuk menghindari risiko yang terkait dengan anestesi dan pembedahan selama kehamilan.
Dengan demikian, alur tatalaksana untuk HD pada kehamilan menjadi lebih jelas. Mayoritas pasien akan merespons terapi konservatif. Bagi mereka yang tidak, dan memiliki hemoroid derajat I-III, rujukan untuk RBL adalah langkah logis berikutnya. Hanya dalam skenario klinis yang paling ekstrem dan mengancam, rujukan darurat untuk evaluasi bedah hemoroidektomi dipertimbangkan.
Kesimpulan dan Algoritma Tatalaksana Klinis Terpadu
Tatalaksana penyakit hemoroid (HD) pada kehamilan menuntut pendekatan yang komprehensif, bertingkat, dan berbasis bukti, dengan fokus utama pada keamanan maternal dan fetal. Dari analisis mendalam terhadap literatur ilmiah, beberapa prinsip inti muncul sebagai panduan bagi praktisi medis.
Pertama, patofisiologi HD gestasional bersifat sinergis, di mana faktor mekanis, hormonal, dan hemodinamik saling memperkuat, menjelaskan prevalensi dan tingkat keparahannya yang tinggi.
Kedua, adanya fenomena "gunung es klinis" akibat tingginya angka diagnosis mandiri menuntut pergeseran ke arah skrining proaktif selama perawatan antenatal.
Ketiga, tatalaksana konservatif yang terstruktur bukan sekadar nasihat, melainkan intervensi terapeutik lini pertama yang terbukti efektif.
Keempat, pemilihan agen farmakologis harus mengikuti hierarki bukti yang memprioritaskan obat dengan data keamanan spesifik pada kehamilan.
Kelima, Rubber Band Ligation (RBL) telah muncul sebagai intervensi lini kedua yang aman dan efektif, mengisi celah penting antara kegagalan terapi medis dan kebutuhan akan operasi besar.
Sintesis dari prinsip-prinsip ini menghasilkan sebuah algoritma tatalaksana klinis terpadu yang dapat diterapkan oleh dokter umum dalam praktik sehari-hari, secara langsung menjawab kebutuhan untuk "Diagnosis dan Terapi Haemorroid pada Ibu Hamil".
Algoritma Tatalaksana Bertingkat
Langkah 1: Skrining Universal & Tatalaksana Dasar (Untuk Semua Pasien Hamil)
Aksi: Secara proaktif menanyakan tentang gejala anorektal (perdarahan, nyeri, benjolan, gatal) pada setiap kunjungan antenatal.
Intervensi: Memberikan "resep" tatalaksana konservatif berbasis bukti kepada semua wanita hamil sebagai tindakan preventif dan terapeutik dasar. Ini harus dibingkai sebagai rencana pengobatan aktif :
Diet: Target asupan serat 25-30 gram per hari.
Cairan: Asupan cairan 2-3 liter per hari.
Aktivitas: Aktivitas fisik moderat seperti berjalan kaki setiap hari.
Kebiasaan: Edukasi mengenai bowel habit training (tidak menunda, tidak mengejan berlebihan).
Rasional: Mencegah onset atau memperlambat progresi HD dan mengatasi masalah konstipasi yang mendasarinya.
Langkah 2: Diagnosis & Tatalaksana Farmakologis Lini Pertama (Untuk Pasien Simptomatik)
Aksi: Jika pasien melaporkan gejala, lakukan evaluasi klinis lengkap: anamnesis terarah, inspeksi perianal, dan anoskopi untuk mengonfirmasi diagnosis dan menentukan derajat hemoroid. Lakukan stratifikasi risiko untuk menyingkirkan diagnosis banding dengan skrining tanda bahaya (red flags).
Intervensi: Jika tatalaksana konservatif tidak memadai, tambahkan terapi farmakologis. Pilihlah agen dengan profil keamanan terbaik berdasarkan hierarki bukti:
Pilihan Pertama (setelah Trimester 1): Kombinasi topikal Tribenoside/Lidocaine, berdasarkan data keamanan dan efikasi spesifik pada kehamilan.
Pilihan Alternatif: Flebotonik oral (misalnya, MPFF) untuk penggunaan jangka pendek pada gejala akut.
Untuk Nyeri: Pertimbangkan parasetamol dengan hati-hati atau rendam duduk air hangat.
Rasional: Memberikan kelegaan simtomatik yang aman setelah diagnosis ditegakkan dan kondisi yang lebih serius telah disingkirkan.
Langkah 3: Rujukan untuk Intervensi Minimal Invasif (Kegagalan Tatalaksana pada Hemoroid Derajat I-III)
Aksi: Identifikasi pasien dengan hemoroid interna derajat I-III yang gejalanya (terutama perdarahan atau prolaps) tetap persisten dan mengganggu kualitas hidup meskipun telah menjalani tatalaksana konservatif dan farmakologis yang adekuat selama beberapa minggu.
Intervensi: Rujuk pasien ke spesialis bedah atau gastroenterologi untuk evaluasi dan pertimbangan Rubber Band Ligation (RBL).
Rasional: RBL adalah intervensi lini kedua yang aman dan efektif selama kehamilan, yang dapat memberikan resolusi gejala definitif dan menghindari penderitaan berkepanjangan atau eskalasi ke pembedahan mayor.
Langkah 4: Rujukan Gawat Darurat Bedah (Komplikasi Akut & Berat)
Aksi: Identifikasi pasien dengan komplikasi HD yang parah.
Indikasi:
Hemoroid strangulata (prolaps yang tidak dapat direduksi, sangat nyeri, dan berubah warna).
Trombosis yang luas dan sangat nyeri.
Perdarahan masif yang tidak terkontrol dan menyebabkan tanda-tanda instabilitas hemodinamik.
Intervensi: Segera rujuk pasien ke unit gawat darurat untuk evaluasi bedah darurat.
Rasional: Kondisi ini merupakan kegawatdaruratan bedah yang memerlukan manajemen segera untuk mencegah nekrosis jaringan, kehilangan darah yang signifikan, dan komplikasi serius lainnya.
Poin Kunci untuk Konseling Pasien
Komunikasi yang efektif adalah bagian integral dari tatalaksana. Poin-poin berikut harus ditekankan saat konseling:
Reassurance: Yakinkan pasien bahwa HD sangat umum terjadi selama kehamilan dan dalam banyak kasus, gejalanya akan membaik secara signifikan setelah melahirkan.
Kepatuhan: Tekankan pentingnya kepatuhan terhadap rencana tatalaksana konservatif, karena ini adalah fondasi dari semua terapi.
Ekspektasi: Jelaskan ekspektasi yang realistis dari setiap pengobatan, termasuk potensi efek samping dan kerangka waktu untuk perbaikan.
Tanda Bahaya: Edukasi pasien tentang tanda-tanda bahaya yang memerlukan mereka untuk segera mencari pertolongan medis (misalnya, nyeri yang tak tertahankan, perdarahan hebat, demam).
Dengan menerapkan algoritma terstruktur ini, praktisi medis dapat secara sistematis dan percaya diri mengelola salah satu keluhan paling umum dalam kehamilan, memastikan bahwa setiap pasien menerima tingkat perawatan yang sesuai dengan keparahan kondisinya, sambil secara konsisten memprioritaskan keselamatan ibu dan janin.
Referensi
Haemorrhoidal disease in pregnancy: results from a self ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11064321/
Conservative management of symptomatic and/or complicated haemorrhoids in pregnancy and the puerperium - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/16034920/
Hemorrhoids: From basic pathophysiology to clinical management - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3342598/
Lower gastrointestinal bleeding in pregnancy: Differential diagnosis, assessment and management - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8504301/
Hemorrhoids in pregnancy - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2278306/
Haemorrhoids and Anal Fissures in Pregnancy: Predictive Factors ..., diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/38327723/
Haemorrhoids during pregnancy - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/20373920/
Risk factors for constipation during pregnancy: a multicentre prospective cohort study, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/39732656/
Incidence and Risk Factors of Perianal Pathology during Pregnancy and Postpartum Period: A Prospective Cohort Study - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11051428/
Evaluation and management of rectal bleeding in pregnancy - The Medical Journal of Australia, diakses Juli 21, 2025, https://www.mja.com.au/system/files/issues/215_08/mja251267.pdf
Evaluation and management of rectal bleeding in pregnancy - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/34601746/
Rectal Bleeding - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK563143/
Constipation, haemorrhoids, and heartburn in pregnancy - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2907947/
Evaluation and management of rectal bleeding in pregnancy | Request PDF - ResearchGate, diakses Juli 21, 2025, https://www.researchgate.net/publication/355069830_Evaluation_and_management_of_rectal_bleeding_in_pregnancy
Hemorrhoids in pregnancy - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/18272631/
Treatment of Hemorrhoid in Unusual Condition-Pregnancy, diakses Juli 21, 2025, https://e-emj.org/journal/view.php?doi=10.12771/emj.2022.e11
Preventing hemorrhoids during pregnancy: a multicenter, randomized clinical trial - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/35490229/
Conservative management of symptomatic and/or complicated haemorrhoids in pregnancy and the puerperium - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8763308/
Treatment of haemorrhoids in pregnancy: A retrospective review, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/37530049/
Hemorrhoid management in women: the role of tribenoside + lidocaine - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/31555338/
Rubber band ligation of hemorrhoids: A guide for complications - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5037334/
Hemorrhoid Banding - StatPearls - NCBI Bookshelf, diakses Juli 21, 2025, https://www.ncbi.nlm.nih.gov/books/NBK558967/
Rubber band ligation of hemorrhoids: is the procedure effective for the immunocompromised, hemophiliacs and pregnant women? - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9399576/
Rubber band ligation of hemorrhoids: is the procedure effective for the immunocompromised, hemophiliacs and pregnant women? - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/36061152/
The use of topical anaesthetic in the banding of internal haemorrhoids: a feasibility study for a randomised control trial - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10750542/
Latest Post




