Suntik KB dan Sindroma Metabolik: Mengurai Mitos dan Fakta Berdasarkan Bukti Ilmiah untuk Praktik Klinis
16 Jan 2026 • Obgyn
Deskripsi
Pendahuluan
Laporan ini menyajikan analisis mendalam mengenai hubungan antara penggunaan kontrasepsi suntik, khususnya Depot Medroxyprogesterone Acetate (DMPA) atau yang dikenal luas sebagai "Suntik KB", dengan risiko pengembangan Sindroma Metabolik (MetS). Berdasarkan tinjauan ekstensif terhadap literatur ilmiah yang terindeks di PubMed, laporan ini menyimpulkan bahwa asosiasi antara penggunaan DMPA dan peningkatan risiko komponen-komponen Sindroma Metabolik adalah sebuah fakta klinis yang didukung oleh bukti ilmiah yang kuat, bukan sekadar mitos.
Risiko ini menjadi lebih nyata dan signifikan pada populasi wanita dengan kerentanan metabolik yang sudah ada sebelumnya, seperti obesitas, riwayat Diabetes Melitus Gestasional (GDM), atau Polycystic Ovary Syndrome (PCOS). DMPA terbukti secara konsisten memberikan dampak negatif pada beberapa pilar kesehatan metabolik, termasuk peningkatan obesitas sentral, induksi dislipidemia aterogenik, penurunan sensitivitas insulin, dan peningkatan inflamasi sistemik.
Laporan ini bertujuan untuk membekali para Dokter Umum dengan pemahaman patofisiologis yang komprehensif, data kuantitatif dari studi klinis, dan panduan praktis berbasis bukti untuk melakukan skrining risiko, pemantauan pasien, dan konseling mengenai alternatif kontrasepsi yang lebih aman secara metabolik. Tujuannya adalah untuk menggeser paradigma praktik dari sekadar penyediaan kontrasepsi menjadi manajemen kesehatan wanita yang proaktif dan personal, demi menjaga kesehatan jangka panjang pasien.

Dilema Klinis Kontemporer di Ruang Praktik
Prevalensi dan Paradoks DMPA
Depot Medroxyprogesterone Acetate (DMPA), atau yang lebih populer dengan sebutan "Suntik KB 3 bulan", merupakan salah satu metode kontrasepsi yang paling banyak digunakan di Indonesia dan berbagai negara berkembang lainnya. Popularitasnya didasarkan pada efektivitasnya yang sangat tinggi dalam mencegah kehamilan, dengan tingkat kegagalan hanya sekitar 0.1-2 kehamilan per seratus wanita per tahun, serta kenyamanan penggunaannya yang hanya memerlukan injeksi setiap tiga bulan. Faktor-faktor ini menjadikan DMPA pilihan utama bagi jutaan wanita yang menginginkan metode kontrasepsi reversibel jangka panjang yang praktis.
Namun, di balik keunggulannya, muncul sebuah paradoks klinis yang semakin menuntut perhatian. Berbagai laporan kasus, studi observasional, dan uji klinis mulai mengindikasikan adanya hubungan yang signifikan antara penggunaan DMPA dengan konsekuensi metabolik jangka panjang yang merugikan. Faktor kenyamanan yang membuat DMPA begitu populer justru dapat menciptakan situasi di mana penggunaan jangka panjang berlangsung tanpa pemantauan klinis yang memadai.
Sifatnya yang "suntik dan lupakan" selama tiga bulan berpotensi menutupi perubahan metabolik yang terjadi secara perlahan namun progresif. Hal ini menciptakan potensi masalah kesehatan masyarakat yang signifikan, di mana jutaan wanita mungkin secara tidak sadar mengakumulasi risiko kardiometabolik dari tahun ke tahun. Dilema ini menempatkan para klinisi di garis depan pada posisi yang sulit: menyeimbangkan manfaat kontrasepsi yang tak terbantahkan dengan potensi risiko kesehatan jangka panjang yang semakin jelas.
Pertanyaan Kunci: Mitos atau Fakta?
Di tengah praktik klinis sehari-hari, pertanyaan mendasar yang sering dihadapi oleh para dokter adalah: Apakah hubungan antara Suntik KB dan Sindroma Metabolik ini sekadar kekhawatiran yang dibesar-besarkan (mitos) atau sebuah kenyataan klinis yang perlu diwaspadai (fakta)? Pertanyaan ini bukan hanya relevan secara akademis, tetapi juga memiliki implikasi langsung terhadap konseling pasien, pemilihan metode kontrasepsi, dan strategi kesehatan preventif.
Tujuan dari laporan ilmiah populer ini adalah untuk membedah pertanyaan tersebut secara sistematis dan mendalam. Dengan melakukan tinjauan ekstensif terhadap literatur ilmiah terkuat yang tersedia dan terindeks di PubMed, laporan ini akan menyajikan, menganalisis, dan mensintesis bukti-bukti yang ada.
Fokusnya adalah untuk menerjemahkan data penelitian yang kompleks—mulai dari studi metabolik, studi kohort prospektif, hingga studi epidemiologis—menjadi wawasan yang jernih, relevan, dan dapat ditindaklanjuti (actionable) bagi para Dokter Umum. Dengan demikian, laporan ini diharapkan dapat menjadi panduan komprehensif untuk menavigasi dilema klinis ini dengan keyakinan yang didasarkan pada bukti ilmiah terbaik.
Definisi dan Patofisiologi Sindroma Metabolik: Sebuah Kerangka Kerja Klinis
Mendefinisikan Sindroma Metabolik (MetS)
Sindroma Metabolik (MetS) bukanlah sebuah penyakit tunggal, melainkan sebuah konstelasi atau gugusan faktor risiko metabolik yang saling berhubungan dan secara signifikan meningkatkan risiko seorang individu untuk mengalami penyakit kardiovaskular (Cardiovascular Disease - CVD), seperti infark miokard dan stroke, serta Diabetes Melitus Tipe 2 (T2DM). Kehadiran sindrom ini menandakan adanya disfungsi metabolik yang mendasar dan meluas.
Secara klinis, diagnosis MetS ditegakkan berdasarkan kriteria yang ditetapkan oleh berbagai badan kesehatan, seperti National Cholesterol Education Program Adult Treatment Panel III (NCEP ATP III). Menurut definisi ini, seorang individu didiagnosis menderita MetS jika memenuhi setidaknya tiga dari lima kriteria berikut :
Obesitas Sentral: Diukur dari lingkar pinggang. Untuk wanita, ambang batasnya adalah ≥88 cm (dapat disesuaikan berdasarkan etnisitas populasi).
Hipertrigliseridemia: Kadar trigliserida (TG) puasa ≥150 mg/dL, atau sedang dalam terapi untuk menurunkan trigliserida.
Kadar HDL-C Rendah: Kadar High-Density Lipoprotein Cholesterol (HDL-C) atau "kolesterol baik" <50 mg/dL pada wanita, atau sedang dalam terapi untuk meningkatkan HDL-C.
Tekanan Darah Tinggi: Tekanan darah sistolik ≥130 mmHg atau tekanan darah diastolik ≥85 mmHg, atau sedang menjalani terapi antihipertensi.
Gula Darah Puasa Tinggi: Kadar glukosa darah puasa ≥100 mg/dL, atau telah didiagnosis dengan T2DM dan sedang dalam terapi.
Penting untuk dipahami bahwa kriteria diagnostik ini hanyalah penanda klinis dari badai patofisiologis yang lebih dalam. Seorang pasien yang menggunakan DMPA mungkin menunjukkan perubahan negatif yang signifikan pada dua komponen (misalnya, penurunan HDL dan peningkatan resistensi insulin) tetapi belum memenuhi ambang batas tiga komponen untuk diagnosis formal. Kondisi "sub-ambang batas" ini sama sekali tidak jinak; ia merepresentasikan lintasan progresif menuju peningkatan risiko kardiometabolik yang harus dikenali dan ditangani oleh klinisi secara dini.
Jaringan Patofisiologi yang Saling Terkait
Di jantung patofisiologi Sindroma Metabolik terletak dua pilar utama yang saling terkait erat: resistensi insulin dan obesitas sentral (adipositas viseral). Resistensi insulin adalah kondisi di mana sel-sel tubuh (terutama di otot, hati, dan jaringan lemak) menjadi kurang responsif terhadap hormon insulin. Sebagai kompensasi, pankreas akan bekerja lebih keras untuk memproduksi lebih banyak insulin, suatu kondisi yang disebut hiperinsulinemia kompensatorik.
Hiperinsulinemia kronis inilah yang menjadi pemicu utama bagi komponen-komponen lain dari MetS. Insulin yang berlebihan dapat:
Mempengaruhi ginjal untuk menahan natrium dan air, yang berkontribusi pada peningkatan tekanan darah.
Merangsang hati untuk memproduksi lebih banyak trigliserida dan Very-Low-Density Lipoprotein (VLDL), sambil menurunkan kadar HDL-C, sehingga menciptakan profil dislipidemia aterogenik yang khas.
Mendorong penumpukan lemak lebih lanjut, terutama di area viseral, yang memperburuk resistensi insulin itu sendiri.
Menciptakan lingkungan pro-inflamasi dan pro-trombotik sistemik, yang ditandai dengan peningkatan marker seperti C-Reactive Protein (CRP).
Kerangka kerja patofisiologis ini sangat penting untuk dipahami karena memberikan konteks biologis tentang bagaimana agen eksternal seperti DMPA dapat mengganggu keseimbangan metabolik. Dengan memahami mekanisme ini, kita dapat melihat bagaimana DMPA tidak hanya mempengaruhi satu parameter, tetapi berpotensi mengganggu keseluruhan jaringan metabolik yang rapuh ini. Oleh karena itu, MetS harus dipandang bukan sebagai diagnosis statis, melainkan sebagai sebuah kontinum risiko. Tujuan pemantauan klinis adalah untuk mendeteksi pergerakan pasien di sepanjang kontinum ini, jauh sebelum diagnosis formal ditegakkan.
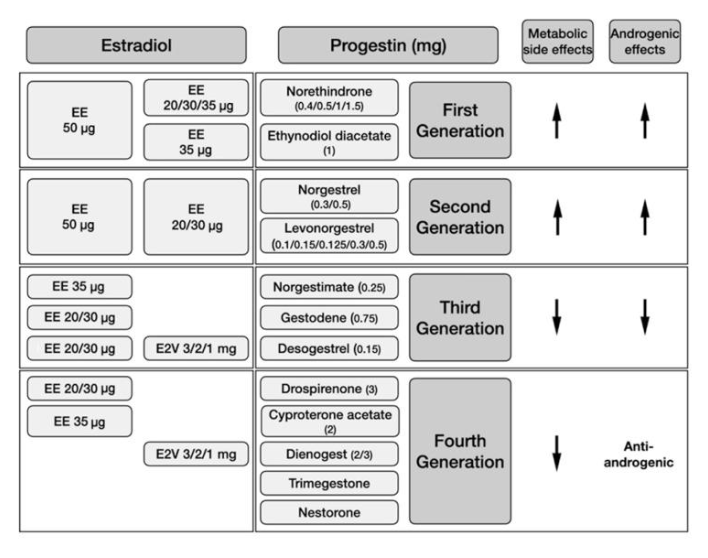
Gambar 1. Kombinasi kontrasepsi oral berdasarkan dosis estradiol dantipe progestin, dan efek samping metabolik dan androgenic
Analisis Bukti Ilmiah: Dampak DMPA pada Setiap Komponen Sindroma Metabolik
Analisis mendalam terhadap bukti-bukti ilmiah yang ada secara konsisten menunjukkan bahwa DMPA memberikan dampak negatif pada beberapa komponen kunci Sindroma Metabolik. Bagian ini akan mengurai bukti tersebut secara sistematis untuk setiap komponen.
Obesitas Sentral dan Komposisi Tubuh
Salah satu kekhawatiran umum pasien terhadap kontrasepsi hormonal adalah penambahan berat badan. Tinjauan sistematis menunjukkan bahwa untuk sebagian besar kontrasepsi progestin saja (progestin-only contraceptives - POCs), penambahan berat badan rata-rata dalam 6 hingga 12 bulan cenderung minimal, yaitu kurang dari 2 kg, dan seringkali sulit dibedakan dari penambahan berat badan yang terjadi secara alami seiring bertambahnya usia.
Namun, DMPA merupakan pengecualian yang signifikan dalam kategori ini. Bukti ilmiah secara spesifik mengaitkan penggunaan DMPA dengan perubahan yang lebih merugikan pada komposisi tubuh dan distribusi lemak. Sejumlah studi, termasuk studi kohort prospektif, secara konsisten menemukan bahwa penggunaan DMPA berhubungan dengan peningkatan lingkar pinggang—sebuah indikator langsung dari obesitas sentral dan kriteria diagnostik utama untuk MetS.
Sebagai contoh, sebuah studi prospektif yang dilakukan di Rwanda pada wanita dengan obesitas sentral yang menggunakan DMPA menemukan adanya peningkatan median lingkar pinggang yang signifikan secara statistik, dari 96 cm pada awal studi menjadi 99.5 cm setelah 12 bulan penggunaan.
Lebih dari sekadar penambahan berat badan secara umum, DMPA terbukti mengubah komposisi tubuh ke arah yang tidak sehat. Sebuah studi menunjukkan bahwa pengguna DMPA mengalami peningkatan persentase lemak tubuh (%) dan penurunan massa tubuh tanpa lemak (lean body mass), yang mengindikasikan bahwa penambahan berat badan yang terjadi lebih banyak berupa lemak daripada otot. Pergeseran menuju obesitas sentral ini sangat relevan secara klinis karena lemak viseral bersifat lebih aktif secara metabolik dan merupakan pendorong utama resistensi insulin dan inflamasi sistemik.
Dislipidemia Aterogenik: Profil Lipid yang Memburuk
Dampak DMPA pada profil lipid adalah salah satu temuan yang paling konsisten dan mengkhawatirkan dalam literatur. Penggunaan DMPA, terutama dalam jangka menengah hingga panjang, terbukti menginduksi profil dislipidemia aterogenik klasik, yang ditandai dengan penurunan "kolesterol baik" (HDL-C) dan peningkatan "kolesterol jahat" (LDL-C) serta trigliserida.
Sebuah studi prospektif tahun 2024 memberikan bukti kuantitatif yang sangat kuat mengenai sifat progresif dari perubahan ini. Studi tersebut mengukur profil lipid pada awal, setelah 3 bulan, dan setelah 6 bulan penggunaan DMPA.
Setelah 3 bulan: Terjadi peningkatan signifikan pada kolesterol total (TC) (p=0.022) dan LDL-C (p=0.033). Perubahan pada trigliserida (TG) dan HDL-C belum signifikan secara statistik.
Setelah 6 bulan: Dampak negatif menjadi jauh lebih jelas dan signifikan secara statistik di semua parameter. Terjadi peningkatan signifikan pada TC (p=0.002), TG (kenaikan rata-rata 5.9 mg/dL, p=0.001), dan LDL-C (p=0.003), disertai dengan penurunan signifikan pada HDL-C (penurunan rata-rata 2.6 mg/dL, p=0.001).
Temuan ini diperkuat oleh banyak studi lainnya. Sebuah studi di Nigeria juga menyimpulkan bahwa penggunaan DMPA selama 6 bulan berhubungan dengan peningkatan TC, TG, LDL, dan penurunan HDL. Sebuah studi multinasional oleh Organisasi Kesehatan Dunia (WHO) menyimpulkan bahwa penggunaan DMPA jangka panjang menginduksi "perubahan moderat pada metabolisme lipid yang tidak menguntungkan dalam hal risiko aterosklerosis".
Selain itu, studi-studi juga menunjukkan peningkatan rasio aterogenik yang penting, seperti rasio TC/HDL dan LDL/HDL, yang merupakan prediktor risiko kardiovaskular yang lebih kuat daripada masing-masing komponen lipid saja.
Meskipun beberapa studi jangka pendek mungkin menunjukkan efek yang kurang dramatis atau bahkan transien—misalnya, satu studi melaporkan bahwa kadar HDL yang turun pada 6 bulan kembali ke baseline setelahnya, meskipun rasio LDL:HDL tetap meningkat —konsensus dari bukti jangka panjang menunjukkan tren yang jelas menuju profil lipid yang lebih berisiko. Hal ini menggarisbawahi pentingnya pemantauan berkelanjutan, karena dampak metabolik DMPA bersifat kumulatif.
Resistensi Insulin dan Gangguan Toleransi Glukosa
Bukti yang mengaitkan DMPA dengan perburukan metabolisme glukosa-insulin sangatlah kuat dan berasal dari berbagai jenis studi, mulai dari studi metabolik yang mendalam hingga studi epidemiologis berskala besar. Secara konsisten, DMPA terbukti dapat menurunkan sensitivitas insulin dan memperburuk toleransi glukosa.
Mekanisme yang mendasarinya telah dijelaskan dengan baik melalui studi-studi metabolik yang menggunakan tes toleransi glukosa oral (TTGO). Tujuh dari delapan studi yang melakukan TTGO sekuensial pada pengguna DMPA atau implan progestin menemukan adanya peningkatan signifikan (hampir dua kali lipat) pada kadar insulin 2 hingga 3 jam setelah pemberian glukosa. Ini adalah gambaran klasik dari resistensi insulin: tubuh memerlukan jumlah insulin yang jauh lebih besar untuk memetabolisme jumlah glukosa yang sama. Pankreas dipaksa bekerja lebih keras untuk mengatasi resistensi yang diinduksi oleh progestin.
Implikasi klinis dari "stres metabolik" ini sangat bergantung pada kondisi awal pasien. Pada wanita yang sehat dan ramping, tubuh mungkin mampu mengkompensasi dengan hiperinsulinemia tanpa peningkatan kadar glukosa. Namun, pada wanita dengan kerentanan yang sudah ada sebelumnya (seperti riwayat GDM atau obesitas), kapasitas sel beta pankreas untuk terus memproduksi insulin berlebih dapat terlampaui.
Hal ini dapat menyebabkan kelelahan sel beta dan akhirnya memicu progresi menjadi prediabetes atau T2DM. Sebuah laporan kasus yang dramatis pada pasien dengan lipodistrofi (suatu kondisi resistensi insulin yang parah) menunjukkan terjadinya hiperglikemia berat yang tidak terkontrol setelah satu suntikan DMPA, sebuah ilustrasi nyata tentang betapa kuatnya efek DMPA pada metabolisme glukosa pada individu yang rentan.
Kaitan ini tidak hanya terlihat di tingkat metabolik tetapi juga di tingkat epidemiologis. Sebuah studi kasus-kontrol yang signifikan pada wanita suku Navajo di Amerika Serikat menemukan bahwa penggunaan DMPA dikaitkan dengan risiko T2DM yang jauh lebih tinggi dibandingkan dengan pengguna kontrasepsi oral kombinasi (Odds Ratio 3.8), dan risiko ini tetap signifikan bahkan setelah disesuaikan dengan Indeks Massa Tubuh (IMT).
Peningkatan Inflamasi Sistemik
Sindroma Metabolik juga dicirikan oleh adanya kondisi inflamasi kronis tingkat rendah, yang merupakan faktor risiko independen untuk penyakit kardiovaskular. Bukti-bukti yang lebih baru menunjukkan bahwa DMPA juga dapat berkontribusi pada komponen inflamasi ini. Studi prospektif di Rwanda yang memantau pengguna DMPA selama 12 bulan menemukan adanya peningkatan yang signifikan pada marker inflamasi high-sensitivity C-reactive protein (hs-CRP), terutama pada kelompok wanita yang juga memiliki obesitas sentral. Peningkatan hs-CRP ini menunjukkan bahwa DMPA dapat memicu atau memperburuk keadaan pro-inflamasi sistemik yang menjadi ciri khas MetS.
Secara kolektif, bukti-bukti ini melukiskan gambaran yang sangat jelas. DMPA tidak hanya mempengaruhi satu aspek metabolisme, tetapi melancarkan serangan multifaset terhadap pilar-pilar utama kesehatan kardiometabolik. Ia secara sinergis mendorong penumpukan lemak sentral, menciptakan profil lipid aterogenik, dan meningkatkan resistensi insulin—sebuah "trifekta risiko" yang saling memperkuat.
Lebih jauh lagi, data yang menunjukkan perburukan efek dari waktu ke waktu menyiratkan adanya beban metabolik kumulatif. Hal ini memiliki implikasi klinis yang mendalam: pemantauan proaktif bukan hanya tentang mengidentifikasi risiko, tetapi tentang melakukan intervensi sebelum perubahan metabolik mencapai titik di mana kerusakan menjadi sulit atau tidak mungkin untuk diperbaiki.
Konteks Klinis - Identifikasi Pasien Berisiko Tinggi dan Peran DMPA sebagai "Metabolic Stressor"
DMPA sebagai "Metabolic Stress Test"
Untuk memahami dampak DMPA secara klinis, sangat membantu untuk tidak melihatnya sebagai penyebab tunggal Sindroma Metabolik pada semua wanita, melainkan sebagai sebuah "tes stres metabolik" (metabolic stress test) yang poten. Pada wanita yang sehat secara metabolik dengan cadangan fungsional yang baik, tubuh mungkin mampu mengkompensasi tekanan yang diberikan oleh DMPA.
Namun, pada wanita dengan kerentanan yang sudah ada sebelumnya, DMPA bertindak sebagai pemicu yang dapat membuka kedok (unmask) patologi yang tersembunyi atau mempercepat progresi penyakit yang sudah ada.
Konsep "cadangan metabolik" menjadi kunci dalam kerangka kerja ini. Seorang pasien yang sehat memiliki cadangan metabolik yang tinggi dan dapat menyerap "pukulan" metabolik dari DMPA. Sebaliknya, seorang pasien dengan obesitas atau riwayat GDM memiliki cadangan metabolik yang rendah. DMPA akan menghabiskan cadangan ini dengan cepat, yang kemudian bermanifestasi sebagai penyakit klinis.
Bukti paling jelas untuk konsep ini datang dari sebuah studi yang membandingkan respons sel beta pankreas pada wanita obesitas dan berat badan normal yang menggunakan DMPA. Pada kelompok berat badan normal, sebagai respons terhadap resistensi insulin yang diinduksi DMPA, kompensasi sel beta (diukur dengan Disposition Index) justru meningkat—ini adalah respons yang sehat.
Sebaliknya, pada kelompok obesitas, kompensasi sel beta menurun secara signifikan. Ini menunjukkan bahwa pankreas pada wanita obesitas sudah bekerja keras pada kondisi awal dan tidak mampu lagi meningkatkan produksi insulin untuk menghadapi tantangan tambahan dari DMPA; mereka "gagal" dalam tes stres ini. Konsep ini memberikan cara yang intuitif dan kuat bagi para klinisi untuk memahami dan menjelaskan risiko kepada pasien, menggeser fokus dari sekadar daftar kontraindikasi menjadi penilaian yang lebih bernuansa terhadap kapasitas fisiologis individu.
Fenotip Pasien Rentan (The Vulnerable Patient)
Dengan menggunakan kerangka "tes stres metabolik", kita dapat mengidentifikasi fenotip pasien yang paling rentan terhadap efek samping metabolik DMPA. Kelompok-kelompok ini memerlukan skrining yang lebih ketat, konseling yang lebih mendalam, dan pertimbangan serius untuk metode kontrasepsi alternatif.
Wanita dengan Obesitas: Ini adalah kelompok risiko tertinggi. Bukti ilmiah secara konsisten menunjukkan bahwa wanita obesitas mengalami perburukan penanda kardiometabolik yang jauh lebih besar saat menggunakan DMPA dibandingkan dengan wanita dengan berat badan normal. Studi prospektif selama 18 minggu yang disebutkan sebelumnya secara gamblang menunjukkan hal ini: setelah injeksi DMPA, kelompok wanita obesitas mengalami penurunan signifikan pada HDL-C, penurunan sensitivitas insulin (Si), dan penurunan kompensasi sel beta. Efek-efek merugikan ini tidak teramati pada kelompok wanita dengan berat badan normal. Hal ini menegaskan bahwa obesitas bukan hanya faktor risiko aditif, tetapi juga faktor yang memperkuat (amplifier) dampak negatif DMPA.
Riwayat Diabetes Melitus Gestasional (GDM): Wanita dengan riwayat GDM telah membuktikan bahwa sel beta pankreas mereka memiliki kerentanan di bawah tekanan metabolik kehamilan. Mereka pada dasarnya telah "gagal" dalam satu tes stres metabolik alami. Memberikan DMPA kepada populasi ini sama dengan memberikan tes stres kedua. Sebuah tinjauan menyimpulkan secara eksplisit bahwa DMPA "menurunkan toleransi glukosa pada wanita dengan GDM sebelumnya". Oleh karena itu, DMPA merupakan pilihan yang sangat tidak bijaksana untuk kelompok pasien ini.
Polycystic Ovary Syndrome (PCOS): Wanita dengan PCOS seringkali sudah memiliki komponen Sindroma Metabolik pada kondisi awal, terutama resistensi insulin dan dislipidemia. Meskipun kontrasepsi hormonal sering menjadi terapi lini pertama untuk mengatur siklus menstruasi dan mengatasi hiperandrogenisme, DMPA adalah pilihan yang buruk. Efek sampingnya yang diketahui, yaitu penambahan berat badan dan peningkatan resistensi insulin, dapat secara langsung memperburuk gangguan metabolik yang menjadi inti dari patologi PCOS.
Panduan Klinis Praktis untuk Dokter Umum: Dari Skrining hingga Alternatif
Memahami bukti ilmiah adalah langkah pertama; menerjemahkannya ke dalam praktik klinis yang dapat ditindaklanjuti adalah tujuan utamanya. Bagian ini menyediakan panduan praktis bagi Dokter Umum untuk mengelola penggunaan DMPA secara aman dan bertanggung jawab.
Skrining Awal dan Konseling Berbasis Risiko (Sebelum Inisiasi DMPA)
Sebelum meresepkan injeksi DMPA pertama, sangat direkomendasikan untuk melakukan penilaian risiko yang terstruktur dan komprehensif. Ini bukan tentang menolak pasien, tetapi tentang membuat keputusan bersama (shared decision-making) yang terinformasi.
Anamnesis Terarah:
Tanyakan secara spesifik riwayat pribadi dan keluarga mengenai diabetes melitus, hipertensi, dan penyakit jantung.
Gali riwayat obstetri, terutama riwayat Diabetes Melitus Gestasional (GDM).
Tanyakan tentang gejala atau diagnosis PCOS (misalnya, siklus haid tidak teratur, hirsutisme).
Pemeriksaan Fisik Esensial:
Ukur tinggi dan berat badan untuk menghitung Indeks Massa Tubuh (IMT). Klasifikasikan pasien sebagai normal, overweight, atau obesitas.
Lakukan pengukuran lingkar pinggang. Ini adalah pemeriksaan vital yang sering terlewatkan namun sangat penting untuk mengidentifikasi obesitas sentral, yang merupakan prediktor risiko yang lebih kuat daripada IMT saja.
Pemeriksaan Laboratorium (pada Pasien dengan Faktor Risiko):
Untuk pasien yang teridentifikasi memiliki faktor risiko—seperti obesitas (terutama IMT ≥30 kg/m²), riwayat GDM, PCOS, atau riwayat keluarga yang kuat—pertimbangkan untuk melakukan pemeriksaan laboratorium awal.
Pemeriksaan yang direkomendasikan meliputi profil lipid puasa (TC, TG, HDL-C, LDL-C) dan kadar glukosa darah puasa.
Langkah ini didukung oleh rekomendasi dari studi yang menyarankan penilaian obesitas sentral dan evaluasi risiko kardiovaskular sebelum memulai DMPA. Hasil baseline ini akan menjadi acuan penting untuk pemantauan di masa depan.
Pemantauan Berkelanjutan (Selama Penggunaan DMPA)
Inisiasi yang aman harus diikuti dengan pemantauan yang waspada, karena efek metabolik DMPA bersifat kumulatif.
Untuk Semua Pengguna DMPA:
Pada setiap kunjungan untuk injeksi ulang (setiap 3 bulan), lakukan pengukuran berat badan dan tekanan darah. Catat setiap tren peningkatan yang signifikan.
Untuk Pengguna Berisiko Tinggi (obesitas, riwayat GDM, dll.):
Selain berat badan dan tekanan darah, lakukan pengukuran ulang lingkar pinggang setidaknya setiap tahun.
Pertimbangkan untuk melakukan pemeriksaan ulang profil lipid puasa dan glukosa darah puasa secara berkala, misalnya setiap tahun. Frekuensi ini memungkinkan deteksi dini pergeseran negatif sebelum menjadi masalah klinis yang parah.
Mendiskusikan Alternatif Kontrasepsi yang Lebih Aman secara Metabolik
Ketika skrining awal atau pemantauan menunjukkan adanya risiko metabolik yang signifikan, klinisi harus siap untuk mendiskusikan alternatif kontrasepsi yang lebih aman. Penting untuk menekankan kepada pasien bahwa ada banyak pilihan lain yang sama efektifnya dalam mencegah kehamilan tetapi tidak membawa beban metabolik yang sama.
Kontrasepsi Progestin Saja (POCs) Lainnya: Penting untuk mengedukasi pasien bahwa "tidak semua hormon progestin diciptakan sama". Dampak metabolik dari POCs lain jauh lebih minimal dibandingkan DMPA.
Implan Etonogestrel (misalnya, Implanon NXT): Metode ini sangat efektif dan bekerja jangka panjang. Hormon dilepaskan secara subdermal, melewati metabolisme lintas pertama di hati. Studi menunjukkan implan ini tidak secara signifikan mempengaruhi berat badan, trigliserida, atau tekanan darah, meskipun mungkin ada sedikit penurunan pada sensitivitas insulin dan HDL.
Pil Progestin Saja (Progestin-Only Pills - POPs): Dianggap sebagai pilihan yang sangat aman untuk wanita dengan diabetes atau faktor risiko metabolik lainnya. POPs memiliki dampak sistemik yang minimal.
Alat Kontrasepsi Dalam Rahim (AKDR / IUD): Ini adalah pilihan lini pertama yang sangat baik untuk wanita dengan masalah metabolik.
AKDR Tembaga (Copper IUD): Sangat efektif, bekerja jangka panjang, dan sepenuhnya bebas hormon. Metode ini tidak memiliki efek metabolik sistemik sama sekali dan merupakan pilihan ideal untuk wanita dengan kekhawatiran metabolik yang signifikan.
AKDR Pelepas Levonorgestrel (LNG-IUD, misal: Mirena): Meskipun mengandung hormon, pelepasan levonorgestrel terjadi secara primer di dalam rahim dengan absorpsi sistemik yang sangat rendah. Akibatnya, LNG-IUD terbukti tidak menyebabkan efek metabolik yang signifikan dan dianggap sangat aman untuk wanita dengan riwayat GDM atau diabetes.
Tabel Perbandingan Dampak Metabolik Metode Kontrasepsi
Untuk membantu dalam pengambilan keputusan klinis di ruang praktik yang sibuk, tabel berikut merangkum dampak metabolik dari berbagai metode kontrasepsi.
Metode Kontrasepsi | Berat Badan / Lingkar Pinggang | HDL-C (Kolesterol Baik) | Trigliserida | Sensitivitas Insulin | Risiko CVD/T2DM Keseluruhan |
Suntik KB (DMPA) | ↑↑ (Signifikan) | ↓↓ (Signifikan) | ↑↑ (Signifikan) | ↓↓ (Signifikan) | Meningkat Signifikan |
Pil Kombinasi (COC) | ↔ (Netral) | ↑ (Meningkat) | ↑ (Meningkat) | ↔ / ↓ (Variabel) | Sedikit Meningkat (terutama VTE) |
Pil Progestin Saja (POP) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | Netral / Sangat Aman |
Implan Etonogestrel | ↔ (Netral) | ↓ (Ringan) | ↔ (Netral) | ↓ (Ringan) | Netral / Aman |
AKDR Hormonal (LNG-IUD) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | Netral / Sangat Aman |
AKDR Tembaga (Copper IUD) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | ↔ (Netral) | Netral / Pilihan Teraman |
Kunci: ↑↑ = Peningkatan Signifikan; ↑ = Peningkatan Ringan; ↔ = Efek Netral/Tidak Signifikan; ↓↓ = Penurunan Signifikan; ↓ = Penurunan Ringan.
Tabel ini berfungsi sebagai alat bantu visual yang cepat. Ketika seorang pasien dengan IMT 32 kg/m² meminta "suntik KB 3 bulan", klinisi dapat menggunakan tabel ini untuk memfasilitasi diskusi. Daripada memberikan peringatan yang tidak jelas, klinisi dapat menjelaskan secara konkret: "Berdasarkan bukti terbaik, untuk profil kesehatan Ibu, kontrasepsi suntik membawa risiko signifikan untuk memperburuk kolesterol dan metabolisme gula darah dalam jangka panjang.
Namun, ada pilihan lain seperti IUD hormonal atau tembaga yang sama efektifnya mencegah kehamilan, tetapi hampir tidak memiliki risiko metabolik. Mari kita diskusikan mana yang terbaik untuk kesehatan jangka panjang Ibu." Pendekatan ini mengubah konsultasi dari sekadar penyediaan layanan menjadi kedokteran preventif yang personal.
Kesimpulan - Jawaban Bernuansa untuk Pertanyaan "Mitos atau Fakta?"
Vonis Akhir: Fakta yang Tak Terbantahkan
Setelah meninjau secara komprehensif bukti-bukti ilmiah yang berasal dari studi metabolik, kohort prospektif, dan data epidemiologis, kesimpulan yang dapat ditarik sangatlah jelas. Asosiasi antara penggunaan Suntik KB (DMPA) dan peningkatan risiko untuk mengembangkan komponen-komponen Sindroma Metabolik adalah sebuah fakta yang didukung oleh data ilmiah yang kuat dan konsisten. Ini bukanlah mitos, kekhawatiran berlebihan, atau temuan yang dapat diabaikan. Bukti menunjukkan bahwa DMPA secara sistematis dapat memicu perubahan negatif pada komposisi tubuh, profil lipid, metabolisme glukosa-insulin, dan penanda inflamasi.
Nuansa Kunci: Risiko Tidak Seragam
Meskipun vonisnya adalah "fakta", nuansa yang paling penting untuk dipahami oleh para klinisi adalah bahwa risiko ini tidak seragam untuk semua wanita. Dampak metabolik DMPA sangat dimodulasi oleh kondisi kesehatan awal pasien. Untuk seorang wanita muda yang ramping, aktif secara fisik, dan sehat secara metabolik, risiko absolut mungkin rendah dan dapat ditoleransi.
Namun, untuk seorang wanita dengan kerentanan metabolik yang sudah ada sebelumnya—seperti obesitas, riwayat GDM, atau PCOS—risiko yang ditimbulkan oleh DMPA menjadi substansial, signifikan secara klinis, dan berpotensi membahayakan kesehatan jangka panjangnya. DMPA bertindak sebagai akselerator pada jalur menuju penyakit kardiometabolik pada populasi yang rentan ini.
Panggilan untuk Aksi: Menuju Praktik Kontrasepsi yang Personal dan Proaktif
Kesimpulan akhir dari laporan ini adalah sebuah panggilan untuk aksi bagi para Dokter Umum dan penyedia layanan kesehatan lainnya. Era pendekatan "satu ukuran untuk semua" dalam peresepan kontrasepsi, terutama untuk DMPA, harus berakhir. Bukti yang ada menuntut pergeseran paradigma menuju praktik kontrasepsi yang lebih personal, proaktif, dan preventif.
Ini berarti:
Mengadopsi skrining risiko sebagai standar praktik sebelum inisiasi DMPA.
Melakukan pemantauan metabolik secara berkala selama penggunaan, terutama pada kelompok berisiko.
Menguasai pengetahuan tentang alternatif kontrasepsi yang lebih aman dan secara aktif mendiskusikannya dengan pasien sebagai bagian dari pengambilan keputusan bersama.
Tujuan akhir dari perawatan kontrasepsi modern tidak lagi hanya sebatas mencegah kehamilan yang tidak diinginkan. Tujuannya adalah untuk mencapai hal tersebut sambil secara bersamaan melindungi dan menjaga kesehatan seorang wanita secara holistik dan jangka panjang. Penilaian risiko yang proaktif dan konseling yang personal bukan lagi sekadar "praktik terbaik", melainkan telah menjadi standar perawatan baru yang esensial ketika mempertimbangkan peresepan Depot Medroxyprogesterone Acetate.
Referensi
Depot-medroxyprogesterone acetate: Lipid profile changes and ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10959154/
Metabolic syndrome and related factors in Cameroonian women under contraceptive use - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11594511/
Cardiometabolic Risk Marker Changes in Centrally Obese Women Using Depot Medroxyprogesterone Acetate (DMPA) in Kigali, Rwanda - ResearchGate, diakses Juli 21, 2025, https://www.researchgate.net/publication/391480969_Cardiometabolic_Risk_Marker_Changes_in_Centrally_Obese_Women_Using_Depot_Medroxyprogesterone_Acetate_DMPA_in_Kigali_Rwanda
An Update on Contraception in Polycystic Ovary Syndrome - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8090477/
Steroidal contraceptives: effect on carbohydrate metabolism in women without diabetes mellitus - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6846331/
Progestin‐only contraceptives: effects on weight - PMC - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5034734/
Contraceptive Options Following Gestational Diabetes: Current Perspectives - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6817836/
EFFECT OF DEPO MEDROXYPROGESTERONE ACETATE (DMPA) INJECTABLE CONTRACEPTIVE ON CARDIOMETABOLIC RISK PROFILE AMONG WOMEN OF REPROD - University of Rwanda, diakses Juli 21, 2025, https://dr.ur.ac.rw/bitstream/handle/123456789/2065/Kantarama%20Evelyne.pdf?sequence=1&isAllowed=y
Body composition, resting energy expenditure and inflammatory markers: impact in users of depot medroxyprogesterone acetate after 12 months follow-up - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10522120/
Cardiometabolic Risk Marker Changes in Centrally Obese Women ..., diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC12188267/
A multicentre comparative study of serum lipids and apolipoproteins in long-term users of DMPA and a control group of IUD users. World Health Organization. Task Force on Long-Acting Systemic Agents for Fertility Regulation Special Programme of Research, Development and Research Training in Human Reproduction - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/8449018/
Effect of injectable and oral contraceptives on serum lipids - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/19888036/
Effect of Depot Medroxyprogesterone Acetate on Glucose Tolerance in Generalized Lipodystrophy - PMC - National Institutes of Health (NIH) |, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3470469/
Hormonal contraception in women with the metabolic syndrome: a narrative review, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/20695771/
Effects of Injectable or Implantable Progestin-Only Contraceptives ..., diakses Juli 21, 2025, https://diabetesjournals.org/care/article/26/1/216/22604/Effects-of-Injectable-or-Implantable-Progestin
Deterioration in cardiometabolic risk markers in obese women during depot medroxyprogesterone acetate use - PubMed, diakses Juli 21, 2025, https://pubmed.ncbi.nlm.nih.gov/22067800/
Contraception After Gestational Diabetes, diakses Juli 21, 2025, https://diabetesjournals.org/care/article/30/Supplement_2/S236/23893/Contraception-After-Gestational-Diabetes
Comparing the Effects of Oral Contraceptives Containing Levonorgestrel With Products Containing Antiandrogenic Progestins on Clinical, Hormonal, and Metabolic Parameters and Quality of Life in Women With Polycystic Ovary Syndrome: Crossover Randomized Controlled Trial Protocol - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5640820/
Contraception Quandaries: Oral Contraceptive Decisions in the Pediatric Endocrinology Office - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3251927/
Effects of hormonal contraception on systemic metabolism: cross-sectional and longitudinal evidence - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5100613/
Full article: Metabolic and laboratory effects of a progestin-only pill containing drospirenone 4 mg in comparison to desogestrel 75 µg: a double-blind, double-dummy, prospective, randomised study - Taylor & Francis Online, diakses Juli 21, 2025, https://www.tandfonline.com/doi/full/10.1080/13625187.2021.1957094
Effects of hormonal contraception on systemic metabolism: cross-sectional and longitudinal evidence - Oxford Academic, diakses Juli 21, 2025, https://academic.oup.com/ije/article/45/5/1445/2450920
Safety and Benefits of Contraceptives Implants: A Systematic Review - PubMed Central, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8229462/
Contraception for women with diabetes: challenges and solutions - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5683149/
PCOS and Obesity: Contraception Challenges - PMC, diakses Juli 21, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC12063626/
Latest Post




