Panduan Klinis Berbasis Bukti: Pilihan dan Dosis Obat Antibiotik pada Trauma Mata
4 Mar 2026 • mata
Deskripsi

Pendahuluan
Trauma mata merupakan salah satu kegawatdaruratan oftalmologi yang paling sering ditemui, dengan spektrum cedera yang bervariasi mulai dari abrasi kornea superfisial hingga trauma bola mata terbuka (open globe injury - OGI) yang mengancam penglihatan. Penatalaksanaan yang tepat dan berbasis bukti, terutama dalam pemilihan dan dosis antibiotik, menjadi kunci untuk mencegah komplikasi infeksius seperti keratitis bakterial dan endoftalmitis, yang dapat berakibat fatal bagi fungsi visual.
Laporan ini menyajikan panduan klinis komprehensif yang disintesis secara eksklusif dari jurnal ilmiah terindeks PubMed, ditujukan bagi dokter umum sebagai garda terdepan dalam penanganan awal. Pembahasan mencakup stratifikasi awal trauma, tatalaksana definitif abrasi kornea termasuk dosis obat antibiotik topikal dan profilaksis tetanus, serta analisis mendalam mengenai protokol antibiotik sistemik dan intraokular pada kasus OGI.
Laporan ini menggarisbawahi pentingnya pendekatan berbasis risiko, menyoroti bukti terkini mengenai rute, durasi, dan regimen antibiotik yang paling efektif, serta menyajikan algoritma praktis untuk memandu pengambilan keputusan klinis di layanan primer.

Bagian 1: Pendekatan Awal dan Stratifikasi Trauma Mata di Layanan Primer
1.1. Triage Kritis: Membedakan Trauma Bola Mata Tertutup dan Terbuka
Langkah pertama dan terpenting dalam evaluasi trauma okular adalah membedakan antara trauma bola mata tertutup (closed globe injury) dan trauma bola mata terbuka (open globe injury - OGI). Trauma bola mata tertutup didefinisikan sebagai cedera di mana tidak ada defek ketebalan penuh pada dinding bola mata (kornea dan sklera), dengan contoh paling umum adalah abrasi kornea.
Sebaliknya, OGI adalah suatu kegawatdaruratan oftalmologi yang ditandai dengan adanya defek ketebalan penuh pada kornea atau sklera. Kesalahan dalam mengidentifikasi OGI dapat mengakibatkan penundaan rujukan dan tatalaksana, yang berujung pada komplikasi berat seperti endoftalmitis, prolaps isi intraokular, dan kehilangan penglihatan permanen.
Gambar 1. Klasifikasi Open globe injury
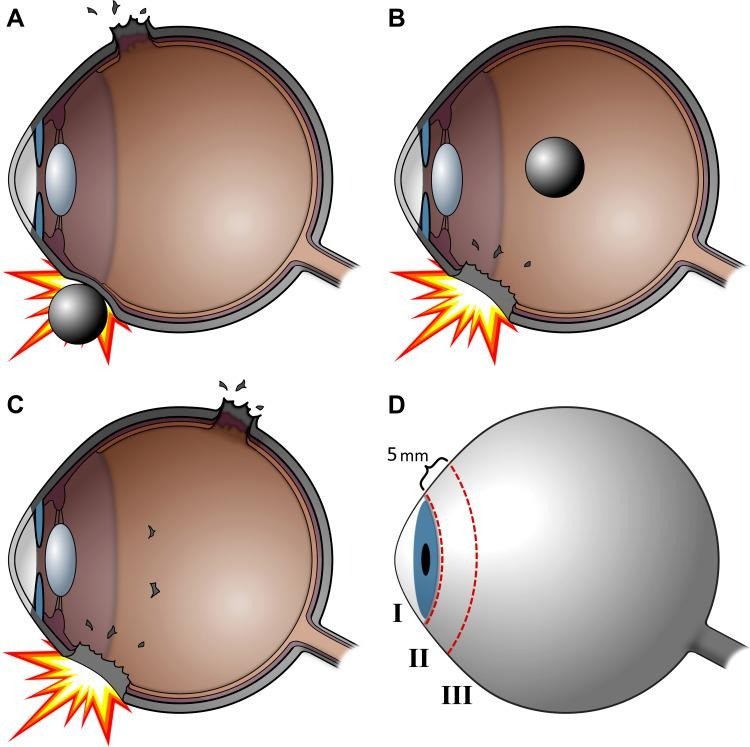
Oleh karena itu, setiap dokter umum harus memiliki indeks kecurigaan yang tinggi terhadap OGI. Beberapa tanda bahaya ("red flags") yang mengarahkan kecurigaan pada OGI dan menuntut rujukan segera ke spesialis mata antara lain :
Bentuk pupil yang tidak teratur atau lonjong (berbentuk seperti tetesan air mata): Menandakan adanya prolaps iris melalui luka.
Hifema: Adanya darah di bilik mata depan.
Hipopion: Adanya pus di bilik mata depan, yang merupakan tanda infeksi intraokular.
Penurunan tajam penglihatan yang signifikan: Terutama jika turun lebih dari dua baris pada bagan Snellen dibandingkan mata yang sehat.
Konjungtiva yang sangat kemotik (bengkak) atau mengalami perdarahan subkonjungtiva masif 360 derajat.
Tekanan bola mata yang sangat rendah (hipotoni).
Kehadiran salah satu dari tanda-tanda ini secara otomatis mengklasifikasikan cedera tersebut sebagai kasus yang harus dirujuk segera, bukan untuk ditangani lebih lanjut di fasilitas layanan primer.
1.2. Peran Dokter Umum: Tatalaksana Definitif vs. Stabilisasi Pra-Rujukan
Peran dokter umum sangat bergantung pada hasil triase awal. Untuk kasus abrasi kornea yang sederhana dan tidak rumit, dokter umum dapat memberikan tatalaksana definitif di layanan primer. Namun, untuk setiap kasus yang dicurigai sebagai OGI, peran dokter umum beralih dari kuratif menjadi stabilisasi dan fasilitasi rujukan darurat.
Tindakan stabilisasi pra-rujukan yang krusial meliputi :
Hentikan Pemeriksaan Lebih Lanjut: Jika OGI sudah sangat jelas, hindari manipulasi lebih lanjut yang dapat menekan bola mata.
Pasang Pelindung Mata (Eye Shield): Lindungi mata yang cedera dengan pelindung mata yang kaku (bukan penutup mata atau perban kasa). Tujuannya adalah untuk mencegah tekanan eksternal yang tidak disengaja pada bola mata, yang dapat menyebabkan ekstrusi atau keluarnya isi intraokular.
Jangan Memberikan Tekanan: Instruksikan pasien untuk tidak menggosok atau menekan mata yang cedera.
Manajemen Gejala Sistemik: Berikan analgesik sistemik untuk nyeri dan antiemetik jika pasien mual atau muntah, karena mengejan dapat meningkatkan tekanan intraokular.
Inisiasi Antibiotik Sistemik: Jika transfer ke pusat rujukan diperkirakan akan memakan waktu lama, pertimbangkan untuk memulai pemberian antibiotik sistemik spektrum luas (intravena atau oral) sesuai protokol yang ada, setelah berkonsultasi dengan spesialis mata di pusat rujukan jika memungkinkan.
1.3. Anamnesis dan Pemeriksaan Kunci: Menggali Mekanisme Cedera dan Tanda Bahaya
Anamnesis:
Mekanisme cedera memberikan petunjuk vital mengenai potensi keparahan dan risiko infeksi.
Cedera kecepatan tinggi: Riwayat bekerja dengan mesin gerinda, memukul palu ke logam, atau ledakan meningkatkan kecurigaan adanya benda asing intraokular (Intraocular Foreign Body - IOFB) logam yang kecil dan berkecepatan tinggi.
Cedera di lingkungan pedesaan atau pertanian: Paparan terhadap tanah, tanaman, atau materi organik secara signifikan meningkatkan risiko infeksi oleh patogen virulen seperti Bacillus cereus atau jamur.
Trauma tumpul: Pukulan kepalan tangan atau bola dapat menyebabkan ruptur bola mata di lokasi yang lebih lemah, seringkali tersembunyi di balik insersi otot rektus.
Trauma tajam: Luka akibat kuku, ranting pohon, atau kertas biasanya menyebabkan abrasi kornea.
Pemeriksaan Fisik:
Pemeriksaan harus dilakukan dengan hati-hati untuk menghindari tekanan pada bola mata.
Tajam Penglihatan: Merupakan indikator prognostik yang penting. Catat tajam penglihatan terbaik pada kedua mata.
Inspeksi Eksternal: Periksa adanya laserasi kelopak mata, edema, atau ekimosis.
Pemeriksaan Pupil: Amati bentuk, ukuran, dan reaksi cahaya. Adanya relative afferent pupillary defect (RAPD) menandakan adanya kerusakan saraf optik atau retina yang luas.
Pemeriksaan dengan Fluorescein: Ini adalah alat diagnostik paling penting di layanan primer. Setelah meneteskan anestesi topikal (hanya untuk tujuan pemeriksaan), aplikasikan strip fluorescein ke forniks konjungtiva inferior. Area epitel kornea yang hilang (abrasi) akan menyerap zat warna dan berpendar hijau terang di bawah sinar biru kobalt (cobalt blue light). Pola fluoresensi linear vertikal harus menimbulkan kecurigaan adanya benda asing yang tersembunyi di bawah kelopak mata atas.
Eversi Kelopak Mata: Merupakan langkah wajib, terutama jika dicurigai ada benda asing. Benda asing yang tidak diangkat akan terus menyebabkan abrasi pada setiap kedipan.
Tes Seidel: Jika dokter terlatih melakukannya, tes ini dapat mengonfirmasi adanya kebocoran cairan akuos aktif dari luka kornea, yang merupakan tanda pasti OGI.
Prinsip utama yang harus dipegang oleh dokter umum adalah "prinsip indeks kecurigaan tinggi". Mengingat konsekuensi yang menghancurkan dari OGI yang terlewatkan, setiap fitur klinis yang tidak khas untuk abrasi kornea sederhana harus dianggap sebagai OGI sampai terbukti sebaliknya oleh spesialis mata.
Tujuan utama dokter umum bukanlah untuk menegakkan diagnosis definitif pada kasus yang meragukan, melainkan untuk melakukan stratifikasi risiko secara akurat dan memastikan pasien dengan risiko tertinggi mendapatkan penanganan spesialis sesegera mungkin.
Bagian 2: Manajemen Abrasi Kornea: Panduan Praktis untuk Dokter Umum
Abrasi kornea adalah salah satu cedera mata yang paling umum ditemui di layanan primer. Jika OGI telah disingkirkan, dokter umum dapat memberikan tatalaksana definitif yang bertujuan untuk mengontrol nyeri, mencegah infeksi sekunder, dan mempercepat penyembuhan.
2.1. Diagnosis Akurat: Teknik Pemeriksaan dan Penggunaan Fluorescein
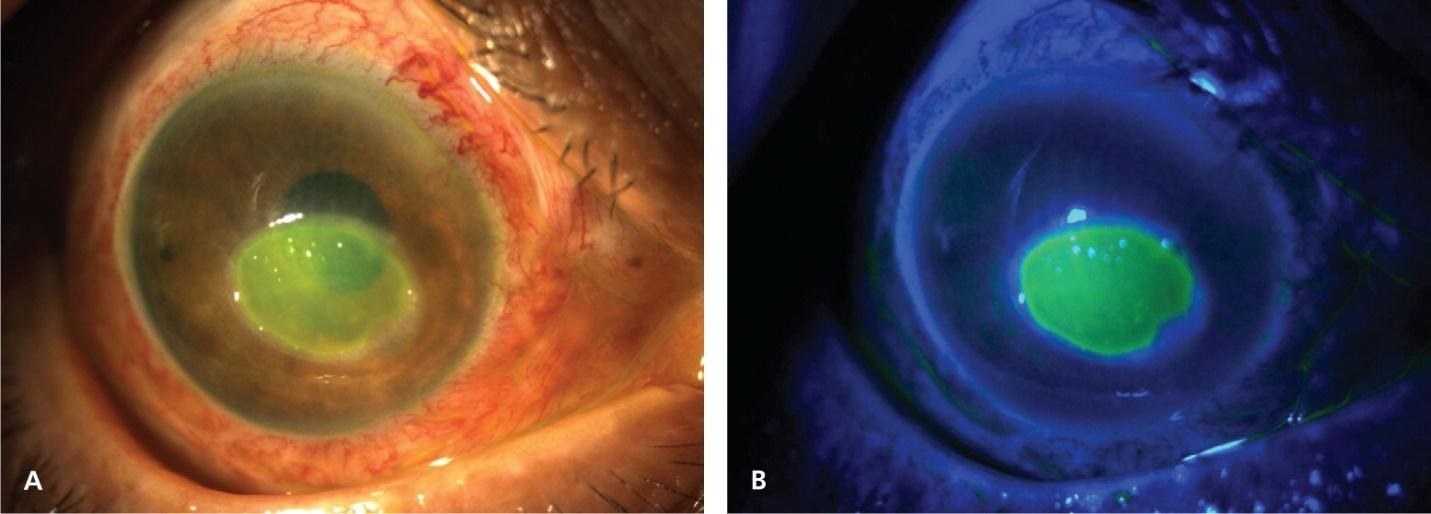
Diagnosis abrasi kornea ditegakkan melalui pemeriksaan menggunakan pewarnaan fluorescein. Prosedur ini sederhana dan sangat efektif. Setelah mengaplikasikan setetes anestesi topikal untuk kenyamanan pasien, strip fluorescein yang telah dibasahi dengan saline steril disentuhkan secara lembut pada konjungtiva inferior. Pasien diminta untuk berkedip beberapa kali untuk menyebarkan zat warna.
Dengan menggunakan sumber cahaya biru kobalt (sering tersedia pada oftalmoskop atau slit lamp portabel), area abrasi akan tampak berpendar dengan warna hijau cemerlang. Penting untuk memperhatikan pola pewarnaan. Abrasi traumatik biasanya menunjukkan pola linear, geografis, atau area defek yang tidak beraturan.
Sebaliknya, pola dendritik (bercabang seperti pohon) adalah patognomonik untuk keratitis herpes simpleks. Ini bukan abrasi biasa dan merupakan kontraindikasi untuk pemberian steroid topikal. Kasus seperti ini memerlukan rujukan segera untuk terapi antivirus spesifik.
Gambar 2. Abrasi kornea pada Cahaya normal (A). penampakan dengan cobalt blue light setelah diberi fluorescein (B)
2.2. Manajemen Nyeri: Analisis Komparatif Analgesik Topikal dan Sistemik
Kontrol nyeri adalah prioritas utama dalam manajemen abrasi kornea. Beberapa pilihan tersedia, dengan tingkat bukti yang bervariasi.
Analgesik Sistemik: Obat antiinflamasi nonsteroid (OAINS) oral seperti Ibuprofen (dosis 400-600 mg setiap 6-8 jam) atau analgesik oral lainnya merupakan pilihan yang efektif dan aman untuk mengontrol nyeri.
OAINS Topikal: Tetes mata OAINS seperti Ketorolac 0.5% atau Diclofenac 0.1% terbukti efektif mengurangi nyeri, fotofobia, dan sensasi benda asing. Beberapa studi menunjukkan bahwa penggunaannya dapat mengurangi kebutuhan akan analgesik oral tambahan. Dosis tipikal adalah satu tetes empat kali sehari selama 2-3 hari. Meskipun efektif, penggunaannya harus disertai dengan pemantauan karena dapat menyebabkan rasa perih sesaat saat diteteskan dan, pada kasus yang sangat jarang, komplikasi serius seperti pelumeran kornea (corneal melting).
Sikloplegik Topikal: Tetes mata seperti Siklopentolat dapat digunakan untuk mengurangi nyeri akibat spasme siliaris, terutama pada abrasi yang besar dan fotofobia yang berat. Namun, bukti yang mendukung penggunaan rutinnya untuk abrasi sederhana masih terbatas.
Anestesi Topikal (Proparacaine/Tetracaine): Sangat penting untuk ditekankan bahwa anestesi topikal hanya boleh digunakan untuk memfasilitasi pemeriksaan. Jangan pernah meresepkan anestesi topikal untuk penggunaan di rumah. Penggunaan berulang dapat menyebabkan toksisitas epitel, menghambat penyembuhan luka, dan menutupi gejala perburukan atau infeksi.
Penutupan Mata (Patching): Praktik tradisional ini tidak lagi direkomendasikan. Berbagai meta-analisis secara konsisten menunjukkan bahwa penutupan mata tidak mengurangi nyeri, bahkan berpotensi menunda penyembuhan epitel dan meningkatkan risiko infeksi dengan menciptakan lingkungan yang hangat dan lembab.
2.3. Dosis Obat Antibiotik Topikal untuk Abrasi Kornea
2.3.1. Indikasi Profilaksis: Kapan Diperlukan Berdasarkan Bukti Ilmiah?
Meskipun bukti dari uji klinis acak terkontrol (RCT) berkualitas tinggi masih kurang, pemberian antibiotik topikal profilaksis untuk abrasi kornea merupakan praktik umum yang diterima secara luas. Dasarnya adalah konsensus klinis untuk mencegah komplikasi infeksi sekunder yang berpotensi mengancam penglihatan, seperti keratitis bakterial atau ulkus kornea.
Sebuah studi kohort prospektif menunjukkan bahwa penggunaan salep kloramfenikol 1% berhubungan dengan risiko ulkus yang lebih rendah, terutama jika profilaksis dimulai dalam 18 jam setelah cedera. Oleh karena itu, pemberian antibiotik dianggap sebagai langkah yang bijaksana, terutama pada abrasi yang besar atau disebabkan oleh materi yang berpotensi terkontaminasi.
2.3.2. Rekomendasi Regimen untuk Abrasi Non-Lensa Kontak
Untuk abrasi sederhana pada pasien yang tidak menggunakan lensa kontak, direkomendasikan antibiotik spektrum luas. Sediaan salep seringkali lebih disukai karena memberikan efek lubrikasi yang lebih baik dan waktu kontak yang lebih lama.
Salep Eritromisin 0.5%: Aplikasikan pita salep sepanjang 0.5-1 cm ke dalam sakus konjungtiva inferior, empat kali sehari selama 3-5 hari.
Salep Basitrasin: Aplikasikan pita salep sepanjang 0.5 inci, dua hingga empat kali sehari.
Tetes Polimiksin B/Trimetoprim: Teteskan 1 tetes, empat kali sehari selama 3-5 hari.
2.3.3. Protokol Wajib untuk Abrasi Terkait Lensa Kontak: Cakupan Antipseudomonal
Ini adalah poin klinis yang sangat penting. Setiap abrasi kornea pada pengguna lensa kontak harus dianggap berisiko tinggi terinfeksi oleh Pseudomonas aeruginosa, sebuah bakteri Gram-negatif yang sangat virulen dan dapat menyebabkan kerusakan kornea yang cepat dan parah. Oleh karena itu, profilaksis dengan antibiotik yang memiliki cakupan antipseudomonal Adalah wajib. Pasien juga harus diinstruksikan untuk segera menghentikan pemakaian lensa kontak.
Fluorokuinolon (pilihan utama):
Tetes Ofloksasin 0.3%: Teteskan 1-2 tetes, setiap empat jam. Beberapa protokol menyarankan dosis awal yang lebih intensif.
Tetes Siprofloksasin 0.3%: Teteskan 1-2 tetes, setiap empat jam. Dosis awal yang lebih intensif juga dapat dipertimbangkan.
Aminoglikosida:
Tetes atau Salep Gentamisin 0.3%: Teteskan 1-2 tetes setiap empat jam, atau aplikasikan pita salep 0.5 inci dua hingga tiga kali sehari.
Tabel berikut merangkum panduan dosis obat antibiotik topikal untuk abrasi kornea.
Tabel 2.1: Panduan Dosis, Frekuensi, dan Durasi Antibiotik Topikal pada Abrasi Kornea
Indikasi Klinis | Pilihan Obat (Nama Generik) | Dosis dan Frekuensi | Durasi Terapi | Catatan Klinis Penting |
Abrasi Non-Lensa Kontak | Salep Eritromisin 0.5% | Pita 1 cm, 4x sehari | 3-5 hari | Sediaan salep memberikan lubrikasi tambahan. |
Salep Basitrasin 500 unit/g | Pita 0.5 inci, 2-4x sehari | 3-5 hari | Alternatif untuk eritromisin. | |
Tetes Polimiksin B/Trimetoprim | 1 tetes, 4x sehari | 3-5 hari | Pilihan sediaan tetes jika salep tidak diinginkan. | |
Abrasi Terkait Lensa Kontak | Tetes Ofloksasin 0.3% | 1-2 tetes, setiap 4 jam | 3-5 hari | Wajib mencakup Pseudomonas. Hentikan pemakaian lensa kontak. |
Tetes Siprofloksasin 0.3% | 1-2 tetes, setiap 4 jam | 3-5 hari | Alternatif fluoroquinolone. Hentikan pemakaian lensa kontak. | |
Tetes atau Salep Gentamisin 0.3% | Tetes: 1-2 tetes, setiap 4 jam Salep: Pita 0.5 inci, 2-3x sehari | 3-5 hari | Alternatif antipseudomonal. Hentikan pemakaian lensa kontak. |
2.4. Profilaksis Tetanus: Protokol Wajib pada Luka Non-Superfisial
Meskipun abrasi kornea yang sangat superfisial tidak memerlukan profilaksis tetanus, setiap trauma okular yang melibatkan laserasi kulit periorbital, luka tusuk, atau kontaminasi dengan tanah atau benda kotor lainnya memerlukan evaluasi status imunisasi tetanus pasien. Clostridium tetani dapat masuk bahkan melalui luka yang tampak sepele. Keputusan untuk memberikan vaksin tetanus (Td/Tdap) dan/atau Tetanus Immune Globulin (TIG) didasarkan pada dua faktor: riwayat vaksinasi pasien dan klasifikasi luka.
Tabel 2.2: Algoritma Pemberian Vaksin Tetanus dan Imunoglobulin (TIG) Berdasarkan Jenis Luka dan Riwayat Vaksinasi
Riwayat Vaksinasi Tetanus | Luka Bersih & Minor | Semua Luka Lainnya (Kotor, Tembus, dll.) |
< 3 dosis atau tidak diketahui | Berikan Td/Tdap | Berikan Td/Tdap DAN TIG |
≥ 3 dosis | Tidak perlu jika dosis terakhir < 10 tahun lalu. Berikan Td/Tdap jika dosis terakhir ≥ 10 tahun lalu. | Tidak perlu jika dosis terakhir < 5 tahun lalu. Berikan Td/Tdap jika dosis terakhir ≥ 5 tahun lalu. |
Catatan:
Tdap lebih diutamakan daripada Td untuk orang dewasa yang belum pernah menerimanya.
Dosis standar TIG adalah 250 IU, diberikan secara intramuskular di lokasi yang berbeda dari vaksin.
Sumber data:.
2.5. Kriteria Rujukan Absolut dan Relatif ke Spesialis Mata
Meskipun banyak abrasi dapat dikelola di layanan primer, mengenali kapan harus merujuk adalah keterampilan yang krusial.
Rujukan Darurat (Emergent/Segera):
Setiap kecurigaan adanya OGI (lihat Bagian 1.1).
Adanya ulkus kornea (terlihat sebagai infiltrat atau opasitas putih pada stroma kornea).
Keratitis bakterial yang dicurigai, terutama pada pengguna lensa kontak.
Abrasi dengan pola dendritik (kecurigaan herpes).
Adanya hifema atau hipopion.
Rujukan Cepat (Urgent/dalam 24 jam):
Abrasi yang sangat luas.
Tidak ada perbaikan atau gejala memburuk setelah 24-48 jam terapi.
Adanya sekret purulen.
Pasien anak yang tidak mau membuka mata setelah 24 jam.
Abrasi yang terletak tepat di aksis visual sentral.
Bagian 3: Trauma Bola Mata Terbuka (Open Globe Injury): Protokol Antibiotik untuk Mencegah Endoftalmitis
Berbeda dengan abrasi kornea, OGI adalah cedera yang mengancam struktur dan fungsi mata secara keseluruhan. Prioritas utama setelah penutupan luka primer oleh spesialis mata adalah mencegah endoftalmitis, sebuah komplikasi infeksius intraokular yang menghancurkan.
3.1. Patofisiologi dan Faktor Risiko Endoftalmitis Paskatrauma
Endoftalmitis adalah peradangan purulen pada cairan dan jaringan di dalam bola mata (vitreus dan/atau akuos) yang disebabkan oleh infeksi bakteri atau jamur. Ini adalah salah satu komplikasi OGI yang paling ditakuti, dengan insiden dilaporkan berkisar antara 0% hingga 16.5%.
Endoftalmitis paskatrauma seringkali memiliki prognosis visual yang lebih buruk dibandingkan endoftalmitis pascaoperasi karena beberapa alasan: organisme penyebab yang lebih virulen, kerusakan jaringan penyerta akibat trauma itu sendiri, dan kemungkinan diagnosis yang tertunda.
Identifikasi faktor risiko sangat penting untuk stratifikasi pasien dan memandu keputusan profilaksis. Studi secara konsisten menyoroti beberapa faktor risiko tinggi untuk terjadinya endoftalmitis setelah OGI :
Adanya Benda Asing Intraokular (Retained IOFB): Ini adalah faktor risiko terkuat. Risiko meningkat secara dramatis, terutama jika IOFB berupa materi organik (kayu, tanaman) yang membawa inokulum mikroba yang tinggi.
Penundaan Penutupan Luka Primer > 24 Jam: Keterlambatan dalam memulihkan integritas bola mata memberikan waktu lebih lama bagi mikroorganisme untuk masuk dan berkembang biak. Risiko infeksi dilaporkan meningkat hingga empat kali lipat.
Robekan Kapsul Lensa: Lensa yang rusak dapat menjadi sumber nutrisi bagi bakteri dan menghalangi aliran normal cairan akuos, sehingga menghambat pembersihan mikroba dari dalam mata.
Cedera di Lingkungan Pedesaan (Rural Setting): Cedera yang terjadi di lingkungan pertanian atau pedesaan seringkali melibatkan kontaminasi tanah, yang merupakan sumber utama patogen virulen seperti Bacillus sp. dan jamur.
Luka yang Kotor (Dirty Wound): Kontaminasi luka yang jelas dengan benda asing atau kotoran secara langsung meningkatkan beban mikroba.
3.2. Spektrum Mikrobiologi: Implikasi Pilihan Antibiotik Empiris
Pemilihan antibiotik empiris yang tepat harus didasarkan pada pemahaman tentang spektrum patogen yang paling mungkin terlibat. Mikrobiologi endoftalmitis paskatrauma berbeda secara signifikan dari endoftalmitis pascaoperasi katarak.
Bakteri Gram-Positif: Merupakan kelompok penyebab tersering. Staphylococcus epidermidis (Coagulase-Negative Staphylococci) adalah isolat yang paling umum ditemukan. Staphylococcus aureus juga merupakan patogen yang signifikan.
Bacillus cereus: Ini adalah patogen yang menjadi ciri khas endoftalmitis paskatrauma, terutama yang terkait dengan kontaminasi tanah atau IOFB. Infeksi B. cereus sangat cepat, destruktif, dan seringkali berujung pada prognosis visual yang buruk.
Bakteri Gram-Negatif: Spesies seperti Pseudomonas aeruginosa, Escherichia coli, dan Klebsiella sp. juga dilaporkan sebagai penyebab, meskipun frekuensinya lebih rendah daripada Gram-positif.
Jamur: Infeksi jamur, seperti Aspergillus sp., juga dapat terjadi, terutama pada cedera yang melibatkan materi tanaman.
Spektrum patogen yang luas dan potensi adanya mikroorganisme yang sangat virulen ini mendasari rekomendasi untuk menggunakan profilaksis antibiotik spektrum luas yang mencakup bakteri Gram-positif (termasuk MRSA di area prevalensi tinggi), Gram-negatif, dan idealnya memiliki penetrasi intraokular yang baik.
3.3. Analisis Kritis Rute Pemberian Antibiotik Profilaksis: Sintesis Bukti dari Meta-Analisis dan RCT
Meskipun pemberian antibiotik profilaksis pada OGI adalah praktik standar, terdapat variasi yang sangat besar dalam protokol antar institusi, dan tingkat bukti untuk setiap rute pemberian berbeda-beda. Hal ini menciptakan lanskap yang membingungkan bagi klinisi. Variasi ini muncul karena adanya kesenjangan antara bukti penelitian dan praktik klinis.
Sebagian besar studi tingkat tinggi, seperti meta-analisis, seringkali mengecualikan pasien dengan risiko paling tinggi (misalnya, OGI masif dengan IOFB terkontaminasi). Namun, justru pada pasien-pasien inilah para klinisi merasa paling terdorong untuk menggunakan terapi yang lebih agresif, seperti antibiotik IV jangka panjang, didorong oleh kehati-hatian dan pengalaman klinis daripada bukti RCT murni.
3.3.1. Intravitreal: Standar Emas pada Kasus Risiko Tinggi
Bukti terkuat dalam profilaksis endoftalmitis paskatrauma mendukung penggunaan injeksi antibiotik langsung ke dalam rongga vitreus (intravitreal).
Efikasi: Sebuah meta-analisis dari tiga uji klinis menunjukkan bahwa injeksi antibiotik intravitreal/intrakameral secara signifikan mengurangi risiko endoftalmitis pada OGI, dengan relative risk (RR) sebesar 0.19. Studi lain juga secara konsisten menunjukkan penurunan angka endoftalmitis pada kelompok yang menerima injeksi intravitreal profilaksis, terutama pada kelompok risiko tinggi.
Indikasi: Pemberian antibiotik intravitreal sangat dianjurkan untuk OGI dengan faktor risiko tinggi, seperti adanya IOFB, luka yang tampak kotor, cedera di lingkungan pedesaan, atau jika perbaikan primer tertunda lebih dari 24 jam.
Praktik: Injeksi ini dilakukan oleh spesialis mata pada saat operasi perbaikan primer.
3.3.2. Sistemik: Perdebatan Intravena vs. Oral dan Bukti Non-Inferioritas
Pemberian antibiotik sistemik (intravena atau oral) adalah praktik yang sangat umum, dilakukan di lebih dari 75% institusi di seluruh dunia. Namun, landasan buktinya lebih lemah dibandingkan dengan rute intravitreal.
Non-Inferioritas Oral vs. IV: Temuan paling signifikan dan relevan secara klinis dalam beberapa tahun terakhir adalah bukti bahwa antibiotik oral tidak lebih inferior daripada antibiotik intravena. Beberapa studi, termasuk RCT dan meta-analisis, tidak menemukan perbedaan statistik yang signifikan dalam tingkat kejadian endoftalmitis antara kelompok yang menerima antibiotik oral dan kelompok yang menerima antibiotik IV.
Implikasi Klinis: Temuan ini sangat penting karena penggunaan regimen oral dapat secara signifikan mempersingkat lama rawat inap, mengurangi biaya perawatan, dan menghindari risiko yang terkait dengan akses intravena (misalnya, flebitis).
Durasi Terapi: Terdapat tren yang jelas menuju durasi terapi yang lebih singkat. Banyak pusat rujukan kini hanya memberikan satu dosis antibiotik IV pra-operasi, bukan lagi rawat inap rutin untuk terapi IV selama 48-72 jam. Sebuah meta-analisis bahkan menyimpulkan bahwa durasi terapi lebih dari 24 jam tidak memberikan manfaat tambahan yang signifikan.
3.3.3. Ajuvan: Peran Antibiotik Subkonjungtiva dan Topikal
Subkonjungtiva: Injeksi antibiotik di bawah konjungtiva pada akhir operasi perbaikan primer telah terbukti menjadi faktor protektif. Sebuah studi retrospektif besar menemukan bahwa praktik ini berhubungan dengan penurunan risiko endoftalmitis secara signifikan (odds ratio 0.3). Agen yang umum digunakan adalah Sefazolin atau Seftazidim.
Topikal: Penggunaan antibiotik topikal pascaoperasi adalah praktik standar dan universal. Survei di AS menunjukkan 100% program residensi meresepkan antibiotik topikal setelah perbaikan OGI, dengan Moksifloksasin menjadi pilihan yang paling umum, biasanya digunakan selama sekitar satu minggu.
3.4. Rekomendasi Dosis Obat Antibiotik Profilaksis pada Trauma Bola Mata Terbuka
Mengingat bukti non-inferioritas rute oral terhadap IV dan tidak adanya manfaat yang terbukti untuk durasi >24 jam, fokus dalam pemilihan profilaksis sistemik harus beralih dari rute dan durasi ke pemilihan regimen obat yang tepat. Prinsip utamanya adalah memastikan cakupan spektrum luas terhadap patogen yang paling mungkin.
Sebuah meta-regresi yang membandingkan berbagai regimen antibiotik menemukan bahwa monoterapi Siprofloksasin menghasilkan luaran yang secara signifikan lebih buruk (peningkatan risiko endoftalmitis lebih dari empat kali lipat) dibandingkan dengan regimen kombinasi seperti sefalosporin generasi ke-3 plus vankomisin. Hal ini menunjukkan bahwa memastikan cakupan yang andal untuk bakteri Gram-positif dan Gram-negatif adalah faktor yang paling penting.
Tabel 3.1: Regimen dan Dosis Antibiotik Sistemik (IV dan Oral) untuk Profilaksis OGI
Rute | Regimen Pilihan | Dosis Tipikal Dewasa | Durasi | Bukti & Catatan |
Intravena (IV) | Vankomisin + Seftazidim | Vankomisin 1 g IV setiap 12 jam + Seftazidim 1 g IV setiap 12 jam | Dosis tunggal pra-op atau dilanjutkan hingga 48 jam | Cakupan luas Gram (+) termasuk MRSA dan Gram (-). Sering dianggap standar. |
Vankomisin + Sefepim | Vankomisin 1 g IV setiap 12 jam + Sefepim 2 g IV setiap 12 jam | Dosis tunggal pra-op atau dilanjutkan hingga 48 jam | Alternatif Sefalosporin generasi ke-4. Tingkat endoftalmitis rendah (0.9%) dalam satu studi. | |
Sefazolin | Sefazolin 1 g IV setiap 8 jam | Dosis tunggal pra-op atau dilanjutkan hingga 3 hari | Cakupan Gram (+) baik, sering dikombinasikan dengan agen oral untuk cakupan Gram (-). | |
Oral | Moksifloksasin | 400 mg per oral, sekali sehari | 3-7 hari | Penetrasi vitreus yang sangat baik. Pilihan monoterapi oral yang populer. |
Levofloksasin | 500-750 mg per oral, sekali sehari | 3-7 hari | Alternatif fluoroquinolone dengan penetrasi intraokular yang baik. | |
Sefuroksim + Siprofloksasin | Sefuroksim 500 mg per oral 2x sehari + Siprofloksasin 750 mg per oral 2x sehari | 3 hari | Regimen oral yang terbukti non-inferior terhadap regimen IV dalam RCT. |
Catatan: Monoterapi Siprofloksasin oral/IV sebaiknya dihindari karena bukti inferioritasnya. Pemilihan regimen harus disesuaikan dengan pola resistensi lokal dan faktor pasien.
Tabel 3.2: Dosis Standar dan Indikasi Antibiotik Intravitreal (Dilakukan oleh Spesialis Mata)
Obat | Dosis Standar Injeksi | Spektrum Target | Indikasi Utama |
Vankomisin | 1.0 mg dalam 0.1 mL | Bakteri Gram-positif, termasuk MRSA | Komponen standar untuk semua profilaksis intravitreal risiko tinggi. |
Seftazidim | 2.25 mg dalam 0.1 mL | Bakteri Gram-negatif, termasuk Pseudomonas sp. | Diberikan bersama Vankomisin untuk cakupan spektrum luas. |
Amikasin | 0.4 mg dalam 0.1 mL | Bakteri Gram-negatif | Alternatif untuk Seftazidim pada pasien dengan alergi berat terhadap penisilin/sefalosporin. |
Indikasi utama meliputi: Adanya IOFB, luka yang terkontaminasi/terjadi di pedesaan, robekan kapsul lensa, dan penundaan perbaikan primer >24 jam.
Bagian 4: Algoritma Tatalaksana Berbasis Skenario Klinis
4.1. Algoritma 1: Pasien dengan Riwayat Tercuil Kuku (Kecurigaan Abrasi Kornea)
Presentasi: Pasien datang dengan keluhan mata merah, berair, nyeri, dan sensasi benda asing setelah matanya tidak sengaja tercuil kuku.
Anamnesis & Pemeriksaan Awal:
Tanyakan mekanisme secara detail.
Ukur tajam penglihatan.
Periksa dengan senter: Apakah pupil bulat? Apakah bilik mata depan jernih (tidak ada hifema/hipopion)?
Jika ada tanda bahaya OGI (pupil aneh, hifema, dll.) -> Pindah ke Algoritma 2.
Pemeriksaan Lanjutan (Jika tidak ada tanda bahaya OGI):
Teteskan anestesi topikal (1 tetes).
Lakukan pewarnaan fluorescein dan periksa dengan sinar biru kobalt.
Interpretasi & Diagnosis:
Hasil: Terlihat defek epitel berpendar hijau dengan pola geografis/linear. Tidak ada infiltrat putih. -> Diagnosis: Abrasi Kornea Sederhana.
Hasil: Terlihat pola dendritik (bercabang). -> Diagnosis: Curiga Keratitis Herpes. -> RUJUK SEGERA.
Tatalaksana Abrasi Kornea Sederhana:
Manajemen Nyeri: Resepkan OAINS oral (misal: Ibuprofen 400 mg 3x1) ATAU tetes mata OAINS (misal: Ketorolac 0.5% 4x1 tetes selama 2-3 hari).
Dosis Obat Antibiotik Topikal:
Jika pasien bukan pengguna lensa kontak: Resepkan Salep Eritromisin 0.5% (aplikasikan 4x sehari selama 3-5 hari).
Jika pasien adalah pengguna lensa kontak: Resepkan Tetes Ofloksasin 0.3% (teteskan setiap 4 jam selama 3-5 hari) dan instruksikan untuk menghentikan penggunaan lensa kontak.
Profilaksis Tetanus: Cek status imunisasi. Jika luka hanya abrasi superfisial, tidak perlu. Jika ada luka kulit penyerta, ikuti Tabel 2.2.
Edukasi & Rencana Tindak Lanjut:
Jelaskan untuk tidak menggosok mata dan tidak menggunakan penutup mata (patch).
Instruksikan untuk kontrol kembali dalam 24-48 jam untuk evaluasi penyembuhan.
Sebutkan kriteria untuk kembali lebih cepat (nyeri hebat, penglihatan makin kabur, keluar nanah).
4.2. Algoritma 2: Pasien Pekerja Konstruksi Terkena Serpihan Logam (Kecurigaan Luka Tembus dengan IOFB)
Presentasi: Pasien datang setelah matanya terkena serpihan logam saat menggerinda. Mengeluh nyeri hebat dan penglihatan kabur.
Anamnesis & Pemeriksaan Awal:
Mekanisme cedera (kecepatan tinggi, logam) -> Indeks kecurigaan tinggi untuk OGI dan IOFB.
Lakukan inspeksi visual secara hati-hati. Jika terlihat jelas ada luka tembus, pupil tidak beraturan, atau prolaps jaringan uvea:
Tindakan Segera:
STOP PEMERIKSAAN LEBIH LANJUT. Jangan menekan bola mata, jangan mengukur tekanan bola mata, jangan melakukan eversi kelopak mata.
Pasang Pelindung Mata (Eye Shield) yang kaku segera.
Posisikan pasien dalam posisi duduk atau dengan kepala ditinggikan.
Stabilisasi Pra-Rujukan:
Berikan analgesik sistemik (misal: Ketorolac injeksi) dan antiemetik (misal: Ondansetron injeksi) untuk mencegah mengejan.
Pastikan pasien puasa untuk persiapan operasi.
Cek Status Tetanus: Berikan Td/Tdap dan/atau TIG sesuai Tabel 2.2.
Antibiotik Sistemik: Hubungi spesialis mata di pusat rujukan. Jika transfer akan memakan waktu lama, mulai antibiotik IV (misal: Sefazolin 1 g atau Levofloksasin 500 mg) sesuai arahan dari spesialis.
RUJUK SEGERA:
Atur transportasi darurat ke rumah sakit dengan fasilitas bedah mata.
Sertakan surat rujukan yang jelas berisi anamnesis, temuan kunci, dan tindakan yang telah dilakukan.
Bagian 5: Kesimpulan dan Poin Kunci untuk Praktik Klinis
Penatalaksanaan trauma mata di layanan primer menuntut kemampuan triase yang tajam, pengetahuan farmakologi yang solid, dan pemahaman yang jelas mengenai batasan kewenangan. Kesuksesan penanganan tidak hanya bergantung pada pengobatan yang diberikan, tetapi juga pada ketepatan waktu dalam merujuk kasus-kasus yang memerlukan intervensi spesialis.
5.1. Ringkasan Rekomendasi Dosis Obat Trauma Mata
Berikut adalah ringkasan poin-poin penting mengenai dosis obat yang relevan dalam praktik sehari-hari:
Abrasi Kornea (Non-Lensa Kontak): Pilihan utama adalah Salep Eritromisin 0.5%, diaplikasikan 4 kali sehari selama 3-5 hari.
Abrasi Kornea (Pengguna Lensa Kontak): Wajib menggunakan antibiotik dengan cakupan antipseudomonal. Pilihan utama adalah Tetes Ofloksasin 0.3% atau Siprofloksasin 0.3%, diteteskan setiap 4 jam selama 3-5 hari.
Nyeri pada Abrasi Kornea: Dapat menggunakan OAINS oral (Ibuprofen 400-600 mg 3x1) atau OAINS topikal (Ketorolac 0.5% 4x1 tetes). Anestesi topikal tidak untuk diresepkan.
Profilaksis OGI (Sistemik): Jika diindikasikan, Moksifloksasin 400 mg oral sekali sehari merupakan pilihan yang efektif dengan penetrasi intraokular yang baik. Jika menggunakan rute IV, kombinasi Vankomisin dan Seftazidim/Sefepim adalah standar. Hindari monoterapi Siprofloksasin.
Profilaksis OGI (Intravitreal): Dilakukan oleh spesialis mata pada kasus risiko tinggi, dengan kombinasi standar Vankomisin (1.0 mg/0.1 mL) dan Seftazidim (2.25 mg/0.1 mL).
5.2. Pesan Utama: Kenali Tanda Bahaya, Stabilisasi, dan Rujuk Tepat Waktu
Pesan terpenting bagi dokter umum yang menangani trauma mata adalah: peran Anda sebagai penentu stratifikasi risiko adalah yang paling vital.
Prioritaskan Identifikasi OGI: Selalu pertahankan indeks kecurigaan yang tinggi. Mengenali satu kasus OGI dan merujuknya dengan benar jauh lebih berdampak daripada mengobati seratus abrasi kornea. Tanda bahaya seperti pupil iregular, hifema, atau penurunan visus tajam adalah sinyal untuk berhenti dan merujuk.
Stabilisasi adalah Intervensi Kunci pada OGI: Pada kasus OGI, tindakan terbaik adalah tindakan minimalis: jangan menekan, lindungi dengan shield, dan fasilitasi transfer yang cepat.
Pilih Antibiotik dengan Bijak: Untuk abrasi kornea, bedakan antara pengguna lensa kontak dan non-pengguna. Untuk OGI, pemahaman mengenai protokol antibiotik memberikan konteks penting untuk edukasi pasien dan komunikasi dengan spesialis, namun tidak menggantikan kebutuhan akan penutupan luka primer dan kemungkinan injeksi intravitreal oleh ahli bedah mata.
Praktik Berbasis Bukti: Meskipun terdapat variasi praktik yang luas, terutama pada profilaksis OGI, prinsip-prinsip inti tetap berlaku: penutupan luka yang cepat adalah yang utama, antibiotik intravitreal sangat efektif untuk kasus risiko tinggi, dan antibiotik oral terbukti non-inferior terhadap IV untuk profilaksis sistemik. Mengikuti pedoman berbasis bukti dan protokol institusional yang ada adalah pendekatan yang paling bijaksana dan dapat dipertanggungjawabkan.
Referensi
Open Globe Injuries: Review of Evaluation, Management, and Surgical Pearls - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9379121/
Management of open globe injury: a narrative review - PMC - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11543839/
Management of open globe injury: a narrative review - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/39085596/
Corneal Abrasion - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK532960/
Traumatic Corneal Abrasion - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/31223554/
Evaluation and Management of Corneal Abrasions | AAFP, diakses Juli 25, 2025, https://www.aafp.org/pubs/afp/issues/2013/0115/p114.html
Managing corneal abrasions in primary care - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/25140844/
Traumatic Corneal Abrasion - PMC - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6555491/
Corneal Abrasions and Corneal Foreign Bodies - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/26319343/
Intraocular Foreign Bodies (IOFB) - EyeWiki, diakses Juli 25, 2025, https://eyewiki.org/Intraocular_Foreign_Bodies_(IOFB)
Risk Factors for Endophthalmitis Following Open Globe Injuries: A 17-Year Analysis - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8141272/
Endophthalmitis following open-globe injuries - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3272210/
Post-traumatic Infectious Endophthalmitis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/21397289/
Evaluation and management of corneal abrasions - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/23317075/
(PDF) Corneal Abrasion - ResearchGate, diakses Juli 25, 2025, https://www.researchgate.net/publication/380793621_Corneal_Abrasion
Scleritis - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK499944/
The effect of nonsteroidal anti-inflammatory drugs on eye pain and migraine headache caused by trochleitis, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8982941/
Management of Corneal Abrasions - AAFP, diakses Juli 25, 2025, https://www.aafp.org/pubs/afp/issues/2004/0701/p123.html
A study of topical nonsteroidal anti-inflammatory drops and no ..., diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/9261326/
Randomised controlled trial of ketorolac in the management of corneal abrasions - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/11284758/
Topical nonsteroidal anti-inflammatory drugs for corneal abrasions in children - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3395512/
Effects of topical ketorolac and diclofenac on normal corneal sensation - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/9109072/
Antibiotic prophylaxis for corneal abrasion - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/35622535/
Antibiotic prophylaxis for corneal abrasion - PMC - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9139695/
Antibiotic prophylaxis for corneal abrasion - PMC - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8078220/
Erythromycin Ophthalmic Ointment USP, 0.5% (Sterile) - DailyMed, diakses Juli 25, 2025, https://dailymed.nlm.nih.gov/dailymed/fda/fdaDrugXsl.cfm?setid=9d0c2d52-0a9d-4656-88dd-adffb37f2501
Clinical Guidance for Wound Management to Prevent Tetanus - CDC, diakses Juli 25, 2025, https://www.cdc.gov/tetanus/hcp/clinical-guidance/index.html
Tetanus Quicksheet - CDPH, diakses Juli 25, 2025, https://www.cdph.ca.gov/Programs/CID/DCDC/CDPH%20Document%20Library/Immunization/IMM-TetanusQuicksheet.pdf
Summary Guide to Tetanus Prophylaxis in Routine Wound ..., diakses Juli 25, 2025, https://www.health.state.mn.us/diseases/tetanus/hcp/tetwdmgmtc.pdf
Tetanus Prophylaxis - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK559008/
Post-traumatic endophthalmitis prophylaxis: a systematic review and meta-analysis - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9672185/
Endophthalmitis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/23438028/
Prophylactic intravitreal antibiotics reduce the risk of post-traumatic endophthalmitis after repair of open globe injuries - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/28771946/
Intraocular Foreign Bodies: Clinical Characteristics and Factors Affecting Visual Outcome, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8235961/
Endophthalmitis following open-globe injuries - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/22134598/
Risk Factors for Endophthalmitis Following Open Globe Injuries: A 17-Year Analysis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/34040343/
Antibiotic Protocols for Endophthalmitis Prophylaxis Following Open-Globe Repair: A Survey of U.S. Residency Programs - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10804764/
Use of Intravenous Vancomycin and Cefepime in Preventing Endophthalmitis After Open Globe Injury - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/27414817/
Endophthalmitis - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK559079/
Causative organisms of post-traumatic endophthalmitis: a 20-year retrospective study - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3987925/
Bacterial Endophthalmitis - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK545184/
Causative organisms of post-traumatic endophthalmitis: a 20-year retrospective study, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/24661397/
Antibiotic Protocols for Endophthalmitis Prophylaxis Following Open-Globe Repair: A Survey of U.S. Residency Programs - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/38737164/
Global Current Practice Patterns for the Management of Open Globe Injuries - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/34416182/
The Use of Preoperative Prophylactic Systemic Antibiotics for the Prevention of Endopthalmitis in Open Globe Injuries: A Meta-Analysis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/37406735/
Randomised controlled trial of prophylactic antibiotic treatment for the prevention of endophthalmitis after open globe injury at Groote Schuur Hospital - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/27793818/
Role of intravitreal/intracameral antibiotics to prevent traumatic endophthalmitis - Meta-analysis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/29044054/
Role of prophylactic intravitreal antibiotics in open globe injuries - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/12701861/
SYSTEMIC ORAL ANTIBIOTICS AS A PROPHYLACTIC MEASURE TO PREVENT ENDOPHTHALMITIS IN PATIENTS WITH OPEN GLOBE INJURIES IN COMPARISON WITH INTRAVENOUS ANTIBIOTICS - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/26815932/
Post-traumatic endophthalmitis prophylaxis: a systematic review and ..., diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9672185/
Utility of wound cultures in the management of open globe injuries: a 5-year retrospective review - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6995799/
Intraocular penetration of systemic antibiotics in eyes with penetrating ocular injury - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/25167230/
Post-traumatic endophthalmitis prophylaxis with oral ciprofloxacin in comparison to intravenous cephazolin/gentamicin - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6283000/
The Role of Systemic Antimicrobials in the Treatment of Endophthalmitis: A Review and an International Perspective - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7406615/
Antibiotic Protocols for Endophthalmitis Prophylaxis Following Open ..., diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10804764/
Role of intravitreal/intracameral antibiotics to prevent traumatic endophthalmitis – Meta-analysis - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5678325/
Latest Post




