Diagnosis dan Terapi Komprehensif Trauma Tajam pada Mata: Panduan Kritis untuk Dokter Lini Depan
3 Mar 2026 • mata
Deskripsi

Pendahuluan: Urgensi Penanganan Trauma Tajam Okular di Praktik Umum
Trauma tajam pada mata, khususnya dalam bentuk open globe injury (OGI) atau cedera bola mata terbuka, merupakan salah satu kedaruratan oftalmologi paling serius yang dapat dihadapi oleh seorang dokter di lini depan. Kondisi ini, yang didefinisikan sebagai cedera tembus ketebalan penuh pada dinding bola mata (kornea atau sklera), menempatkan penglihatan dan bahkan keutuhan anatomis mata pasien dalam risiko besar.
Keputusan dan tindakan yang diambil atau tidak diambil pada menit-menit dan jam-jam pertama di tingkat layanan primer secara langsung dan signifikan memengaruhi prognosis visual akhir pasien. Oleh karena itu, penguasaan tatalaksana awal kondisi ini bukan sekadar pengetahuan tambahan, melainkan sebuah kompetensi esensial bagi setiap dokter umum.
Secara epidemiologis, trauma okular merupakan penyebab utama morbiditas visual dan kehilangan penglihatan permanen di seluruh dunia. Data menunjukkan adanya faktor risiko demografis yang jelas. Laki-laki, individu pada rentang usia muda (5 hingga 25 tahun), dan mereka dengan status sosio-edukasi yang lebih rendah merupakan kelompok yang paling rentan mengalami cedera ini.
Penyebab utama, terutama pada populasi laki-laki dewasa, adalah kecelakaan di tempat kerja, seperti saat memotong logam, mengelas, menggerinda, atau mengebor. Sebuah data yang mengkhawatirkan dari studi di Inggris mengungkapkan bahwa pada 84.6% kasus trauma okular di tempat kerja, tidak ada bentuk pelindung mata apapun yang digunakan. Fakta ini menggarisbawahi sebuah kebenaran yang tragis: sebagian besar cedera yang menghancurkan ini sesungguhnya dapat dicegah.

Analisis yang lebih dalam menunjukkan adanya hubungan kausal yang kuat antara faktor sosio-ekonomi, perilaku, dan risiko cedera. Status sosio-edukasi yang lebih rendah seringkali berkorelasi dengan jenis pekerjaan manual yang memiliki risiko lebih tinggi terhadap cedera proyektil.
Hal ini, ditambah dengan rendahnya kepatuhan atau penegakan protokol keselamatan kerja—seperti yang ditunjukkan oleh rendahnya penggunaan alat pelindung diri (APD) mata—menciptakan sebuah "badai sempurna" untuk terjadinya trauma mata yang parah. Di sinilah peran dokter umum melampaui sekadar penanganan reaktif. Dokter umum berada di posisi unik untuk melakukan intervensi proaktif.
Dalam konsultasi rutin, dokter dapat mengidentifikasi pasien berisiko tinggi (misalnya, pekerja konstruksi, mekanik, pengrajin) dan memberikan edukasi yang ditargetkan mengenai pentingnya penggunaan kacamata pelindung. Ini adalah intervensi kesehatan masyarakat berbiaya rendah dengan dampak yang sangat tinggi, yang dapat mencegah tragedi kehilangan penglihatan. Dengan demikian, peran dokter umum bersifat ganda: sebagai garda terdepan dalam diagnosis dan stabilisasi awal yang kritis, serta sebagai agen edukasi dan pencegahan yang vital di komunitas.
Bagian 1: Anamnesis dan Pemeriksaan Awal: Kunci Diagnosis dan Terapi Trauma Tajam pada Mata
Dalam menghadapi pasien dengan trauma mata, anamnesis yang cermat dan pemeriksaan yang terfokus bukanlah sekadar prosedur rutin. Keduanya merupakan langkah investigasi fundamental yang hasilnya akan menjadi fondasi bagi penentuan prognosis, strategi penanganan, dan komunikasi dengan pasien serta keluarga. Informasi yang akurat pada tahap ini adalah komoditas paling berharga.
Anamnesis Kritis dan Terarah
Setiap pertanyaan yang diajukan harus memiliki tujuan yang jelas untuk mengungkap detail-detail krusial dari insiden tersebut.
Mekanisme Cedera: Pertanyaan "Bagaimana persisnya cedera terjadi?" harus digali secara mendalam. Apakah cedera disebabkan oleh pukulan benda tumpul (
blunt trauma) atau tusukan benda tajam (penetrating injury)?. Lebih lanjut, penting untuk mengetahui kecepatan proyektil yang terlibat. Apakah cedera diakibatkan oleh partikel berkecepatan tinggi, seperti serpihan logam dari mesin gerinda, peluru, atau ledakan, atau oleh benda berkecepatan rendah?. Informasi ini sangat penting karena proyektil berkecepatan tinggi seringkali menyebabkan kerusakan intraokular yang jauh lebih luas dan tersembunyi, meskipun luka masuknya tampak kecil.Waktu dan Tempat Kejadian: Kapan tepatnya cedera terjadi dan di mana lokasinya—apakah di tempat kerja, di rumah, atau akibat tindak kekerasan?. Jawaban atas pertanyaan ini membantu memprediksi kemungkinan jenis kontaminasi. Cedera akibat serpihan logam di bengkel memiliki risiko mikroorganisme yang berbeda dibandingkan dengan cedera akibat ranting pohon di kebun. Informasi ini akan memandu pemilihan profilaksis antibiotik yang tepat.
Penggunaan Pelindung Mata: Pertanyaan "Apakah pasien menggunakan kacamata pelindung saat kejadian?" adalah wajib. Jawaban "tidak" secara signifikan meningkatkan indeks kecurigaan terhadap cedera tembus.
Pemeriksaan Fisik Terfokus (Wajib Dilakukan)
Pemeriksaan harus dilakukan dengan lembut, sistematis, dan dengan tujuan untuk mengumpulkan data vital tanpa menyebabkan kerusakan lebih lanjut.
Tajam Penglihatan (Visual Acuity - VA): Ini adalah langkah pemeriksaan tunggal yang paling penting dan merupakan prediktor terkuat untuk prognosis visual akhir. VA harus diperiksa dan dicatat secara spesifik untuk kedua mata, bahkan jika hanya satu mata yang tampak cedera. Jika pasien mengalami nyeri hebat yang menghambat pemeriksaan, penggunaan satu tetes anestesi topikal (misalnya, tetrakain) dapat sangat membantu. Catat hasil VA seakurat mungkin, menggunakan notasi standar (misalnya, 6/6, 6/60, Hitung Jari/Counting Fingers, Gerakan Tangan/Hand Motion, Persepsi Cahaya/Light Perception, atau Tidak Ada Persepsi Cahaya/No Light Perception - NLP).
Pemeriksaan Eksterna: Lakukan inspeksi visual yang cermat pada kelopak mata, tulang orbita, dahi, dan pipi untuk mencari luka lain yang mungkin terkait. Perhatikan secara khusus adanya benda asing yang menancap. Jika ada, prinsip utamanya adalah: jangan pernah mencoba untuk mencabutnya.
Pemeriksaan Pupil: Periksa ukuran, bentuk, dan reaksi cahaya langsung serta konsensual pada kedua mata. Secara spesifik, carilah adanya Relative Afferent Pupillary Defect (RAPD), yang juga dikenal sebagai Marcus Gunn Pupil, dengan melakukan swinging flashlight test. Kehadiran RAPD merupakan tanda klinis objektif adanya kerusakan luas pada saraf optik atau retina. Ini adalah faktor prognostik yang sangat buruk dan merupakan salah satu komponen kunci dalam sistem skoring Ocular Trauma Score (OTS).
Pemeriksaan Lapang Pandang Konfrontasi: Pemeriksaan sederhana ini dapat memberikan informasi kasar mengenai adanya defek lapang pandang yang signifikan, yang mungkin mengindikasikan komplikasi seperti ablasi retina atau kerusakan jalur neurologis.
Penting untuk dipahami bahwa peran dokter umum dalam pemeriksaan awal ini melampaui sekadar pengumpulan data untuk rujukan. Secara efektif, dokter umum sedang melakukan langkah pertama dalam penyusunan skor prognostik. Sistem skoring seperti Ocular Trauma Score (OTS) sangat bergantung pada variabel-variabel yang diidentifikasi pada pemeriksaan awal ini, seperti VA awal, ada atau tidaknya ruptur bola mata, dan ada atau tidaknya RAPD.
Ketika seorang dokter umum dengan teliti mendokumentasikan temuan seperti VA "Hand Motion", adanya RAPD positif, dan riwayat cedera akibat serpihan logam dari gerinda, mereka pada dasarnya sedang menyediakan komponen-komponen mentah untuk kalkulasi OTS. Hal ini mengangkat peran pemeriksaan awal dari sekadar "melihat dan merujuk" menjadi bagian integral dari tim prognostik, yang memungkinkan spesialis untuk memberikan konseling yang lebih akurat dan lebih awal kepada pasien dan keluarga.
Bagian 2: Tanda dan Gejala Kunci Ruptur Bola Mata: Panduan Diagnosis untuk Dokter Umum
Setelah anamnesis dan pemeriksaan dasar, langkah selanjutnya adalah mengintegrasikan temuan untuk menjawab pertanyaan kritis: "Apakah bola mata ini ruptur?". Bagian ini bertujuan untuk melatih mata klinis dokter umum agar mampu mengenali konstelasi tanda dan gejala yang mengarah kuat pada diagnosis open globe injury.
Indikator Kecurigaan Tinggi (High-Suspicion Indicators)
Beberapa temuan klinis memiliki nilai prediktif yang sangat tinggi untuk ruptur bola mata dan harus dianggap sebagai tanda bahaya (red flags).
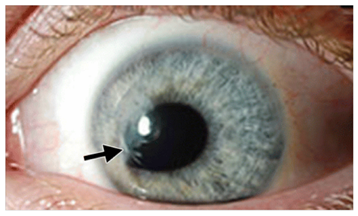
Bentuk Pupil Tidak Teratur: Ini adalah salah satu tanda yang paling spesifik. Pupil yang tidak lagi berbentuk bulat sempurna, melainkan tertarik ke satu arah sehingga tampak seperti puncak gunung atau tetesan air mata (peaked atau teardrop pupil), hampir bersifat patognomonik untuk ruptur bola mata. Puncak dari pupil tersebut biasanya menunjuk ke arah lokasi laserasi kornea atau sklera yang mendasarinya, akibat prolaps atau jepitan jaringan iris pada luka.
Gambar 1. Bentuk pupil yang irregular dapat merupakan tanda rupture bola mata
Perdarahan Subkonjungtiva Masif (360 Derajat): Meskipun perdarahan subkonjungtiva bisa terjadi pada trauma ringan, perdarahan yang masif, hemoragik, dan melingkupi seluruh lingkar kornea (360 derajat) sangat mencurigakan. Ini seringkali menutupi adanya ruptur sklera yang tersembunyi di bawahnya.
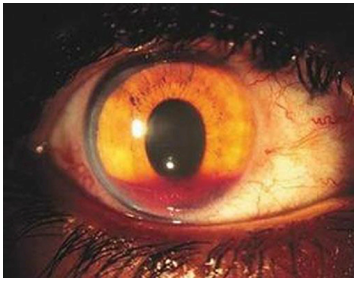
Hifema: Adanya darah yang terkumpul di bilik mata depan (anterior chamber) adalah tanda adanya perdarahan intraokular dan sering menyertai OGI.
Gambar 2. Traumatik hifema
Bilik Mata Depan Dangkal atau Hilang (Shallow/Flat Anterior Chamber): Akibat kebocoran humor akuos melalui luka, tekanan di dalam mata menurun dan bilik mata depan menjadi dangkal atau bahkan hilang sama sekali. Perbandingan dengan mata sebelahnya yang sehat akan membuat temuan ini lebih jelas.
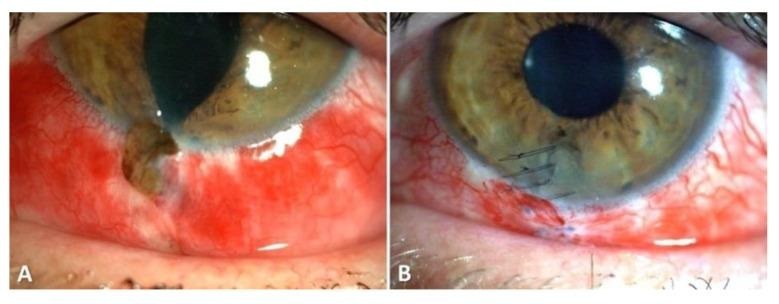
Prolaps Jaringan Intraokular: Tanda yang paling jelas dari ruptur bola mata adalah terlihatnya jaringan intraokular yang keluar dari luka. Ini bisa berupa jaringan iris yang berwarna gelap (coklat atau hitam) atau vitreus yang tampak seperti jeli bening.
Gambar 3. Corneal dehiscence (A) sebelum operasi dan (B) setelah reposisi iris dan penutupan luka
Tes Seidel: Konfirmasi Kebocoran Aktif
Pada kasus di mana kecurigaan ruptur tinggi tetapi tidak ada tanda-tanda yang jelas seperti prolaps jaringan, Tes Seidel dapat digunakan untuk mengonfirmasi adanya kebocoran aktif.
Prinsip: Tes ini memanfaatkan fluorescein untuk memvisualisasikan aliran humor akuos dari dalam mata. Strip fluorescein yang telah dibasahi dengan cairan salin steril disentuhkan dengan lembut ke area dekat lokasi dugaan perforasi (bukan langsung di atasnya). Dengan menggunakan cahaya biru kobalt (tersedia pada slit lamp atau beberapa model oftalmoskop), pemeriksa akan mencari adanya "tanda Seidel positif". Tanda ini tampak sebagai aliran cairan yang jernih dan lebih gelap (karena humor akuos yang keluar melarutkan dan "mencuci" pewarna) yang mengalir dari luka, kontras dengan latar belakang hijau terang dari fluorescein yang pekat di sekitarnya.
Indikasi dan Kontraindikasi: Tes ini hanya boleh dilakukan jika ada kecurigaan tinggi tetapi tidak ada bukti ruptur yang jelas dan masif. Jika ruptur sudah jelas terlihat (misalnya, ada prolaps jaringan, laserasi kornea yang besar, atau bentuk bola mata yang jelas-jelas kolaps), Tes Seidel merupakan kontraindikasi absolut. Melakukan manuver ini pada mata yang jelas ruptur dapat memberikan tekanan yang tidak perlu dan berisiko memperburuk kondisi dengan mendorong lebih banyak isi bola mata keluar.
Untuk membantu dalam pengambilan keputusan klinis yang cepat di lingkungan gawat darurat yang sibuk, tabel berikut merangkum temuan-temuan kunci.
Tabel 1: Checklist Diagnosis Curiga Ruptur Bola Mata untuk Dokter Umum
Temuan Klinis | Temuan Normal / Non-Spesifik | Temuan Kecurigaan Tinggi (Red Flags) | Tindakan Segera |
Tajam Penglihatan | Normal atau turun ringan | Turun berat (Hitung Jari, Gerakan Tangan, Persepsi Cahaya, atau NLP) | Catat VA, Rujuk Segera |
Bentuk Pupil | Bulat, isokor, reaktif | Peaked / Teardrop, tidak teratur, menunjuk ke arah luka | Hentikan pemeriksaan, Rujuk |
Kedalaman Bilik Mata Depan | Dalam, simetris dengan mata sebelah | Dangkal atau hilang (flat) dibandingkan mata sebelah | Hentikan pemeriksaan, Rujuk |
Konjungtiva | Injeksi siliar, perdarahan subkonjungtiva terlokalisir | Perdarahan subkonjungtiva masif 360 derajat | Hentikan pemeriksaan, Rujuk |
Inspeksi Luka | Abrasi kornea, laserasi superfisial | Luka tembus ketebalan penuh, prolaps jaringan (iris/vitreus) | Hentikan pemeriksaan, Rujuk |
Tes Seidel | Negatif (tidak ada aliran) | Positif (aliran humor akuos yang jernih) | Hentikan pemeriksaan, Rujuk |
Bagian 3: Tatalaksana Awal di Unit Gawat Darurat: "Do's and Don'ts" Kritis
Saat diagnosis open globe injury telah ditegakkan atau sangat dicurigai, paradigma penanganan segera bergeser. Fokus utama bukan lagi pada diagnosis lebih lanjut, melainkan pada pencegahan kerusakan sekunder. Setiap tindakan harus didasari oleh prinsip untuk melindungi bola mata yang rentan dari tekanan, manipulasi, dan infeksi. Tatalaksana yang tepat pada jam pertama ini dapat menjadi penentu antara mata yang dapat diselamatkan dan mata yang mengalami kebutaan permanen.
Tindakan yang HARUS Dilakukan (The "Do's")
Hentikan Pemeriksaan Lebih Lanjut: Segera setelah kecurigaan OGI muncul, hentikan semua bentuk pemeriksaan yang melibatkan kontak atau manipulasi pada mata. Setiap sentuhan tambahan berisiko menyebabkan ekstrusi isi bola mata.
Pasang Pelindung Mata yang Kaku (Rigid Eye Shield): Ini adalah intervensi paling krusial. Gunakan pelindung mata berbahan logam atau plastik yang kaku (seringkali disebut Fox shield). Pelindung ini harus direkatkan dengan plester di atas tulang orbita (dahi dan pipi), menciptakan sebuah "kubah" pelindung di atas mata tanpa menyentuh kelopak mata atau bola mata itu sendiri.
Posisikan Pasien: Baringkan pasien dengan posisi kepala tempat tidur ditinggikan sekitar 30 hingga 45 derajat. Posisi ini membantu mengurangi tekanan vena dan tekanan intraokular.
Manajemen Nyeri dan Mual: Berikan analgesik dan antiemetik secara sistemik (intravena lebih diutamakan untuk onset cepat). Mencegah pasien dari batuk, mengejan, atau muntah sangatlah penting. Manuver Valsalva yang terjadi saat muntah akan meningkatkan tekanan intraokular secara drastis dan dapat menyebabkan prolaps masif isi bola mata.
Profilaksis Tetanus: Berikan suntikan tetanus toksoid sesuai dengan riwayat dan status imunisasi pasien.
Puasakan Pasien (NPO): Pasien dengan OGI hampir pasti akan memerlukan tindakan bedah darurat di bawah anestesi umum. Memuasakan pasien sejak awal akan mempercepat proses menuju kamar operasi.
Mulai Antibiotik Sistemik: Pemberian antibiotik profilaksis intravena harus dimulai sesegera mungkin, idealnya dalam 6 jam pertama setelah cedera, untuk mengurangi risiko endoftalmitis. Pilihan antibiotik harus memiliki spektrum luas yang mencakup bakteri Gram-positif dan Gram-negatif. Regimen yang dapat diterima untuk orang dewasa adalah kombinasi sefalosporin generasi pertama atau ketiga (misalnya, Cefazolin 1 g setiap 8 jam) dan fluoroquinolon (misalnya, Ciprofloxacin 400 mg setiap 12 jam).
Tindakan yang TIDAK BOLEH Dilakukan (The "Don'ts")
Jangan Memberi Tekanan Apapun: Hindari segala bentuk tekanan pada bola mata atau area sekitarnya. Ini adalah aturan fundamental.
Jangan Gunakan Penutup Mata/Kasa (Eye Patch): Kesalahan umum adalah menutup mata dengan kasa dan plester. Ini adalah tindakan berbahaya karena penutup mata biasa akan menekan langsung bola mata yang ruptur, memperburuk kerusakan. Gunakan hanya pelindung mata yang kaku.
Jangan Mencoba Mengeluarkan Benda Asing: Jika ada benda asing yang menancap di bola mata, biarkan di tempatnya. Mencabutnya dapat membuka "sumbat" dan menyebabkan kebocoran masif humor akuos serta prolaps jaringan intraokular.
Jangan Memberikan Obat Tetes Mata Apapun: Setelah diagnosis OGI ditegakkan, jangan meneteskan obat apapun ke dalam mata, termasuk antibiotik topikal atau anestesi lebih lanjut. Obat-obatan ini dapat masuk langsung ke dalam bola mata dan berpotensi toksik bagi struktur internal seperti retina dan lensa.
Jangan Melakukan Tonometri: Mengukur tekanan intraokular pada mata yang bocor adalah kontraindikasi absolut dan tindakan yang berbahaya. Ini dapat menyebabkan ekstrusi isi bola mata.
Aturan-aturan "Do's and Don'ts" ini bukanlah sekadar daftar hafalan, melainkan didasarkan pada prinsip patofisiologi yang jelas. Bola mata yang ruptur dapat diibaratkan seperti balon air yang tertusuk. Prinsip utama yang mendasari semua tatalaksana awal adalah menjaga integritas struktural dan volume bola mata yang telah terkompromi.
Setiap tekanan eksternal (dari jari, penutup mata, atau tonometer) atau peningkatan tekanan internal (dari batuk atau muntah) akan "memeras" isi balon tersebut keluar, menyebabkan kerusakan yang tidak dapat diperbaiki pada retina, vitreus, dan lensa. Memahami "mengapa" di balik setiap aturan ini akan meningkatkan kepatuhan dan kemampuan pengambilan keputusan yang tepat dalam situasi darurat yang menegangkan.
Tabel 2: Protokol Tatalaksana Awal Trauma Tajam Okular di IGD
LAKUKAN SEGERA (DO) | JANGAN LAKUKAN (DON'T) |
1. Hentikan Pemeriksaan yang melibatkan kontak dengan mata. | 1. Jangan Memberi Tekanan pada bola mata atau sekitarnya. |
2. Pasang Pelindung Mata Kaku (Rigid Eye Shield). | 2. Jangan Gunakan Penutup Mata Kasa (Eye Patch). |
3. Posisikan Kepala Lebih Tinggi (elevasi 30-45 derajat). | 3. Jangan Mencoba Mengeluarkan Benda Asing yang menancap. |
4. Berikan Antiemetik & Analgesik IV untuk mencegah mual/muntah. | 4. Jangan Memberikan Obat Tetes Mata apapun. |
5. Puasakan Pasien (NPO - Nil Per Os). | 5. Jangan Melakukan Tonometri. |
6. Berikan Profilaksis Tetanus sesuai status imunisasi. | |
7. Mulai Antibiotik IV Spektrum Luas (misal: Cefazolin + Ciprofloxacin). | |
8. Konsultasi Segera ke Spesialis Mata. |
Bagian 4: Peran Pencitraan dalam Diagnosis dan Perencanaan Terapi Trauma Tajam
Meskipun diagnosis open globe injury seringkali dapat ditegakkan secara klinis, pencitraan radiologis memainkan peran yang tak ternilai sebagai alat konfirmatif, prognostik, dan perencanaan bedah. Perannya menjadi sangat krusial dalam kasus-kasus di mana pemeriksaan klinis sulit atau tidak memungkinkan.
CT Scan: Modalitas Pilihan Utama
Computed Tomography (CT) scan pada orbita, dengan potongan aksial dan koronal tipis serta tanpa penggunaan kontras, merupakan standar emas dan modalitas pencitraan pilihan utama dalam evaluasi trauma okular akut.
Tujuan utama dilakukannya CT scan adalah:
Konfirmasi OGI pada Kasus Sulit: CT scan sangat berharga pada pasien dengan pemeriksaan klinis yang terhambat, misalnya akibat pembengkakan kelopak mata yang masif (severe lid edema), pasien yang tidak kooperatif (terutama anak-anak), atau pasien dengan penurunan kesadaran akibat trauma kepala penyerta.
Deteksi Benda Asing Intraokular (IOFB): CT memiliki kemampuan yang sangat baik untuk mendeteksi keberadaan, lokasi, dan ukuran benda asing di dalam bola mata, terutama yang bersifat logam atau padat lainnya. Identifikasi IOFB sangat penting karena keberadaannya mengubah rencana pembedahan dan prognosis.
Evaluasi Kerusakan Sekitar: CT scan dapat secara bersamaan mengevaluasi struktur di sekitar bola mata, seperti mengidentifikasi adanya fraktur dinding orbita atau kerusakan pada otot-otot ekstraokular.
Interpretasi Temuan CT Scan yang Relevan
Penting bagi dokter umum untuk memahami bahwa sensitivitas CT scan dalam mendeteksi OGI tidak mencapai 100%, dengan laporan bervariasi antara 56% hingga 77%. Ini berarti CT scan yang "normal" tidak sepenuhnya menyingkirkan kemungkinan adanya OGI mikroskopis. Namun, spesifisitasnya tinggi (sekitar 79% hingga 100%), yang berarti jika ditemukan tanda-tanda positif, kemungkinan besar memang terjadi OGI.
Tanda-tanda OGI yang dapat terlihat pada CT scan meliputi:
Deformitas Dinding Bola Mata: Tanda yang paling sering ditemukan adalah hilangnya bentuk sferis normal bola mata. Ini dapat berupa gambaran "ban kempes" (flat tire sign) atau adanya iregularitas atau diskontinuitas pada kontur sklera.
Penurunan Volume Bola Mata: Bola mata yang cedera tampak lebih kecil ukurannya dibandingkan dengan mata kontralateral yang sehat.
Peningkatan Densitas Vitreus: Gambaran hiperdens (lebih putih) di dalam ruang vitreus menunjukkan adanya perdarahan vitreus (vitreous hemorrhage).
Udara Intraokular (Intraocular Air): Adanya gelembung udara di dalam bola mata adalah tanda pasti adanya hubungan antara bagian dalam mata dengan dunia luar, yang mengonfirmasi adanya penetrasi.
Dislokasi atau Ketiadaan Lensa: Lensa kristalina tidak berada pada posisi anatomisnya yang normal atau bahkan tidak terlihat sama sekali di dalam bola mata.
Kontraindikasi MRI
Perlu ditekankan bahwa Magnetic Resonance Imaging (MRI) secara umum dikontraindikasikan pada fase akut trauma mata jika ada kecurigaan sekecil apapun mengenai adanya benda asing intraokular yang bersifat logam. Medan magnet yang sangat kuat pada mesin MRI dapat menggerakkan benda asing logam tersebut, menyebabkannya menjadi proyektil internal yang dapat merobek struktur vital seperti retina dan menyebabkan kerusakan katastrofik.
Lebih dari sekadar alat diagnostik, CT scan juga berfungsi sebagai alat prognostik yang kuat. Studi telah menunjukkan bahwa pasien dengan hasil visual akhir yang buruk secara signifikan memiliki jumlah temuan abnormal yang lebih banyak pada CT scan mereka. Temuan spesifik seperti perdarahan vitreus yang masif, dislokasi lensa, atau distorsi berat ruang vitreus sangat terkait dengan prognosis yang buruk.
Bahkan, ditemukan adanya korelasi negatif yang signifikan antara jumlah temuan abnormal pada CT dan skor OTS; semakin banyak kerusakan yang terlihat di CT, semakin rendah skor OTS dan semakin buruk prognosisnya. Pemahaman ini memberdayakan dokter umum.
Ketika menerima laporan CT scan yang menyebutkan "deformitas bola mata, perdarahan vitreus, dan dislokasi lensa," seorang dokter umum dapat memahami bahwa cedera tersebut sangat parah dan prognosisnya kemungkinan besar buruk, bahkan sebelum menerima laporan lengkap dari spesialis mata. Informasi objektif ini sangat berharga untuk memfasilitasi komunikasi awal yang realistis dan penuh empati dengan keluarga pasien, membantu mengelola ekspektasi mereka sejak dini.
Bagian 5: Rujukan Segera dan Tatalaksana Definitif oleh Spesialis Mata
Setelah diagnosis ditegakkan dan stabilisasi awal dilakukan, langkah selanjutnya dalam rantai penyelamatan penglihatan adalah rujukan yang cepat dan tepat ke spesialis mata. Bagian ini akan menjembatani peran dokter umum dengan tindakan definitif yang dilakukan oleh oftalmologis, memberikan gambaran tentang apa yang terjadi setelah pasien meninggalkan unit gawat darurat.
Kriteria dan Urgensi Rujukan
Kriteria rujukan untuk kasus ini sederhana dan absolut: setiap pasien dengan kecurigaan atau konfirmasi ruptur bola mata harus segera dirujuk ke spesialis mata untuk evaluasi dan penanganan bedah darurat. Tidak ada tempat untuk observasi atau penundaan. Waktu adalah faktor yang sangat krusial.
Berbagai studi telah menunjukkan bahwa penundaan dalam melakukan perbaikan primer pada OGI dapat berdampak negatif secara signifikan terhadap hasil visual akhir. Setiap jam yang terbuang meningkatkan risiko komplikasi seperti infeksi dan peradangan intraokular yang tidak terkontrol.
Tinjauan Terapi Bedah Definitif
Tujuan dari intervensi bedah pada OGI adalah multifaset, mulai dari restorasi anatomi hingga pencegahan komplikasi jangka panjang.
Perbaikan Primer (Primary Repair): Ini adalah langkah bedah pertama dan terpenting. Tujuan utamanya adalah untuk mengembalikan integritas anatomis bola mata dengan menutup semua luka tembus pada kornea dan/atau sklera sesegera mungkin. Prosedur ini dilakukan terlepas dari seberapa buruk tajam penglihatan awal pasien, bahkan pada mata dengan persepsi cahaya nol (NLP). Penutupan bola mata yang cepat dan kedap air tidak hanya mengembalikan struktur, tetapi juga secara signifikan mengurangi risiko masuknya mikroorganisme dan terjadinya endoftalmitis.
Vitrektomi Pars Plana (PPV): Ini adalah prosedur bedah mikro yang kompleks untuk mengangkat badan kaca (vitreus) dari dalam mata. PPV seringkali diperlukan sebagai prosedur sekunder setelah perbaikan primer, terutama pada cedera yang parah dan melibatkan segmen posterior mata. Indikasi untuk PPV meliputi pembersihan perdarahan vitreus yang masif, perbaikan ablasi retina traumatik, atau untuk mengangkat benda asing intraokular yang terletak di bagian belakang mata. Waktu pelaksanaan PPV juga penting; beberapa bukti menunjukkan bahwa PPV yang dilakukan secara dini (dalam 4 hingga 7 hari pertama) dapat mengurangi insiden komplikasi peradangan dan pembentukan jaringan parut jangka panjang yang dikenal sebagai proliferative vitreoretinopathy (PVR).
Pencegahan Endoftalmitis Intraoperatif: Selain pemberian antibiotik sistemik yang telah dimulai oleh dokter umum, spesialis mata seringkali akan memberikan suntikan antibiotik langsung ke dalam bola mata (injeksi intravitreal) pada akhir prosedur pembedahan. Antibiotik seperti vancomycin dan ceftazidime dapat disuntikkan secara profilaksis. Pendekatan ini memiliki bukti efikasi yang lebih kuat dalam mencegah endoftalmitis pasca-trauma dibandingkan hanya dengan antibiotik sistemik saja.
Seluruh alur penanganan pasien OGI, mulai dari pintu unit gawat darurat hingga meja operasi, dapat dipandang sebagai sebuah perlombaan melawan waktu untuk mencegah dua komplikasi sekunder yang paling menghancurkan: infeksi (endoftalmitis) dan peradangan yang berujung pada pembentukan jaringan parut (PVR). Cedera tajam awal adalah kerusakan primer, tetapi hasil visual akhir seringkali ditentukan oleh keberhasilan dalam mencegah atau mengelola komplikasi sekunder ini.
Dalam narasi ini, dokter umum memegang peran yang tak tergantikan. Diagnosis yang cepat, stabilisasi yang tepat, dan rujukan yang efisien oleh dokter umum secara harfiah "memulai jam" dalam perlombaan ini. Tindakan cepat di lini depan memberikan kesempatan bagi oftalmologis untuk melakukan intervensi bedah sebelum infeksi yang tidak dapat diatasi dan jaringan parut yang ireversibel terbentuk. Dengan demikian, dokter umum bukanlah sekadar titik awal, melainkan pelari pertama yang krusial dalam sebuah estafet penyelamatan penglihatan.
Bagian 6: Faktor Prognostik dan Komplikasi Jangka Panjang: Mengelola Ekspektasi Pasien
Setelah fase akut terlewati dan pembedahan awal dilakukan, pertanyaan yang paling sering muncul dari pasien dan keluarga adalah, "Dok, apakah mata saya/kerabat saya bisa melihat lagi?". Membekali diri dengan pengetahuan tentang faktor-faktor prognostik dan potensi komplikasi jangka panjang sangat penting bagi dokter umum untuk dapat memberikan jawaban yang jujur, penuh empati, dan realistis, serta untuk memahami pentingnya pemantauan jangka panjang.
Prediktor Hasil Visual (Faktor Prognostik)
Prognosis visual setelah OGI sangat bervariasi dan bergantung pada tingkat keparahan cedera awal.
Ocular Trauma Score (OTS): Ini adalah sistem skoring yang paling dikenal dan divalidasi secara luas untuk memprediksi hasil visual akhir setelah trauma mata. OTS dihitung berdasarkan enam variabel yang dinilai pada saat presentasi awal:
Tajam Penglihatan Awal (merupakan faktor tunggal yang paling signifikan)
Adanya Ruptur Bola Mata (vs. cedera penetrasi biasa)
Adanya Endoftalmitis
Adanya Cedera Perforasi (luka masuk dan luka keluar)
Adanya Ablasi Retina
Adanya Relative Afferent Pupillary Defect (RAPD)
Semakin rendah skor OTS (skala 0-100), semakin buruk kemungkinan hasil visualnya.
Faktor Prognostik Buruk Lainnya: Selain komponen OTS, beberapa faktor lain juga terbukti berhubungan dengan prognosis yang lebih buruk. Ini termasuk lokasi cedera (cedera yang lebih posterior, atau Zona III menurut klasifikasi, memiliki prognosis terburuk) , adanya hifema, perdarahan vitreus yang masif, prolaps vitreus, keterlibatan atau kerusakan pada lensa, dan panjang luka sklera yang besar.
Komplikasi Jangka Panjang yang Signifikan
Perjalanan pasien tidak berakhir setelah jahitan dilepas. Beberapa komplikasi serius dapat muncul berminggu-minggu, berbulan-bulan, atau bahkan bertahun-tahun kemudian.
Endoftalmitis Paska Trauma: Ini adalah infeksi intraokular berat yang merupakan komplikasi yang ditakuti. Dapat terjadi pada hingga 16.5% kasus OGI dan seringkali berujung pada kehilangan penglihatan total meskipun telah diobati secara agresif.
Proliferative Vitreoretinopathy (PVR): Ini adalah penyebab utama kegagalan bedah jangka panjang dan hasil visual yang buruk. PVR adalah proses patologis di mana terjadi pembentukan membran jaringan parut di dalam mata, terutama di atas permukaan retina. Membran ini kemudian berkontraksi, menarik dan melepaskan retina (ablasi retina traksional), yang sangat sulit untuk diperbaiki.
Katarak Traumatik: Cedera langsung pada lensa atau perubahan lingkungan biokimia di dalam mata akibat trauma dapat menyebabkan lensa menjadi keruh, suatu kondisi yang dikenal sebagai katarak traumatik, yang memerlukan pembedahan lebih lanjut.
Oftalmia Simpatika (Sympathetic Ophthalmia): Ini adalah komplikasi yang jarang terjadi tetapi sangat menghancurkan, dan setiap dokter harus mengetahuinya. Oftalmia simpatika adalah kondisi autoimun di mana sistem kekebalan tubuh, setelah tersensitisasi oleh antigen uvea yang terpapar akibat trauma pada satu mata (mata pemicu), kemudian melancarkan serangan peradangan (uveitis granulomatosa) terhadap mata yang sehat dan tidak cedera (mata simpatisan). Kondisi ini dapat muncul berbulan-bulan hingga bertahun-tahun setelah cedera awal dan, jika tidak ditangani, dapat menyebabkan kebutaan pada kedua mata. Penanganannya memerlukan terapi imunosupresif sistemik yang agresif dan jangka panjang, seperti kortikosteroid dosis tinggi.
Dalam mengkomunikasikan prognosis, terdapat sebuah dualitas yang penting untuk dipahami. Di satu sisi, data statistik untuk cedera parah bisa sangat suram. Sebuah studi menunjukkan bahwa dari mata yang datang dengan kondisi Tidak Ada Persepsi Cahaya (NLP), 77% di antaranya tetap dalam kondisi NLP pada evaluasi akhir.
Namun, di sisi lain, data yang sama juga menunjukkan adanya secercah harapan: 23% dari mata yang awalnya NLP tersebut berhasil memulihkan setidaknya sebagian penglihatan (persepsi cahaya atau lebih baik), dan satu mata bahkan mencapai tajam penglihatan 20/100. Hal ini diperkuat oleh pengamatan lain bahwa "bahkan mata yang paling parah cederanya... dapat memulihkan sebagian fungsi visual". Pemahaman ini memungkinkan dokter untuk memberikan konseling yang seimbang dan penuh welas asih, dengan menyampaikan keseriusan situasi ("Ini adalah cedera yang sangat berat, dan tantangannya besar") sambil tetap membuka pintu untuk kemungkinan pemulihan ("Namun, kita tahu bahwa pemulihan terkadang mungkin terjadi. Prioritas utama saat ini adalah menyelamatkan struktur mata, dan kita akan memantau perkembangannya bersama-sama").
Pemahaman tentang oftalmia simpatika juga mengubah perspektif penanganan jangka panjang. Komplikasi ini mengubah cedera mata lokal menjadi penyakit sistemik yang mengancam kedua mata. Ini adalah konsekuensi tingkat ketiga dari trauma awal, di mana trauma pada satu mata memicu respons autoimun yang dapat membutakan mata yang lain.
Pengetahuan ini menggarisbawahi mengapa pemantauan jangka panjang oleh spesialis mata tidak dapat ditawar, bahkan setelah mata yang cedera tampak "sembuh". Manajemen trauma mata berat tidak berakhir saat jahitan dilepas; ini adalah proses pemantauan seumur hidup untuk mengawasi timbulnya sekuele yang menghancurkan pada kedua mata.
Kesimpulan: Peran Kritis Dokter Umum dalam Rantai Penyelamatan Penglihatan
Trauma tajam pada mata merupakan sebuah keadaan darurat oftalmologi di mana "waktu adalah penglihatan". Peran dokter umum sebagai titik kontak pertama dalam sistem perawatan kesehatan tidak dapat dilebih-lebihkan. Kemampuan untuk mencurigai, mendiagnosis secara tentatif, menstabilkan dengan benar, dan merujuk dengan cepat merupakan mata rantai pertama yang menentukan kekuatan seluruh rantai penyelamatan penglihatan.
Sebagai rangkuman, pesan kunci yang harus dibawa pulang oleh setiap dokter di lini depan adalah:
Curigai Selalu: Pertahankan indeks kecurigaan yang tinggi pada setiap kasus trauma mata, terutama yang melibatkan mekanisme berisiko tinggi seperti pekerjaan dengan logam, ledakan, atau benda tajam.
Kenali Tanda Bahaya: Latih mata klinis untuk mengenali konstelasi tanda ruptur bola mata: tajam penglihatan yang turun drastis, pupil berbentuk aneh, bilik mata depan yang dangkal, dan perdarahan subkonjungtiva 360 derajat.
Lindungi, Jangan Tekan: Ingat aturan fundamental dalam tatalaksana awal: pasang pelindung mata yang kaku dan hindari segala bentuk tekanan. Tindakan ini mencegah kerusakan lebih lanjut yang tidak dapat diperbaiki.
Rujuk Cepat: Rujukan yang cepat dan tepat waktu ke spesialis mata adalah intervensi tunggal terpenting yang dapat dilakukan oleh seorang dokter umum. Setiap menit yang dihemat adalah sel fotoreseptor yang berpotensi diselamatkan.
Pada akhirnya, lingkaran ini kembali ke titik awal: pencegahan. Sebagian besar dari cedera yang mengubah hidup ini dapat dicegah dengan penggunaan pelindung mata yang tepat. Oleh karena itu, peran dokter umum tidak berhenti saat pasien dirujuk. Peran tersebut berlanjut dalam setiap kesempatan untuk mengedukasi pasien, terutama mereka yang bekerja di lingkungan berisiko tinggi, tentang pentingnya melindungi anugerah penglihatan mereka. Dengan demikian, dokter umum tidak hanya bertindak sebagai penyembuh, tetapi juga sebagai penjaga penglihatan di komunitas mereka.
Referensi
A Comprehensive Review of the Management of Ocular Trauma in ..., diakses Juli 25, 2025, https://www.researchgate.net/publication/390929662_A_Comprehensive_Review_of_the_Management_of_Ocular_Trauma_in_the_Emergency_Department
Prognostic Predictors of Visual Outcome in Open Globe Injury: Emphasis on Facial CT Findings - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7960379/
Ocular Injuries: New Strategies In Emergency Department ... - DRH EM, diakses Juli 25, 2025, https://www.drhem.com/education/wp-content/uploads/2016/02/1115-Ocular-Injuries.pdf
Epidemiologic characteristics and outcomes of open globe injury in ..., diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5554851/
Ocular Trauma Prevention Strategies and Patient Counseling ... - NCBI, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/sites/books/n/statpearls/article-133081/
The evaluation and management of corneal penetrating and perforating injuries during long-duration spaceflight - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11226600/
Full article: Managing corneal foreign body injuries in a primary eye care setting, diakses Juli 25, 2025, https://www.tandfonline.com/doi/full/10.1080/08164622.2025.2485237?src=
The trends and future projections of intraocular foreign bodies among children and adolescents: a global analysis - Frontiers, diakses Juli 25, 2025, https://www.frontiersin.org/journals/medicine/articles/10.3389/fmed.2025.1512959/full
Ocular Emergencies | AAFP, diakses Juli 25, 2025, https://www.aafp.org/pubs/afp/issues/2007/0915/p829.html
Open Globe Injuries: Classifications and Prognostic Factors for Functional Outcome - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8534971/
Computed tomography in the diagnosis and prognosis of open-globe injuries | Request PDF, diakses Juli 25, 2025, https://www.researchgate.net/publication/12310905_Computed_tomography_in_the_diagnosis_and_prognosis_of_open-globe_injuries
Traumatic endophthalmitis and the outcome after vitrectomy in young children - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7154189/
Open globe ocular trauma: Functional outcome of eyes with no light perception at initial presentation | Request PDF - ResearchGate, diakses Juli 25, 2025, https://www.researchgate.net/publication/231741561_Open_globe_ocular_trauma_Functional_outcome_of_eyes_with_no_light_perception_at_initial_presentation
Sympathetic Ophthalmia - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK589651/
Latest Post




