Algoritma Tatalaksana Sesak Napas: Kapan Perlu Intubasi?
28 Mar 2026 • Pulmonologi
Deskripsi

Pendahuluan
Sesak napas merupakan keluhan yang sering dijumpai dalam praktik dokter umum dan dapat menjadi manifestasi dari berbagai kondisi medis, mulai dari infeksi saluran pernapasan ringan hingga gagal jantung atau emboli paru yang mengancam jiwa. Data menunjukkan bahwa sesak napas adalah salah satu alasan utama pasien mencari pertolongan di unit gawat darurat dan merupakan gejala yang kompleks dengan tingkat mortalitas yang signifikan. Mengingat prevalensi dan potensi kegawatdaruratan dari sesak napas, dokter umum perlu memiliki pemahaman yang mendalam tentang tatalaksana awal yang tepat.
Meskipun penanganan sesak napas seringkali melibatkan identifikasi dan tata laksana penyebab spesifik, stabilisasi pasien dengan memastikan oksigenasi dan ventilasi yang adekuat adalah prioritas utama. Tantangan dalam menegakkan diagnosis dan memulai tatalaksana yang tepat seringkali muncul karena beragamnya etiologi sesak napas dan kurangnya panduan internasional yang terpadu untuk penanganannya di setting layanan primer.
Oleh karena itu, penting untuk memiliki algoritma tatalaksana yang jelas, terutama dalam membedakan kapan ventilasi bag-valve-mask (BVM) atau yang sering disebut "bagging" menjadi pilihan yang tepat, dan kapan intubasi endotrakeal sebagai langkah penyelamatan yang diperlukan. Artikel ini bertujuan untuk memberikan panduan praktis dan berbasis bukti bagi dokter umum dalam menghadapi pasien dengan sesak napas, dengan fokus pada indikasi penggunaan bagging versus intubasi berdasarkan publikasi ilmiah di PubMed.

Penilaian Awal Pasien Sesak Napas
Langkah pertama dalam tatalaksana pasien sesak napas adalah melakukan penilaian awal yang cepat dan terarah. Anamnesis yang cermat dapat memberikan petunjuk penting mengenai kemungkinan penyebab sesak napas. Dokter perlu menanyakan onset dan durasi sesak napas, apakah terjadi secara akut atau kronis, serta faktor-faktor yang memicu atau memperberat keluhan. Gejala penyerta seperti batuk, nyeri dada, demam, atau riwayat penyakit dahulu seperti asma, penyakit paru obstruktif kronis (PPOK), atau penyakit jantung juga perlu diidentifikasi. Onset akut seringkali mengindikasikan kondisi yang memerlukan intervensi segera, sementara sesak napas kronis mungkin memerlukan evaluasi yang lebih mendalam.
Setelah anamnesis, pemeriksaan fisik yang singkat namun komprehensif harus segera dilakukan, dengan prioritas pada penilaian ABC (Airway, Breathing, Circulation). Memastikan jalan napas pasien terbuka, menilai kualitas dan frekuensi pernapasan, serta mengevaluasi status sirkulasi (tekanan darah, nadi) adalah langkah krusial. Tanda-tanda vital seperti frekuensi napas, saturasi oksigen (SpO2), tekanan darah, nadi, dan suhu tubuh harus diukur dan dipantau secara berkala.
Saturasi oksigen merupakan parameter penting untuk menilai tingkat keparahan hipoksemia dan kebutuhan akan oksigenasi atau ventilasi. Auskultasi paru dan jantung dapat memberikan informasi tambahan mengenai kemungkinan penyebab sesak napas, seperti adanya ronkhi pada pneumonia atau mengi pada asma. Penggunaan otot bantu pernapasan, seperti retraksi interkostal atau penggunaan otot sternokleidomastoid, menunjukkan peningkatan kerja napas. Penilaian status mental juga penting karena perubahan kesadaran dapat menjadi indikator hipoksia berat atau hiperkarbia yang memerlukan intervensi ventilasi segera.
Gambar 1. Evaluasi diagnostik dyspneu kronis
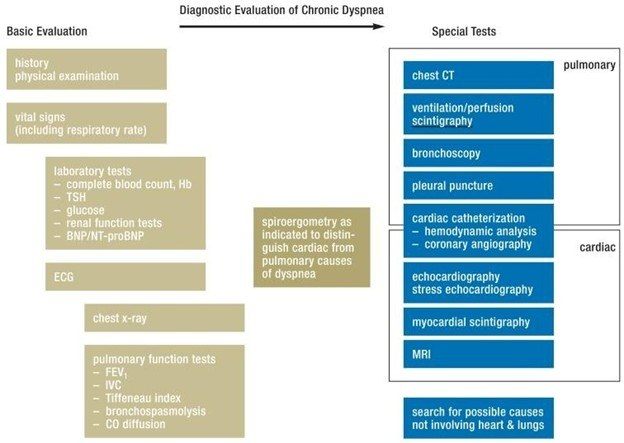
Spektrum Tatalaksana Awal
Setelah penilaian awal, tatalaksana awal bertujuan untuk menstabilkan kondisi pasien dan memperbaiki oksigenasi. Pemberian oksigen merupakan langkah pertama yang penting, yang dapat diberikan melalui nasal kanul, simple mask, atau non-rebreathing mask, dengan target saturasi oksigen sesuai dengan kondisi klinis pasien. Terapi farmakologis juga mungkin diperlukan sesuai dengan kemungkinan penyebab sesak napas, seperti bronkodilator untuk pasien dengan asma atau PPOK, atau diuretik untuk pasien dengan gagal jantung.
Pada beberapa kasus, ventilasi non-invasif (NIV) dengan menggunakan Continuous Positive Airway Pressure (CPAP) atau Bilevel Positive Airway Pressure (BiPAP) dapat menjadi pilihan sebelum mempertimbangkan bagging atau intubasi. NIV dapat membantu meningkatkan oksigenasi dan mengurangi kerja napas pada pasien dengan gagal napas tertentu, seperti pada edema paru kardiogenik atau eksaserbasi PPOK. Penggunaan NIV harus dipertimbangkan pada pasien yang masih sadar, kooperatif, dan tidak memiliki kontraindikasi absolut terhadap NIV. NIV dapat menjadi jembatan yang efektif antara pemberian oksigen biasa dan ventilasi invasif, dan berpotensi menghindari kebutuhan intubasi pada beberapa pasien.
Indikasi Ventilasi Bag-Valve-Mask (Bagging)
Ventilasi BVM merupakan teknik penting untuk memberikan bantuan napas sementara dan sering digunakan dalam berbagai situasi kegawatdaruratan. Salah satu indikasi utama bagging adalah sebagai ventilasi sementara sambil mempersiapkan intubasi endotrakeal. Dalam situasi di mana intubasi diperlukan tetapi tidak dapat dilakukan dengan segera, BVM dapat membantu menjaga oksigenasi dan ventilasi pasien.
Bagging juga diindikasikan pada pasien yang mengalami henti napas (apnea). Pada kondisi ini, BVM merupakan metode utama untuk memberikan ventilasi buatan. Selain itu, BVM dapat digunakan pada pasien dengan gagal napas hipoksia atau hiperkapnia yang belum memenuhi kriteria untuk intubasi, namun membutuhkan bantuan ventilasi. Pasien dengan penurunan kesadaran yang tidak mampu melindungi jalan napasnya tetapi masih memiliki respons pernapasan juga dapat dibantu dengan BVM sebagai langkah awal sebelum evaluasi lebih lanjut mengenai kebutuhan intubasi. Dalam konteks resusitasi kardiopulmoner (CPR), BVM merupakan komponen penting untuk memberikan ventilasi efektif bagi pasien yang mengalami henti jantung.
Meskipun BVM merupakan alat yang berguna, terdapat beberapa kontraindikasi penggunaannya. Obstruksi jalan napas total merupakan kontraindikasi absolut karena ventilasi tidak akan efektif jika jalan napas tersumbat. Selain itu, pada pasien dengan peningkatan risiko aspirasi setelah pemberian agen pelumpuh otot dan induksi anestesi, penggunaan BVM perlu dipertimbangkan dengan hati-hati (kontraindikasi relatif).
Indikasi Intubasi Endotrakeal
Intubasi endotrakeal merupakan prosedur yang lebih invasif namun seringkali diperlukan untuk memberikan dukungan ventilasi yang adekuat dan melindungi jalan napas pasien. Intubasi diindikasikan pada pasien dengan gagal napas progresif atau berat yang tidak menunjukkan respons terhadap terapi oksigen dan NIV. Jika kondisi pasien terus memburuk meskipun telah diberikan terapi awal yang optimal, intubasi mungkin menjadi satu-satunya cara untuk memastikan oksigenasi dan ventilasi yang cukup.
Penurunan kesadaran dengan risiko aspirasi yang tinggi atau ketidakmampuan pasien untuk melindungi jalan napasnya juga merupakan indikasi yang jelas untuk intubasi. Pada pasien dengan henti napas atau henti jantung, intubasi merupakan bagian standar dari algoritma resusitasi. Kebutuhan untuk proteksi jalan napas, misalnya pada kasus perdarahan saluran napas atas yang masif, juga memerlukan intubasi. Intubasi memberikan perlindungan yang lebih baik terhadap aspirasi dibandingkan dengan BVM.
Selain itu, jika pasien tidak mampu mempertahankan oksigenasi (SpO2 < 90%) atau ventilasi yang adekuat (PaCO2 > 50 mmHg dengan pH < 7.30) meskipun telah diberikan BVM atau NIV, maka intubasi menjadi pilihan yang diperlukan. Pada pasien dengan trauma berat yang berisiko mengalami kompromi jalan napas, intubasi profilaksis mungkin diperlukan untuk mencegah komplikasi lebih lanjut.
Penting untuk dicatat bahwa tidak terdapat kontraindikasi absolut terhadap intubasi endotrakeal dalam situasi kegawatdaruratan yang mengancam jiwa. Namun, dokter perlu mempertimbangkan risiko dan manfaat prosedur ini pada setiap pasien. Pada kasus trauma orofasial berat atau cedera tulang belakang servikal, metode alternatif ventilasi dan oksigenasi mungkin perlu dipertimbangkan, dan persiapan untuk jalan napas bedah (surgical airway) harus dilakukan jika intubasi tidak memungkinkan atau berbahaya.
Parameter Klinis dan Pemeriksaan Penunjang
Beberapa parameter klinis dan hasil pemeriksaan penunjang dapat membantu dokter dalam mengambil keputusan mengenai penggunaan bagging atau intubasi. Analisis Gas Darah (AGD) memberikan informasi objektif mengenai status oksigenasi (PaO2) dan ventilasi (PaCO2, pH) pasien, yang dapat mengindikasikan adanya gagal napas dan derajat keparahannya. Saturasi oksigen (SpO2) yang dipantau secara kontinu membantu menilai respons pasien terhadap terapi oksigen dan ventilasi awal. Penurunan SpO2 yang persisten meskipun telah diberikan oksigen maksimal dapat menjadi indikasi perlunya ventilasi lebih lanjut.
Frekuensi dan pola napas juga merupakan parameter penting. Peningkatan frekuensi napas (takipnea) atau pola napas yang dangkal dan tidak efektif dapat menunjukkan adanya distress pernapasan. Penggunaan otot bantu pernapasan merupakan tanda peningkatan kerja napas yang signifikan. Perubahan status mental, seperti agitasi, letargi, atau penurunan tingkat kesadaran, dapat mengindikasikan hipoksia berat atau hiperkarbia yang memerlukan intervensi ventilasi segera. Pemeriksaan foto toraks dapat membantu mengidentifikasi penyebab sesak napas seperti pneumonia, edema paru, atau pneumotoraks, yang dapat memengaruhi keputusan tatalaksana.
Algoritma Praktis di Layanan Primer
Berikut adalah algoritma praktis yang dapat digunakan oleh dokter umum dalam tatalaksana pasien sesak napas di layanan primer:
Langkah 1: Penilaian Awal dan Stabilisasi (ABC). Segera nilai jalan napas, pernapasan, dan sirkulasi pasien. Pastikan jalan napas terbuka dan berikan bantuan jika diperlukan.
Langkah 2: Pemberian Oksigen sesuai kebutuhan. Berikan oksigen tambahan untuk mempertahankan saturasi oksigen yang adekuat (biasanya > 90%), menggunakan nasal kanul, simple mask, atau non-rebreathing mask sesuai kondisi pasien.
Langkah 3: Identifikasi tanda-tanda kegawatan yang memerlukan intubasi segera:
Henti napas.
Penurunan kesadaran berat (GCS ≤ 8).
Ketidakmampuan mempertahankan saturasi oksigen > 90% dengan oksigen maksimal.
Peningkatan kerja napas yang sangat berat dengan tanda-tanda kelelahan otot napas (misalnya pola napas paradoksal).
Langkah 4: Pertimbangkan BVM jika intubasi tidak segera diperlukan atau sedang dipersiapkan:
Sebagai ventilasi sementara untuk menstabilkan pasien sebelum intubasi.
Pada pasien dengan penurunan kesadaran namun masih ada respons napas spontan.
Pada pasien dengan gagal napas yang belum memenuhi kriteria intubasi namun membutuhkan bantuan ventilasi.
Langkah 5: Monitor tanda vital dan status pernapasan secara ketat. Pantau frekuensi napas, saturasi oksigen, tekanan darah, nadi, dan status mental pasien secara berkala.
Langkah 6: Jika kondisi pasien memburuk atau tidak ada perbaikan dengan tatalaksana awal, segera rujuk ke fasilitas kesehatan yang memiliki kemampuan intubasi dan ventilasi mekanik. Dokter umum perlu menyadari keterbatasan layanan primer dalam menangani kasus sesak napas berat yang memerlukan intervensi lanjut.
Poin-Poin Kunci
Sesak napas adalah keluhan umum yang memerlukan penilaian cepat dan tepat untuk mengidentifikasi penyebab dan tingkat keparahannya.
Prioritaskan penilaian ABC pada setiap pasien dengan sesak napas.
Ventilasi BVM merupakan alat yang berguna untuk memberikan bantuan napas sementara dan pada kondisi tertentu sebelum intubasi.
Intubasi endotrakeal diindikasikan pada gagal napas berat, penurunan kesadaran dengan risiko aspirasi, henti napas atau jantung, dan kondisi lain yang mengancam jalan napas atau kemampuan ventilasi pasien.
Parameter klinis dan hasil pemeriksaan penunjang seperti AGD dan foto toraks membantu dalam pengambilan keputusan mengenai kebutuhan ventilasi.
Dokter umum harus mengenali keterbatasan layanan primer dan tidak ragu untuk merujuk pasien dengan sesak napas berat atau yang tidak responsif terhadap tatalaksana awal ke fasilitas kesehatan yang lebih lengkap.
Kesimpulan
Algoritma tatalaksana sesak napas yang jelas dan sistematis merupakan hal yang esensial bagi dokter umum dalam praktik sehari-hari. Pemahaman yang baik mengenai indikasi dan kontraindikasi penggunaan ventilasi BVM dan intubasi endotrakeal, serta kemampuan untuk menginterpretasikan parameter klinis dan pemeriksaan penunjang, akan membantu dokter dalam memberikan respons yang cepat dan tepat pada pasien dengan sesak napas. Dengan demikian, diharapkan luaran klinis pasien dapat ditingkatkan secara signifikan.
Tabel 1: Perbedaan Indikasi dan Kontraindikasi Bagging vs. Intubasi
Parameter | Ventilasi Bag-Valve-Mask (Bagging) | Intubasi Endotrakeal |
Indikasi Utama | Ventilasi sementara, Apnea, Gagal napas belum berat, Penurunan kesadaran belum indikasi pasti intubasi, Resusitasi kardiopulmoner | Gagal napas berat/progresif, Penurunan kesadaran dengan risiko aspirasi tinggi, Henti napas/jantung, Proteksi jalan napas dibutuhkan, Ventilasi non-invasif gagal, Trauma berat dengan risiko kompromi jalan napas |
Kontraindikasi Utama | Obstruksi jalan napas total, Peningkatan risiko aspirasi setelah paralisis (relatif) | Tidak ada kontraindikasi absolut dalam kegawatdaruratan; pertimbangkan risiko dan manfaat, trauma orofasial/servikal (relatif) |
Tabel 2: Parameter Klinis dan Pemeriksaan Penunjang dalam Pengambilan Keputusan Ventilasi
Parameter | Implikasi untuk Bagging | Implikasi untuk Intubasi |
Saturasi Oksigen (SpO2) | Rendah namun masih responsif terhadap peningkatan FiO2 | Terus menurun meskipun dengan oksigen maksimal, < 90% |
Frekuensi Napas | Meningkat (takipnea) sebagai kompensasi, belum ada tanda kelelahan otot napas | Sangat tinggi (> 30 kali/menit) atau sangat rendah (< 10 kali/menit) dengan tanda kelelahan otot napas |
Penggunaan Otot Bantu Napas | Ada, namun tidak progresif atau disertai tanda kelelahan | Progresif, berat, disertai dengan pola napas paradoksal |
Status Mental | Mungkin cemas atau gelisah, namun masih responsif dan dapat mengikuti perintah sederhana | Penurunan tingkat kesadaran signifikan (letargi, sopor, koma), tidak mampu melindungi jalan napas |
Analisis Gas Darah (AGD) | Hipoksemia ringan hingga sedang tanpa hiperkapnia signifikan atau asidosis berat | PaO2 rendah (< 60 mmHg), PaCO2 tinggi (> 50 mmHg) dengan pH rendah (< 7.30) |
Foto Toraks | Mungkin menunjukkan kelainan yang mendasari sesak napas, namun tidak secara langsung mengindikasikan kebutuhan intubasi | Adanya kondisi yang memerlukan proteksi jalan napas (misalnya perdarahan masif) atau gagal napas berat |
Referensi
Dyspnea Management in Patients Presenting to the Emergency Department at Cantonal Hospital Baselland—A Retrospective Observational Study and Medical Audit - PubMed Central, accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11856902/
[Acute dyspnea] - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/36848889/
Approach to Adult Patients with Acute Dyspnea - PMC, accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7126145/
[Optimal management of patients with acute dyspnea and pulmonary diseases in a respiratory care unit] - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/39938527/
Dyspnea: diagnosis and management - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/3304812/
Dyspnea - StatPearls - NCBI Bookshelf, accessed April 1, 2025, https://www.ncbi.nlm.nih.gov/books/NBK499965/
The Differential Diagnosis of Dyspnea - PMC - PubMed Central, accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5247680/
Dyspnea on Exertion - StatPearls - NCBI Bookshelf, accessed April 1, 2025, https://www.ncbi.nlm.nih.gov/books/NBK499847/
Airway Assessment - StatPearls - NCBI Bookshelf, accessed April 1, 2025, https://www.ncbi.nlm.nih.gov/books/NBK470477/
Endotracheal Tube Intubation Techniques - StatPearls - NCBI ..., accessed April 1, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560730/
Acute dyspnea in the emergency department: a clinical review - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/37266791/
Bag-Valve-Mask Ventilation - StatPearls - NCBI Bookshelf, accessed April 1, 2025, https://www.ncbi.nlm.nih.gov/books/NBK441924/
Comparing the efficacy of bag-valve mask, endotracheal intubation ..., accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6614327/
Laryngeal mask airway versus bag‐mask ventilation or endotracheal intubation for neonatal resuscitation - PMC - PubMed Central, accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6494187/
Laryngeal mask airway versus bag-mask ventilation or endotracheal intubation for neonatal resuscitation - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/29542112/
A new method for identifying the acute respiratory distress syndrome disease based on noninvasive physiological parameters - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/32023257/
eARDS: A multi-center validation of an interpretable machine learning algorithm of early onset Acute Respiratory Distress Syndrome (ARDS) among critically ill adults with COVID-19 - PubMed, accessed April 1, 2025, https://pubmed.ncbi.nlm.nih.gov/34559819/
A structured diagnostic algorithm for patients with ARDS - PMC, accessed April 1, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10027589/
Latest Post




