Algoritma Diagnosis Nyeri Dada: Panduan Praktis Membedakan GERD vs ACS untuk Dokter Umum
2 May 2026 •
Deskripsi

1. Pendahuluan: Tantangan Diagnosis Nyeri Dada di Praktik Klinis
Nyeri dada merupakan salah satu keluhan paling umum yang dihadapi dokter di unit gawat darurat (UGD) maupun praktik layanan primer. Diagnosis bandingnya sangat luas, mencakup kondisi yang mengancam jiwa seperti Sindrom Koroner Akut (ACS), emboli paru, dan diseksi aorta, hingga penyebab yang lebih sering namun umumnya tidak fatal seperti Gastroesophageal Reflux Disease (GERD), gangguan muskuloskeletal, atau kecemasan. Prevalensi GERD di populasi cukup tinggi, menjadikannya salah satu diagnosis banding utama nyeri dada non-kardiak.
Tantangan signifikan bagi Dokter Umum (GP) adalah melakukan triase cepat dan akurat. Meskipun sebagian besar pasien nyeri dada pada akhirnya tidak terdiagnosis ACS (seringkali kurang dari 20-45%) , kegagalan mengenali ACS dapat berakibat fatal. Di sisi lain, investigasi berlebihan pada setiap kasus nyeri dada akan membebani sumber daya.
Kesulitan diagnosis diperparah oleh adanya tumpang tindih gejala antara ACS dan GERD, terutama nyeri dada atipikal atau gejala penyerta seperti mual dan sesak napas. Presentasi atipikal ACS yang tidak disertai nyeri dada klasik dan kemampuan GERD menyebabkan nyeri dada yang menyerupai angina menjadikan anamnesis saja seringkali tidak cukup untuk diagnosis pasti.
Artikel ini bertujuan menyajikan algoritma diagnostik berbasis bukti yang praktis bagi GP, berfokus pada strategi kunci untuk Membedakan GERD vs ACS, dengan penekanan utama pada prioritas untuk menyingkirkan ACS secara cepat dan efisien.

2. Mengenali Sindrom Koroner Akut (ACS): Waspada "Red Flags"
Sindrom Koroner Akut (ACS) adalah istilah payung yang mencakup infark miokard dengan elevasi segmen ST (STEMI), infark miokard tanpa elevasi segmen ST (NSTEMI), dan angina pektoris tidak stabil (UA). Kondisi ini disebabkan oleh penurunan aliran darah miokard secara akut, paling sering akibat ruptur atau erosi plak aterosklerosis di arteri koroner yang diikuti pembentukan trombus. Vasospasme koroner merupakan penyebab yang lebih jarang. ACS merupakan penyebab utama morbiditas dan mortalitas kardiovaskular di seluruh dunia, terutama pada usia di atas 35 tahun.
Gambar 1. Stratifikasi Risiko Nyeri dada akut
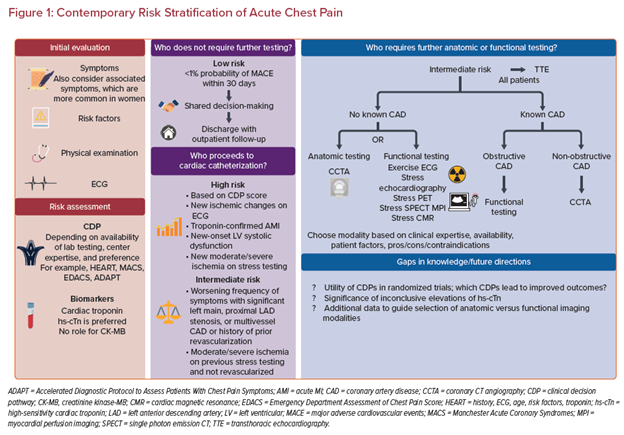
Presentasi Klinis Tipikal ACS:
Gejala klasik ACS meliputi nyeri dada substernal yang digambarkan sebagai rasa tertekan, berat, diremas, atau sesak (pressure, crushing, tightness, heaviness). Nyeri biasanya berlangsung lebih dari 10-20 menit dan pada ACS (terutama UA/NSTEMI) sering terjadi saat istirahat, berbeda dengan angina stabil yang umumnya dipicu aktivitas.
Penjalaran nyeri klasik adalah ke rahang, leher, bahu kiri, dan lengan kiri, namun bisa juga ke kedua lengan atau punggung. Penjalaran ke kedua lengan memiliki spesifisitas yang lebih tinggi untuk ACS. Gejala penyerta yang sering muncul adalah sesak napas (dispnea, merupakan anginal equivalent paling umum), keringat dingin (diaforesis), mual, muntah, pusing (lightheadedness), kelelahan yang tidak dapat dijelaskan, atau bahkan sinkop (jarang). Diaforesis merupakan prediktor kuat, terutama untuk STEMI.
Presentasi Klinis Atipikal ACS:
Penting untuk diingat bahwa ACS tidak selalu muncul dengan nyeri dada klasik. Presentasi atipikal lebih sering dijumpai pada wanita, lansia (usia >75 tahun), penderita diabetes melitus, pasien dengan insufisiensi ginjal, atau demensia. Keluhan utama bisa berupa sesak napas mendadak, nyeri epigastrium, mual, kelemahan hebat, atau nyeri yang terlokalisir hanya di rahang atau lengan, tanpa adanya rasa tidak nyaman di dada yang signifikan.
Penggunaan istilah "atipikal" untuk mendeskripsikan nyeri dada sebaiknya dihindari; jika kecurigaan penyakit jantung rendah, gunakan istilah "non-kardiak". Pengenalan anginal equivalents ini krusial agar tidak melewatkan diagnosis ACS.
Faktor Risiko Kardiovaskular:
Faktor risiko tradisional seperti merokok, hipertensi, diabetes melitus, hiperlipidemia, jenis kelamin laki-laki, usia lanjut, inaktivitas fisik, obesitas, dan riwayat keluarga penyakit jantung koroner (PJK) dini (<55 tahun pada pria, <65 tahun pada wanita) meningkatkan kemungkinan PJK.
Namun, perlu dicatat bahwa keberadaan faktor risiko ini merupakan prediktor yang lemah untuk kejadian ACS akut pada pasien yang datang ke UGD. ACS seringkali dipicu oleh kejadian plak akut (ruptur/erosi) yang bisa terjadi bahkan pada pasien tanpa banyak faktor risiko tradisional.
Oleh karena itu, GP tidak boleh menyingkirkan kemungkinan ACS hanya karena pasien tidak memiliki profil risiko tinggi, terutama jika presentasi klinisnya sugestif. Fokus pada karakteristik gejala, EKG, dan biomarker jantung lebih penting dalam tatanan akut.
"Red Flags" Nyeri Dada Mengarah ke ACS:
Identifikasi cepat tanda bahaya ("Red Flags") sangat penting untuk triase.
Tabel 1: "Red Flags" Nyeri Dada Mengarah ke ACS
Fitur Klinis | Deskripsi Khas pada ACS |
Kualitas Nyeri | Rasa tertekan, berat, diremas, sesak (pressure, tightness, crushing, squeezing) |
Lokasi | Substernal |
Penjalaran | Lengan (terutama kiri atau kedua lengan), leher, rahang, punggung |
Durasi | Umumnya >10-20 menit, terutama saat istirahat atau tidak membaik dengan istirahat/nitrogliserin |
Pemicu | Dapat dipicu aktivitas fisik atau stres emosional, namun pada ACS sering terjadi saat istirahat |
Gejala Penyerta | Keringat dingin (diaforesis) , sesak napas (dispnea) , mual/muntah , pusing/sinkop |
Temuan PF | Distress, pucat, kulit dingin/lembab, takikardia, hipotensi, suara jantung S3/S4, ronkhi basah paru |
Temuan EKG | Elevasi ST baru (≥2 sadapan contiguous), depresi ST baru, inversi gelombang T baru, LBBB baru, gelombang Q patologis |
Lain-lain | Nyeri serupa dengan infark miokard sebelumnya , perubahan pola/intensitas dari angina stabil sebelumnya (crescendo angina) |
3. Algoritma Diagnosis ACS: Pendekatan Cepat dan Tepat
Mengingat potensi konsekuensi serius ACS, pendekatan diagnostik harus cepat, sistematis, dan memprioritaskan eksklusi ACS.
Anamnesis dan Pemeriksaan Fisik: Lakukan anamnesis terfokus pada karakteristik nyeri dada (kualitas, lokasi, penjalaran, durasi, pemicu, pereda), gejala penyerta, faktor risiko kardiovaskular, dan riwayat penyakit jantung sebelumnya. Pemeriksaan fisik bertujuan mencari tanda-tanda risiko tinggi (seperti diaforesis, hipotensi, takipnea, suara jantung tambahan S3/S4, ronkhi paru) atau tanda yang mengarahkan ke diagnosis banding lain (misalnya, murmur regurgitasi aorta pada diseksi, friction rub pada perikarditis, nyeri tekan dinding dada).
Elektrokardiogram (EKG) 12 Sadapan: Ini adalah pemeriksaan kunci dan harus dilakukan sesegera mungkin, idealnya dalam 10 menit setelah kontak medis pertama pada pasien dengan keluhan sugestif ACS. EKG dapat langsung mengidentifikasi STEMI (elevasi segmen ST baru yang signifikan di ≥2 sadapan yang bersebelahan), yang memerlukan reperfusi segera. Perhatikan juga adanya depresi segmen ST, inversi gelombang T yang dinamis, left bundle branch block (LBBB) baru, atau gelombang Q patologis yang dapat mengindikasikan NSTEMI atau UA. Penting diingat, EKG awal yang normal tidak menyingkirkan ACS; EKG serial (misalnya, setiap 15-30 menit pada jam pertama jika kecurigaan tinggi) diperlukan jika gejala menetap atau berulang.
Biomarker Jantung (Troponin): Troponin jantung (cTnI atau cTnT) adalah biomarker nekrosis miokard yang paling sensitif dan spesifik dan menjadi standar diagnosis infark miokard. Peningkatan kadar troponin di atas batas atas nilai rujukan persentil ke-99 (URL) menandakan adanya cedera miokard. Namun, peningkatan troponin tunggal tidak spesifik untuk ACS tipe 1 (akibat trombus koroner). Banyak kondisi lain seperti infark miokard tipe 2 (karena ketidakseimbangan suplai/kebutuhan oksigen, misal pada sepsis, anemia berat, takiaritmia), miokarditis, emboli paru, gagal jantung, gagal ginjal, atau bahkan olahraga berat dapat menyebabkan peningkatan troponin. Oleh karena itu, diagnosis infark miokard (khususnya NSTEMI) memerlukan adanya kenaikan dan/atau penurunan kadar troponin (kinetika) pada pengukuran serial, yang dikombinasikan dengan setidaknya satu bukti iskemia miokard lainnya (gejala klinis, perubahan EKG baru, atau temuan pencitraan).
High-Sensitivity Cardiac Troponin (hs-cTn): Penggunaan hs-cTn saat ini menjadi standar perawatan di banyak tempat. Keunggulan hs-cTn terletak pada kemampuannya mendeteksi kadar troponin yang jauh lebih rendah dan lebih awal setelah onset cedera miokard dibandingkan assay konvensional. Hal ini memungkinkan penerapan algoritma diagnostik yang lebih cepat untuk menyingkirkan (rule-out) atau mengkonfirmasi (rule-in) infark miokard akut (AMI), seperti algoritma 0/1 jam, 0/2 jam, atau 0/3 jam yang direkomendasikan oleh berbagai panduan. Algoritma ini menggunakan kombinasi nilai troponin awal (0 jam) dan perubahan absolut atau relatif pada pengukuran serial (1, 2, atau 3 jam kemudian) untuk mengklasifikasikan pasien ke dalam kelompok risiko rendah (aman untuk rule-out AMI), risiko tinggi (rule-in AMI), atau kelompok observasi (memerlukan evaluasi lebih lanjut). Nilai hs-cTn yang sangat rendah pada saat presentasi (misalnya, di bawah limit of detection [LoD] atau limit of quantification [LoQ] assay) pada pasien dengan onset gejala >3 jam dapat digunakan untuk menyingkirkan AMI dengan negative predictive value (NPV) yang sangat tinggi pada populasi berisiko rendah. Evolusi ke hs-cTn ini secara signifikan memperpendek waktu observasi yang diperlukan di UGD dibandingkan dengan protokol troponin konvensional yang membutuhkan 6-12 jam.
Skor Risiko dan Clinical Decision Pathways (CDPs): Berbagai skor risiko, seperti HEART (History, ECG, Age, Risk factors, Troponin), TIMI, GRACE, EDACS, atau MACS, telah dikembangkan untuk membantu stratifikasi risiko pasien dengan nyeri dada di UGD. Skor HEART, misalnya, mengintegrasikan lima komponen klinis dan diagnostik untuk memprediksi risiko kejadian jantung mayor (Major Adverse Cardiac Events - MACE) dalam 30 hari atau 6 minggu. Pasien dengan skor HEART rendah (misalnya, ≤3) secara konsisten menunjukkan risiko MACE yang sangat rendah (<2%) dan dapat dipertimbangkan untuk dipulangkan lebih awal dari UGD atau menjalani tes provokasi non-invasif rawat jalan. Panduan internasional merekomendasikan penggunaan CDP yang tervalidasi, yang seringkali mengintegrasikan skor risiko dengan hasil EKG dan pengukuran hs-cTn serial, untuk memandu keputusan disposisi pasien secara efisien dan aman.
4. Memahami Gastroesophageal Reflux Disease (GERD)
GERD adalah kondisi kronis yang terjadi ketika isi lambung (asam lambung, pepsin, kadang empedu) mengalir kembali (refluks) ke esofagus atau lebih proksimal (faring, laring, paru), menyebabkan gejala yang mengganggu (troublesome symptoms) dan/atau komplikasi seperti esofagitis.
Berdasarkan temuan endoskopi, GERD dibagi menjadi Non-Erosive Reflux Disease (NERD), di mana tidak ditemukan kerusakan mukosa esofagus meskipun ada gejala, dan Erosive Esophagitis (EE), di mana terdapat erosi atau ulkus pada mukosa esofagus. NERD merupakan fenotipe yang paling umum. GERD sangat prevalen secara global, dengan perkiraan 10-20% atau lebih di negara Barat dan sekitar 5% atau lebih di Asia, dan prevalensinya cenderung meningkat.
Patofisiologi GERD bersifat multifaktorial. Mekanisme utama meliputi disfungsi barier anti-refluks, terutama akibat relaksasi transien sfingter esofagus bawah (transient lower esophageal sphincter relaxations - TLESRs) yang terlalu sering atau tidak tepat, tekanan basal LES yang rendah, atau adanya hernia hiatus yang mengganggu anatomi persimpangan esofagogastrik.
Faktor lain yang berkontribusi adalah gangguan mekanisme klirens esofagus (pembersihan refluksat oleh peristalsis esofagus dan netralisasi oleh saliva) dan penurunan resistensi mukosa esofagus terhadap cedera. Peningkatan tekanan intraabdomen akibat obesitas atau kehamilan juga memperburuk refluks.
Selain cedera kimia langsung oleh asam, respons inflamasi yang dimediasi sitokin juga berperan dalam kerusakan mukosa. Fenomena acid pocket, yaitu lapisan asam pekat yang mengapung di atas makanan setelah makan, juga dianggap sebagai sumber penting refluks postprandial.
Presentasi Klinis GERD:
Gejala GERD dapat dibagi menjadi sindrom esofageal dan ekstraesofageal.
Gejala Esofageal Tipikal: Heartburn (rasa terbakar atau panas di dada, biasanya retrosternal) dan regurgitasi asam (rasa asam atau pahit di mulut akibat naiknya isi lambung) adalah gejala kardinal GERD. Heartburn seringkali muncul setelah makan (terutama makanan berlemak, pedas, atau asam), saat membungkuk, atau saat berbaring.
Gejala Esofageal Atipikal/Lain: Nyeri dada non-kardiak (NCCP) merupakan manifestasi umum GERD dan seringkali sulit dibedakan dari nyeri angina. Gejala lain meliputi disfagia (kesulitan menelan, merupakan alarm symptom yang memerlukan investigasi), odinofagia (nyeri saat menelan), water brash (hipersalivasi), sendawa berlebihan, atau mual.
Gejala Ekstraesofageal: Refluks hingga ke laringofaring atau saluran napas dapat menyebabkan batuk kronis, laringitis (suara serak, sensasi globus/mengganjal di tenggorokan, sering berdehem), gejala mirip asma (mengi, sesak), erosi gigi, sinusitis kronis, atau bahkan fibrosis paru idiopatik.
Faktor Pemicu: Gejala GERD dapat dipicu atau diperburuk oleh berbagai faktor, termasuk makanan tertentu (meskipun bukti untuk beberapa makanan seperti kopi, citrus, dan pedas masih inkonsisten, makanan berlemak dan makan malam sering dilaporkan sebagai pemicu), makan dalam porsi besar, makan terlalu dekat dengan waktu tidur (kurang dari 2-3 jam), posisi tubuh (berbaring datar, membungkuk), peningkatan berat badan atau obesitas, merokok, dan konsumsi obat-obatan tertentu (misalnya, nitrat, antagonis kalsium, antikolinergik, teofilin, bifosfonat, NSAID). Penting untuk menanyakan kepada pasien mengenai makanan atau situasi spesifik yang mereka rasakan memicu gejala, karena respons bersifat individual.
Faktor Peredah: Gejala GERD seringkali membaik dengan modifikasi gaya hidup seperti penurunan berat badan pada pasien obesitas, meninggikan kepala tempat tidur (sekitar 15-20 cm atau 8 inci), menghindari makan 2-3 jam sebelum tidur, dan menghindari makanan pemicu yang teridentifikasi. Tidur miring ke kiri juga dilaporkan lebih baik daripada miring ke kanan untuk mengurangi refluks nokturnal. Obat-obatan seperti antasida, H2-receptor antagonists (H2RA), dan proton pump inhibitors (PPI) juga efektif meredakan gejala.
Patut dicatat bahwa patofisiologi GERD tidak hanya melibatkan asam. Refluks non-asam (pH >4) atau weakly acidic (pH 4-7) juga dapat menyebabkan gejala, terutama pada pasien yang sudah menggunakan PPI. Volume refluksat, distensi esofagus, atau komponen non-asam seperti pepsin atau empedu mungkin berperan. Hal ini menjelaskan mengapa sebagian pasien tetap simtomatik meskipun produksi asam sudah ditekan secara efektif oleh PPI, dan mengapa pemantauan pH-impedansi diperlukan untuk mendeteksi jenis refluks ini pada kasus yang refrakter.
Gambar 2. Faktor dan gejala yang berkaitan dengn GERD
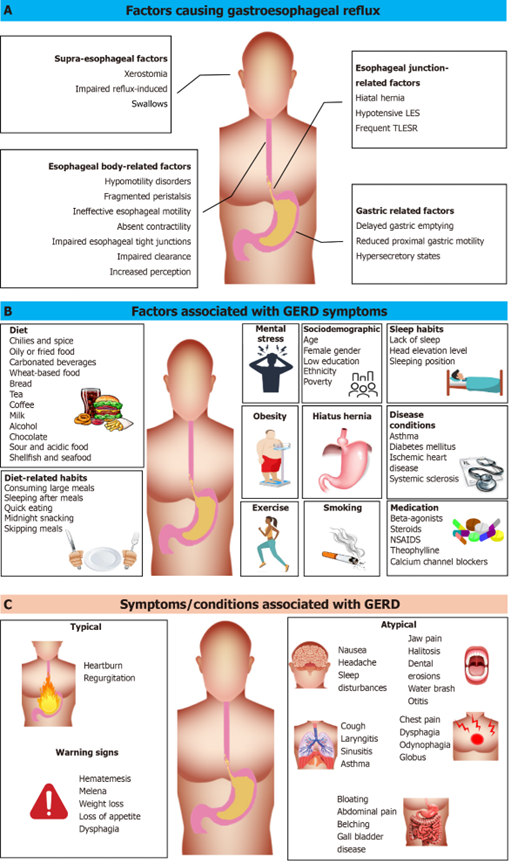
5. Algoritma Diagnosis GERD: Pendekatan Bertahap
Diagnosis GERD memerlukan pendekatan bertahap, dimulai dari evaluasi klinis hingga pemeriksaan penunjang jika diperlukan.
Anamnesis dan Penilaian Gejala: Diagnosis awal GERD seringkali bersifat presumtif berdasarkan adanya gejala tipikal yaitu heartburn dan regurgitasi asam. Penggunaan kuesioner tervalidasi (misalnya, GERDQ, RDQ) dapat membantu dalam menilai frekuensi dan keparahan gejala, namun akurasinya untuk diagnosis definitif terbatas jika dibandingkan dengan tes objektif. Langkah krusial pada tahap ini adalah menyingkirkan adanya alarm symptoms atau tanda bahaya, seperti disfagia (sulit menelan), odinofagia (nyeri menelan), penurunan berat badan yang tidak dapat dijelaskan, anemia defisiensi besi, atau perdarahan saluran cerna (hematemesis, melena). Kehadiran alarm symptoms merupakan indikasi untuk pemeriksaan endoskopi segera.
Uji Empiris PPI (PPI Trial): Pada pasien dengan gejala tipikal GERD (heartburn dan/atau regurgitasi) tanpa disertai alarm symptoms, uji empiris dengan PPI dosis standar (misalnya, omeprazole 20 mg, lansoprazole 30 mg, esomeprazole 40 mg) sekali sehari, diminum 30-60 menit sebelum makan pagi, selama 4-8 minggu, direkomendasikan sebagai langkah diagnostik sekaligus terapeutik awal. Respons klinis yang baik (perbaikan gejala signifikan) mendukung diagnosis GERD. Namun, uji PPI memiliki keterbatasan; sensitivitasnya berkisar 71-80% dan spesifisitasnya 44-74%. Artinya, sebagian pasien GERD mungkin tidak merespons PPI (false negative), dan sebagian pasien non-GERD bisa saja merasa lebih baik dengan PPI (false positive). Respons mungkin baru terlihat setelah 5-7 hari terapi.
Endoskopi (Esofagogastroduodenoskopi - EGD): EGD tidak direkomendasikan sebagai pemeriksaan rutin untuk diagnosis awal pada pasien dengan gejala GERD tipikal yang merespons baik terhadap PPI dan tanpa alarm symptoms. Indikasi utama EGD dalam konteks GERD meliputi: adanya alarm symptoms, skrining Barrett's esophagus pada pasien dengan faktor risiko multipel (misalnya, usia >50 tahun, pria, ras Kaukasia, obesitas sentral, riwayat GERD kronis >5-10 tahun, riwayat keluarga Barrett's atau adenokarsinoma esofagus), evaluasi pasien dengan gejala yang tidak merespons terapi PPI (setelah optimalisasi dosis dan kepatuhan), atau kecurigaan komplikasi GERD seperti esofagitis erosif derajat berat (Los Angeles [LA] grade C atau D) atau striktur peptik. Temuan EGD yang normal tidak menyingkirkan diagnosis GERD, karena mayoritas pasien GERD termasuk dalam kategori NERD. Untuk memaksimalkan kemungkinan menemukan bukti esofagitis pada pasien yang diagnosis GERD-nya belum terbukti (unproven GERD), EGD sebaiknya dilakukan setelah menghentikan terapi PPI selama minimal 2-4 minggu.
Pemantauan Refluks Ambulatori (pH-metri atau pH-Impedansi): Pemeriksaan ini dianggap sebagai baku emas (gold standard) untuk diagnosis objektif GERD, terutama pada pasien dengan EGD normal (suspek NERD), gejala atipikal, atau gejala yang refrakter terhadap terapi PPI. Pemeriksaan ini (biasanya selama 24 atau 48 jam menggunakan kateter transnasal atau kapsul nirkabel) mengukur secara kuantitatif paparan asam di esofagus distal (parameter utama: Acid Exposure Time, yaitu persentase waktu pH <4) dan dapat mengkorelasikan kejadian refluks dengan timbulnya gejala pasien (menggunakan indeks seperti Symptom Association Probability atau Symptom Index). Pemantauan refluks dilakukan tanpa terapi PPI (off PPI) jika tujuannya adalah untuk menegakkan diagnosis GERD pada pasien yang belum terbukti memiliki GERD secara objektif. Sebaliknya, pemeriksaan dilakukan dengan terapi PPI (on PPI) jika tujuannya adalah untuk mengevaluasi penyebab gejala yang menetap pada pasien yang sudah terbukti memiliki GERD (proven GERD, misalnya riwayat esofagitis berat, Barrett's, atau tes pH sebelumnya positif). Pemantauan pH-impedansi lebih unggul daripada pH-metri saja karena dapat mendeteksi semua jenis refluks (asam, non-asam, gas, cair, campuran) dan sangat berguna pada evaluasi on PPI.
Manometri Esofagus Resolusi Tinggi (High-Resolution Manometry - HRM): HRM bukan merupakan tes diagnostik untuk GERD. Peran utamanya adalah untuk menyingkirkan gangguan motorik esofagus mayor (seperti akalasia) yang gejalanya dapat menyerupai GERD, terutama sebelum mempertimbangkan tindakan bedah anti-refluks, atau untuk membantu penempatan probe pH/impedansi secara akurat di atas LES.
Pendekatan diagnostik GERD ini bersifat bertahap, menyeimbangkan antara pragmatisme klinis, biaya, invasivitas, dan kebutuhan akan diagnosis objektif. Uji PPI cocok untuk kasus tipikal risiko rendah setelah ACS disingkirkan. Endoskopi diindikasikan untuk alarm symptoms atau kegagalan terapi.
Pemantauan refluks menjadi kunci pada kasus yang kompleks, refrakter, atau sebelum keputusan intervensi invasif. Penting dipahami bahwa kegagalan respons terhadap PPI tidak otomatis berarti GERD refrakter; bisa jadi diagnosis awal keliru, kepatuhan pasien kurang, waktu minum obat tidak tepat, atau ada kondisi lain seperti hipersensitivitas esofagus atau functional heartburn. Pemantauan pH-impedansi on PPI sangat krusial untuk membedakan penyebab gejala refrakter ini.
6. Diagnosis Banding dan Strategi Klinis: Membedakan GERD vs ACS
Meskipun gejala dapat tumpang tindih, beberapa fitur klinis dapat membantu dalam Membedakan GERD vs ACS pada evaluasi awal.
Tabel 2: Perbandingan Karakteristik Klinis Nyeri Dada ACS vs GERD
Karakteristik | Deskripsi Khas ACS | Deskripsi Khas GERD |
Kualitas Nyeri | Tekanan, berat, diremas, sesak (pressure, crushing, tightness) | Rasa terbakar (burning, heartburn), perih |
Lokasi | Substernal, difus | Retrosternal, bisa menjalar ke epigastrium |
Penjalaran | Lengan (kiri > kanan, bisa keduanya), leher, rahang, punggung | Jarang menjalar ke lengan/rahang, bisa terasa hingga tenggorokan |
Durasi | Umumnya >10-20 menit, bisa persisten | Bervariasi, seringkali intermiten, bisa berlangsung menit hingga jam |
Pemicu | Aktivitas fisik, stres emosional (tapi sering saat istirahat pada ACS) | Makanan (berlemak, pedas, asam, dll.), makan besar, posisi (berbaring, membungkuk), setelah makan |
Peredah | Istirahat, nitrogliserin (respons bisa parsial/tidak ada pada ACS) | Antasida, H2RA/PPI, berdiri tegak, minum air |
Gejala Penyerta Tipikal | Keringat dingin (diaforesis), sesak napas (dispnea), mual/muntah, pusing, kelemahan | Regurgitasi asam/makanan, rasa asam/pahit di mulut, sendawa, kembung, water brash |
Tantangan Diagnosis:
Tantangan utama terletak pada presentasi atipikal kedua kondisi. GERD dapat menyebabkan nyeri dada substernal yang sangat mirip angina 10, sementara ACS bisa hadir tanpa nyeri dada klasik, melainkan dengan dispnea atau mual saja. Selain itu, kedua kondisi dapat dipicu oleh aktivitas fisik pada beberapa kasus, dan faktor risiko seperti obesitas dan merokok merupakan faktor risiko untuk keduanya, semakin mengaburkan batas diagnosis berdasarkan riwayat saja. Pasien juga bisa memiliki kedua kondisi secara bersamaan.
Algoritma Terintegrasi untuk GP:
Berikut adalah ringkasan pendekatan praktis untuk GP dalam menghadapi pasien dengan nyeri dada, dengan fokus pada Diagnosis dan Terapi: GERD vs ACS pada tahap awal:
Triase Awal & Identifikasi Risiko Tinggi:
Lakukan evaluasi cepat tanda vital dan cari "Red Flags" ACS (lihat Tabel 1).
Jika pasien tidak stabil (hipotensi, syok, distres napas berat) atau memiliki red flags yang kuat (misalnya, nyeri dada tipikal hebat disertai diaforesis), segera rujuk ke UGD untuk evaluasi dan tatalaksana ACS.
Evaluasi Pasien Stabil:
Lakukan anamnesis terstruktur mengenai karakteristik nyeri dada, gejala penyerta, faktor risiko CV, dan riwayat GERD.
Lakukan EKG 12 sadapan sesegera mungkin (<10 menit jika memungkinkan di fasilitas GP, atau segera saat tiba di UGD jika dirujuk).
Jika EKG menunjukkan STEMI atau perubahan iskemik jelas (depresi ST signifikan, inversi T dalam): Rujuk UGD segera untuk tatalaksana ACS.
Jika EKG non-diagnostik atau normal, namun kecurigaan klinis ACS sedang-tinggi (berdasarkan gejala, faktor risiko): Rujuk UGD untuk observasi, EKG serial, dan pemeriksaan troponin serial (idealnya hs-cTn dengan algoritma cepat). Pertimbangkan penggunaan skor risiko (misal, HEART) di UGD untuk membantu stratifikasi.
Jika EKG non-diagnostik/normal DAN kecurigaan klinis ACS rendah (misal, nyeri jelas non-kardiak seperti nyeri tekan dinding dada, atau gejala sangat tipikal GERD tanpa red flags ACS):
Pertimbangkan diagnosis banding non-ACS seperti GERD, gangguan muskuloskeletal, atau kecemasan.
Jika gejala sangat sugestif GERD (heartburn/regurgitasi dominan, dipicu makanan/posisi, membaik dengan antasida) dan tidak ada alarm symptoms (disfagia, dll.), dapat dipertimbangkan uji empiris PPI selama 4-8 minggu. Edukasi pasien untuk kembali jika gejala tidak membaik atau memburuk, atau jika muncul gejala baru yang mengkhawatirkan.
Jika penyebabnya jelas muskuloskeletal (nyeri terlokalisir, tajam, reproducibel dengan palpasi/gerakan), berikan tatalaksana simtomatik dan edukasi.
Manajemen Pasca Evaluasi Awal:
Pasien yang didiagnosis ACS memerlukan tatalaksana spesifik (antiplatelet, antikoagulan, reperfusi, dll.) di bawah pengawasan kardiolog.
Pasien dengan respons baik terhadap uji PPI dapat melanjutkan terapi GERD (seringkali dosis diturunkan atau on-demand).
Pasien dengan kecurigaan GERD yang tidak merespons PPI atau memiliki gejala atipikal/alarm symptoms perlu dirujuk ke gastroenterolog untuk evaluasi lebih lanjut (EGD, pemantauan refluks).
Pendekatan ini secara inheren mengadopsi strategi manajemen risiko "Rule-out ACS First". Mengingat konsekuensi fatal jika ACS terlewatkan dibandingkan dengan penundaan diagnosis GERD, prioritas utama adalah menyingkirkan kondisi yang mengancam jiwa. Uji PPI untuk GERD hanya boleh dimulai setelah kecurigaan ACS dinilai rendah atau setelah ACS disingkirkan melalui evaluasi yang memadai.
7. Kesimpulan: Diagnosis dan Terapi: GERD vs ACS - Poin Kunci untuk Praktik Sehari-hari
Nyeri dada merupakan keluhan umum di layanan primer yang memerlukan pendekatan diagnostik yang cermat dan sistematis. Tantangan utama bagi GP adalah Membedakan GERD vs ACS secara efisien dan aman. Algoritma yang efektif mengintegrasikan anamnesis terarah, pemeriksaan fisik, interpretasi EKG, dan jika diindikasikan, pemanfaatan biomarker jantung seperti hs-cTn serta skor risiko.
Poin kunci dalam Diagnosis dan Terapi: GERD vs ACS untuk praktik sehari-hari meliputi:
Prioritaskan ACS: Selalu pertimbangkan dan singkirkan ACS terlebih dahulu pada setiap pasien dengan nyeri dada atau gejala ekuivalen, terutama jika terdapat "Red Flags" (Tabel 1).
Kenali Presentasi: Waspadai presentasi tipikal dan atipikal dari kedua kondisi. Ingat bahwa ACS bisa tanpa nyeri dada klasik, dan GERD bisa menyebabkan nyeri dada mirip angina.
Manfaatkan Alat Diagnostik: Lakukan EKG sesegera mungkin. Pahami peran dan interpretasi troponin (terutama hs-cTn dan kinetikanya) serta skor risiko (seperti HEART) dalam stratifikasi pasien di fasilitas rujukan.
Diagnosis GERD Bertahap: Gunakan uji empiris PPI secara bijak pada pasien berisiko rendah dengan gejala tipikal GERD tanpa alarm symptoms, setelah ACS cukup disingkirkan. Rujuk untuk endoskopi atau pemantauan refluks jika ada indikasi spesifik.
Komunikasi dan Edukasi: Edukasi pasien mengenai gejala bahaya yang memerlukan pertolongan medis segera. Komunikasikan tingkat risiko dan rencana diagnostik secara jelas.
Rujukan Tepat Waktu: Pastikan pasien dirujuk ke tingkat perawatan yang sesuai (UGD untuk suspek ACS, spesialis gastroenterologi untuk GERD kompleks/refrakter) berdasarkan evaluasi awal.
Manajemen nyeri dada yang efektif di tingkat layanan primer tidak hanya bergantung pada akurasi diagnostik, tetapi juga pada kemampuan GP untuk melakukan triase yang aman, mengelola risiko, mengedukasi pasien, dan mengoordinasikan perawatan lanjutan dengan sistem rujukan yang efisien. Pendekatan yang berpusat pada keselamatan pasien dengan memprioritaskan eksklusi ACS adalah strategi fundamental dalam menghadapi dilema diagnostik ini.
Referensi
Contemporary Risk Stratification of Acute Coronary Syndrome, diakses April 19, 2025, https://www.uscjournal.com/articles/contemporary-risk-stratification-acute-coronary-syndrome?language_content_entity=en
Acute Chest Pain in Adults: Outpatient Evaluation - AAFP, diakses April 19, 2025, https://www.aafp.org/pubs/afp/issues/2020/1215/p721.html
Predictive Factors and Risk Assessment for Hospitalization in Chest Pain Patients Admitted to the Emergency Department - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11640250/
Chest pain in general practice or in the hospital emergency department: Is it the same? | Request PDF - ResearchGate, diakses April 19, 2025, https://www.researchgate.net/publication/11617892_Chest_pain_in_general_practice_or_in_the_hospital_emergency_department_Is_it_the_same
Clinical Care Delivery in Chest Pain Patients Without an Acute Coronary Syndrome—A Retrospective Cohort Study - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11857045/
Chest Pain Evaluation: Diagnostic Testing - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10774086/
Imaging Techniques for the Assessment of Suspected Acute Coronary Syndromes in the Emergency Department - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8323766/
The clinics of acute coronary syndrome - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4885904/
Non–ST-Segment Elevation Myocardial Infarction - StatPearls - NCBI Bookshelf, diakses April 19, 2025, https://www.ncbi.nlm.nih.gov/books/NBK513228/
Non-cardiac Chest Pain: A Review for the Consultation-Liaison ..., diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5526698/
Gastroesophageal Reflux Disease (GERD) - PubMed, diakses April 19, 2025, https://pubmed.ncbi.nlm.nih.gov/32119349/
Gastroesophageal Reflux Disease: A General Overview - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10324770/
Presentation and Epidemiology of Gastroesophageal Reflux ..., diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5797499/
Gastroesophageal Reflux Disease (GERD) - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6140167/
Gastroesophageal Reflux Disease(Archived) - PubMed, diakses April 19, 2025, https://pubmed.ncbi.nlm.nih.gov/28722967/
Gastroesophageal Reflux Disease (GERD) - StatPearls - NCBI Bookshelf, diakses April 19, 2025, https://www.ncbi.nlm.nih.gov/books/NBK554462/
ACG Clinical Guideline: Guidelines for the Diagnosis and ..., diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8754510/
Refractory Gastroesophageal Reflux Disease: Diagnosis and Management - Journal of Neurogastroenterology and Motility, diakses April 19, 2025, https://www.jnmjournal.org/view.html?uid=1890&vmd=Full
Gastroesophageal Reflux Disease (GERD): Highlighting Diagnosis, Treatment, and Lifestyle Changes - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9517688/
Comparing Gastroesophageal Reflux Disease (GERD) and Non-GERD Patients Based on Knowledge Level of Acute Myocardial Infarction Symptoms, Risk Factors and Immediate Action Taken in Eastern Province, Saudi Arabia - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10038176/
Heartburn's Hidden Impact: A Narrative Review Exploring Gastroesophageal Reflux Disease (GERD) as a Cardiovascular Disease Risk Factor - MDPI, diakses April 19, 2025, https://www.mdpi.com/2077-0383/12/23/7400
Unveiling the intricacies: Insight into gastroesophageal reflux disease, diakses April 19, 2025, https://www.wjgnet.com/1007-9327/full/v31/i1/98479.htm
Comparison of Non Cardiac Chest Pain (NCCP) and Acute ..., diakses April 19, 2025, https://www.researchgate.net/publication/26880423_Comparison_of_Non_Cardiac_Chest_Pain_NCCP_and_Acute_Coronary_Syndrome_ACS_patients_presenting_to_a_tertiary_care_center
Focused Chest Pain Assessment for Early Detection of Acute Coronary Syndrome: Development of a Cardiovascular Digital Health Intervention - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10120604/
Acute Coronary Syndrome - StatPearls - NCBI Bookshelf, diakses April 19, 2025, https://www.ncbi.nlm.nih.gov/books/NBK459157/
Association between gastroesophageal reflux disease and coronary atherosclerosis - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9122211/
Acute Coronary Syndromes: Diagnosis and Management, Part I - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2755812/
Symptomology, Outcomes and Risk Factors of Acute Coronary Syndrome Presentations without Cardiac Chest Pain: A Scoping Review - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11287626/
Acute coronary syndrome (unstable angina and non-ST elevation MI) - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2907796/
Acute Coronary Syndrome - PubMed, diakses April 19, 2025, https://pubmed.ncbi.nlm.nih.gov/29083796/
Diagnosis and Treatment of Acute Coronary Syndromes: A Review - PubMed, diakses April 19, 2025, https://pubmed.ncbi.nlm.nih.gov/35166796/
Approach to acute chest pain and acute coronary syndrome in adults - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10942134/
New Concepts on the Pathophysiology of Acute Coronary Syndrome - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11273028/
Pathophysiology of Acute Coronary Syndromes—Diagnostic and Treatment Considerations, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10381786/
Acute coronary syndromes - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8970581/
2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR Guideline for the ..., diakses April 19, 2025, https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
Pleuritic Chest Pain: Sorting Through the Differential Diagnosis - AAFP, diakses April 19, 2025, https://www.aafp.org/pubs/afp/issues/2017/0901/p306.html
Sweating: A Specific Predictor of ST‐Segment Elevation Myocardial Infarction Among the Symptoms of Acute Coronary Syndrome, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6490850/
Prehospital Misdiagnosed Acute Coronary Syndrome—Incidence, Discriminating Features, and Differential Diagnoses - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11263978/
2022 ACC Expert Consensus Decision Pathway on the Evaluation and Disposition of Acute Chest Pain in the Emergency Department - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10691881/
State-of-the-Art Evaluation of Emergency Department Patients Presenting With Potential Acute Coronary Syndromes | Circulation - American Heart Association Journals, diakses April 19, 2025, https://www.ahajournals.org/doi/10.1161/circulationaha.116.021886
Cardiac biomarkers of acute coronary syndrome: from history to high-sensitivity cardiac troponin - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5329082/
Troponin assay use in the emergency department for management of patients with potential acute coronary syndrome: current use and future directions - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5051615/
High-Sensitivity Cardiac Troponin and the 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR Guidelines for the Evaluation and Diagnosis of Acute Chest Pain | Circulation, diakses April 19, 2025, https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.122.059678
Cardiac Troponin Thresholds and Kinetics to Differentiate Myocardial Injury and Myocardial Infarction - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8360674/
Red Flags in Acute Myocarditis - Cardiac Failure Review, diakses April 19, 2025, https://www.cfrjournal.com/articles/red-flags-acute-myocarditis?language_content_entity=en
A Case Report and Literature Review of Cardiac Amyloidosis: The Great Pretender Masquerading As Acute Coronary Syndrome - Cureus, diakses April 19, 2025, https://www.cureus.com/articles/325056-a-case-report-and-literature-review-of-cardiac-amyloidosis-the-great-pretender-masquerading-as-acute-coronary-syndrome.pdf
Diagnostic algorithms for acute coronary syndrome—is one better than another? - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4885886/
Contemporary Risk Stratification of Acute Coronary Syndrome - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11588174/
Gastroesophageal Reflux Disease - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6509354/
Gastroesophageal Reflux Disease: Pathophysiology and New Treatment Trends - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10824640/
Current Trends in the Management of Gastroesophageal Reflux Disease - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5753679/
Modern diagnosis of GERD: the Lyon Consensus - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6031267/
Diagnosis and treatment of gastroesophageal reflux disease - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4133436/
Heartburn or angina? Differentiating gastrointestinal disease in primary care patients presenting with chest pain: a cross sectional diagnostic study - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2799444/
Highlights From the New ACG Guidelines for the Diagnosis and Management of GERD - PMC - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3736794/
The Medical Management of Gastroesophageal Reflux Disease: A Narrative Review - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8481709/
Current management of gastro-oesophageal reflux disease—treatment costs, safety profile, and effectiveness: a narrative review - PubMed Central, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10112961/
Ambulatory reflux monitoring in GERD – Which test should be performed and should therapy be stopped? - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3626104/
Diagnosis and Management of Refractory Gastroesophageal Reflux Disease - PMC, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8475250/
Diagnosis and treatment of patients with gastroesophageal reflux disease – a systematic review of cost-effectiveness and economic burden, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11539747/
Evaluation and management of gastroesophageal reflux disease: A brief look at the updated guidelines, diakses April 19, 2025, https://www.ccjm.org/content/89/12/700
GERD-Related Health Care Utilization, Therapy, and Reasons for Transfer of GERD Patients Between Primary Care Providers and Gastroenterologists in a US Managed Care Setting, diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2804792/
Diagnostic indicators of non-cardiovascular chest pain: a systematic ..., diakses April 19, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4226211/
Updates to the modern diagnosis of GERD: Lyon consensus 2.0 - Gut, diakses April 19, 2025, https://gut.bmj.com/content/73/2/361
Approaches to Pediatric Chest Pain: A Narrative Review - MDPI, diakses April 19, 2025, https://www.mdpi.com/2077-0383/13/22/6659



