Algoritma Diagnosis Lesi Bulosa: Membedakan Impetigo Bulosa vs Penyakit Bulosa Autoimun untuk Dokter Umum
16 May 2026 • Kulit
Deskripsi

1. Pendahuluan: Tantangan Diagnosis Lesi Bulosa di Praktik Dokter Umum
Lesi kulit berupa lepuh berisi cairan (bula) merupakan temuan yang dapat dijumpai dalam praktik dokter umum sehari-hari. Tantangan diagnostik muncul karena presentasi klinis yang terkadang tumpang tindih antara kondisi infeksi superfisial yang umum, seperti Impetigo Bulosa (IB), dengan Penyakit Bulosa Autoimun (PBA) yang lebih jarang namun berpotensi serius, seperti Pemphigoid Bulosa (PB) dan Pemphigus Vulgaris (PV). Impetigo Bulosa merupakan infeksi bakteri yang sering terjadi pada anak-anak , sementara PB dan PV adalah penyakit autoimun kronis yang lebih sering ditemukan pada usia dewasa atau lanjut usia, dan dapat menyebabkan morbiditas signifikan jika tidak didiagnosis dan ditangani dengan tepat.
Perbedaan mendasar terletak pada patogenesis dan terapinya. IB disebabkan oleh toksin bakteri dan memerlukan antibiotik , sedangkan PBA disebabkan oleh serangan autoantibodi terhadap komponen struktural kulit dan memerlukan terapi imunosupresif, seringkali kortikosteroid sistemik sebagai lini pertama. Kesalahan diagnosis dapat berakibat fatal; memberikan antibiotik pada PBA tidak akan efektif, sementara memberikan imunosupresan pada IB dapat memperparah infeksi. Oleh karena itu, kemampuan untuk membedakan kondisi-kondisi ini secara akurat sangat krusial bagi dokter umum.
Artikel ini bertujuan menyajikan algoritma diagnosis praktis berdasarkan bukti ilmiah terindeks PubMed untuk membantu dokter umum membedakan IB dari PB dan PV dalam praktik klinis. Perlu diingat, meskipun IB lebih sering terjadi pada anak-anak dan PB pada lansia, pengecualian dapat terjadi , sehingga diagnosis tidak boleh hanya berdasarkan usia. Selain itu, sifat IB yang sangat menular menuntut diagnosis cepat untuk tindakan pencegahan penyebaran, aspek yang tidak relevan pada PBA.
Gambar 1. Impetigo
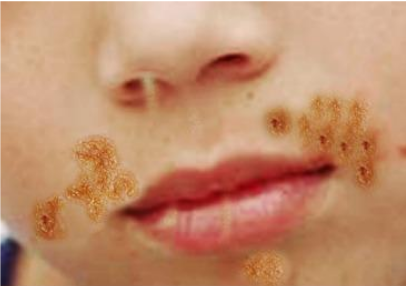
2. Mengenal Impetigo Bulosa (IB): Gambaran Klinis Khas
Impetigo Bulosa (IB) adalah infeksi kulit superfisial yang disebabkan secara eksklusif oleh strain bakteri Staphylococcus aureus (seringkali dari phage group II, tipe 71) yang memproduksi toksin eksfoliatif spesifik, yaitu Exfoliative Toxin A (ETA) atau Exfoliative Toxin B (ETB). Toksin ini bekerja dengan cara memecah protein desmoglein-1 (Dsg1), suatu komponen penting desmosom yang berfungsi menjaga perlekatan antar sel keratinosit di lapisan superfisial epidermis (stratum granulosum). Pemecahan Dsg1 ini menyebabkan hilangnya adhesi antar sel (akantolisis) dan terbentuknya lepuh tepat di bawah stratum korneum atau di dalam stratum granulosum. Patofisiologi ini menjelaskan mengapa bula pada IB bersifat superfisial dan flasid (kendur).
Gambaran klinis IB yang khas meliputi:
Usia: Paling sering menyerang bayi dan anak usia muda (terutama 2-5 tahun), jarang pada orang dewasa. Pada orang dewasa dengan IB, pertimbangkan pemeriksaan HIV.
Lesi Awal: Dimulai sebagai vesikel kecil.
Bula: Berkembang cepat menjadi bula yang kendur (flasid), berukuran bervariasi hingga 1-2 cm atau lebih. Isi bula awalnya jernih atau kekuningan, kemudian bisa menjadi purulen. Dinding bula tipis dan mudah pecah.
Setelah Pecah: Meninggalkan dasar erosi yang lembab, kemerahan, dan mengkilat. Seringkali tampak sisa atap bula yang tipis seperti pernis (varnish-like crust) atau skuama halus di tepi lesi (collarette of scale). Penting dicatat, krusta tebal berwarna kuning madu (honey-colored crust) yang khas pada impetigo non-bulosa biasanya tidak ditemukan pada IB. Absennya krusta kuning madu ini membantu membedakan IB dari bentuk non-bulosa, yang lebih sering dikaitkan dengan Streptococcus pyogenes dan risiko komplikasi glomerulonefritis pasca-streptokokus (PSGN).
Tanda Nikolsky: Umumnya negatif. Meskipun bula superfisial IB sangat rapuh dan mudah pecah , pelepasan epidermis luas dengan tekanan lembut (tanda Nikolsky klasik seperti pada PV) tidak khas karena level pemisahan kulit sangat superfisial (subkorneal).
Lokasi: Predileksi pada area intertriginosa (lipatan seperti ketiak, selangkangan, leher, area popok), dan badan. Dapat juga mengenai wajah, ekstremitas, bahkan telapak tangan dan kaki. Keterlibatan mukosa mulut mungkin terjadi namun jarang. Lesi mudah menyebar melalui autoinokulasi, membentuk lesi satelit.
Gejala: Dapat disertai rasa gatal atau nyeri ringan. Gejala sistemik seperti demam biasanya tidak ada atau ringan, kecuali jika infeksi sangat luas. Limfadenopati regional ringan dapat terjadi.
Penyembuhan: Umumnya sembuh dalam 2-3 minggu tanpa meninggalkan jaringan parut, meskipun perubahan pigmentasi pasca-inflamasi mungkin terjadi.

Penularan: Sangat menular melalui kontak langsung atau benda terkontaminasi (fomites).
3. Sekilas tentang Penyakit Bulosa Autoimun (PBA): Pemphigoid Bulosa dan Pemphigus Vulgaris
Penyakit Bulosa Autoimun (PBA) adalah kelompok penyakit di mana sistem imun tubuh secara keliru menyerang protein struktural yang penting untuk menjaga keutuhan kulit dan mukosa. Serangan autoantibodi ini menyebabkan hilangnya perlekatan antar sel kulit atau antara lapisan kulit, yang mengakibatkan terbentuknya lepuh. Berdasarkan lokasi target antigen dan level pemisahan kulit, PBA dibagi menjadi kelompok pemphigus (level pemisahan intraepidermal) dan pemphigoid (level pemisahan subepidermal). Dua jenis PBA yang paling relevan sebagai diagnosis banding IB dalam praktik umum adalah Pemphigoid Bulosa (PB) dan Pemphigus Vulgaris (PV).
Pemphigoid Bulosa (PB):
Epidemiologi: Merupakan PBA yang paling sering ditemukan di negara Barat, dengan insiden yang cenderung meningkat. Penyakit ini khas menyerang usia lanjut, umumnya di atas usia 60-70 tahun.
Patofisiologi: Disebabkan oleh autoantibodi (IgG, terkadang IgE) yang menargetkan protein hemidesmosom, yaitu BP180 (juga dikenal sebagai kolagen tipe XVII) dan/atau BP230. Hemidesmosom adalah struktur yang melekatkan lapisan epidermis ke dermis di dermal-epidermal junction (DEJ) atau basement membrane zone (BMZ). Ikatan antibodi ini memicu kaskade inflamasi yang melibatkan komplemen dan sel-sel radang (terutama eosinofil), menyebabkan kerusakan pada DEJ dan terbentuknya lepuh subepidermal. Lokasi target antigen yang dalam (DEJ) ini mendasari karakteristik bula yang tegang pada PB.
Gambaran Klinis: Gejala utama adalah rasa gatal (pruritus) yang hebat dan generalisata. Lesi kulit berupa bula tegang, berisi cairan jernih (kadang hemoragik), berukuran 1-4 cm, yang dapat timbul pada kulit normal, kemerahan (eritematosa), atau biduran (urtikaria). Bula ini relatif kuat dan dapat bertahan beberapa hari sebelum pecah. Lokasi predileksi adalah area fleksura (lipatan ketiak, paha dalam, selangkangan), perut bawah, dan ekstremitas. Tanda Nikolsky (pelepasan kulit saat digeser) negatif. Keterlibatan mukosa (mulut, esofagus, genital) jarang terjadi, dilaporkan pada 10-30% kasus. Terdapat varian non-bulosa di mana pasien hanya mengeluhkan gatal hebat disertai lesi urtikaria, eksematosa, atau papular, yang menyulitkan diagnosis awal.
Gambar 2. Bula tegang di atas dasar yang eritema pada pasien dengan pemfigoid bulosa
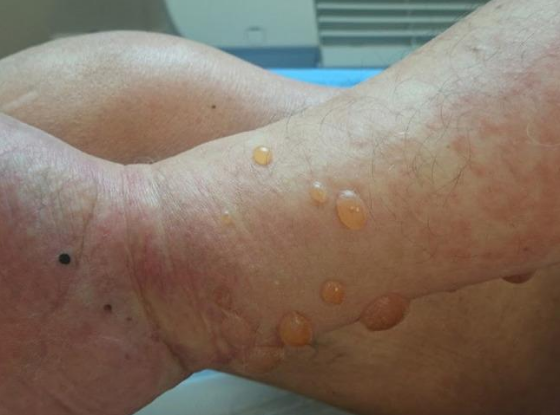
Pemphigus Vulgaris (PV):
Epidemiologi: Lebih jarang daripada PB. Usia onset tipikal adalah dewasa paruh baya (40-60 tahun). Terdapat predileksi pada etnis tertentu (misalnya Yahudi Ashkenazi, Mediterania) yang berkaitan dengan tipe HLA spesifik (HLA-DRB10402, DQB10503).
Patofisiologi: Disebabkan oleh autoantibodi IgG yang menargetkan protein desmosom, yaitu desmoglein 3 (Dsg3) dan/atau desmoglein 1 (Dsg1). Desmosom berfungsi sebagai "lem" antar sel keratinosit di dalam epidermis. Hilangnya fungsi desmosom akibat serangan autoantibodi menyebabkan sel-sel keratinosit saling lepas (akantolisis) dan terbentuknya celah atau lepuh di dalam lapisan epidermis (intraepidermal), tepatnya di atas lapisan basal (suprabasal). Profil autoantibodi menentukan fenotipe klinis: anti-Dsg3 saja menyebabkan PV tipe mukosa dominan, sedangkan anti-Dsg3 dan anti-Dsg1 menyebabkan PV tipe mukokutan. Level pemisahan yang lebih superfisial ini menyebabkan bula pada PV bersifat flasid dan mudah pecah.
Gambaran Klinis: Penyakit ini seringkali (sekitar 80% kasus) dimulai dengan lesi di mukosa mulut berupa erosi yang nyeri dan sulit sembuh. Lesi mulut ini dapat mengganggu asupan nutrisi. Lesi kulit biasanya muncul beberapa waktu setelah lesi mukosa, berupa bula flasid (kendur, lemas) yang sangat rapuh, mudah pecah, dan meninggalkan erosi luas yang nyeri dan berkrusta. Tanda Nikolsky positif (kulit sekitar lesi akan ikut melepuh atau bula meluas jika digeser dengan tekanan lembut). Lokasi kulit yang sering terkena adalah kulit kepala, wajah, dada, punggung, lipatan selangkangan, dan ketiak; telapak tangan dan kaki biasanya tidak terkena. Mukosa lain seperti konjungtiva, hidung, faring, laring, esofagus, dan genital juga dapat terlibat. Gejala utama adalah rasa nyeri, terutama akibat erosi yang luas. Sebelum era kortikosteroid, PV merupakan penyakit yang fatal akibat komplikasi infeksi sekunder dan gangguan keseimbangan cairan/elektrolit.
Perbedaan gejala dominan merupakan petunjuk klinis awal yang penting: gatal hebat lebih mengarah ke PB , sedangkan nyeri hebat (terutama dari erosi mukosa) lebih mengarah ke PV. IB bisa terasa gatal atau nyeri ringan.
4. Algoritma Diagnosis: Membedakan Impetigo Bulosa vs PBA
Pendekatan diagnosis lesi bulosa di tingkat layanan primer memerlukan evaluasi klinis yang cermat diikuti dengan pertimbangan pemeriksaan penunjang yang tepat, serta kesadaran kapan harus merujuk pasien ke spesialis.
Langkah 1: Anamnesis & Pemeriksaan Fisik
Anamnesis Kunci: Tanyakan usia pasien (anak, dewasa, lansia?), awitan (akut dan cepat menyebar atau perlahan dan kronis?), lokasi lesi awal (lipatan kulit, badan, atau mukosa mulut?), gejala dominan (gatal hebat atau nyeri hebat?), adanya gejala prodromal (demam, malaise?), riwayat penyakit serupa, dan penggunaan obat-obatan baru (beberapa obat dapat memicu PB).
Pemeriksaan Fisik Fokus:
Karakteristik Bula: Perhatikan apakah bula tegang (khas PB) atau flasid/kendur (khas IB dan PV). Ukuran bula juga bisa membantu (IB dan PB bisa besar, PV seringkali lebih kecil dan cepat pecah).
Dasar Lesi: Amati kulit di bawah atau sekitar bula, apakah normal, eritematosa, atau terdapat plak urtikaria (khas PB).
Tanda Nikolsky: Lakukan dengan hati-hati. Positif (kulit mudah lepas/bula meluas) sangat sugestif PV. Negatif ditemukan pada PB dan IB.
Distribusi Lesi: Catat pola penyebaran lesi (intertriginosa pada IB; fleksura pada PB; acak atau seboroik pada PV).
Keterlibatan Mukosa: Pemeriksaan rongga mulut wajib dilakukan. Erosi oral yang luas dan nyeri sebagai manifestasi awal sangat mendukung PV. Mukosa jarang terlibat pada IB dan PB.
Krusta: Perhatikan jenis krusta. Krusta tipis seperti pernis atau sisa atap bula (collarette) terlihat pada IB , sementara krusta tebal kekuningan (honey-colored) lebih khas untuk impetigo non-bulosa. Erosi luas dengan krusta hemoragik bisa ditemukan pada PV.
Kesan Klinis Awal: Berdasarkan kombinasi temuan ini, buatlah diagnosis kerja paling mungkin. Anak dengan bula flasid di area popok kemungkinan besar IB. Lansia dengan bula tegang dan gatal hebat kemungkinan besar PB. Dewasa paruh baya dengan erosi mulut nyeri dan bula flasid di kulit kemungkinan besar PV.
Langkah 2: Pemeriksaan Penunjang Awal (Jika Curiga IB)
Jika gambaran klinis sangat khas IB (usia anak, bula flasid superfisial, lokasi intertriginosa, Nikolsky negatif), konfirmasi dapat dilakukan dengan:
Pewarnaan Gram: Dari cairan bula atau dasar erosi, dapat menunjukkan kokus Gram positif bergerombol (morfologi Staphylococcus).
Kultur Bakteri: Swab dari dasar bula atau cairan bula. Ini adalah pemeriksaan konfirmasi utama untuk IB, mengidentifikasi S. aureus dan memungkinkan uji sensitivitas antibiotik, terutama penting jika dicurigai MRSA atau pada kasus wabah/rekuren.
Langkah 3: Pemeriksaan Lanjutan Jika Curiga PBA (Memerlukan Rujukan)
Jika gambaran klinis mengarah pada PBA (usia dewasa/lansia, bula tegang, gatal hebat, keterlibatan mukosa awal, Nikolsky positif, presentasi atipikal, atau kasus yang diduga IB namun tidak respons terhadap antibiotik), pasien harus dirujuk ke dokter spesialis kulit. Pemeriksaan lanjutan yang biasanya dilakukan meliputi:
Biopsi Kulit (Diperlukan 2 spesimen):
Untuk Histopatologi (Pewarnaan H&E): Ambil biopsi dari tepi bula yang baru terbentuk (<24 jam). Pemeriksaan ini akan menunjukkan level pemisahan bula (subkorneal/intraepidermal superfisial pada IB; subepidermal pada PB; intraepidermal suprabasal pada PV) dan jenis infiltrat radang (dominan neutrofil pada IB; dominan eosinofil pada PB; sel akantolitik pada PV).
Untuk Imunofluoresensi Direk (Direct Immunofluorescence - DIF): Ambil biopsi dari kulit perilesi (kulit normal sekitar 1-2 cm dari lesi aktif). DIF adalah pemeriksaan baku emas (gold standard) untuk diagnosis PBA. Pemeriksaan ini mendeteksi deposit autoantibodi (IgG, C3) atau komplemen pada jaringan kulit.
IB: Hasil DIF negatif untuk autoantibodi.
PB: Tampak deposit linear IgG dan/atau C3 di sepanjang DEJ/BMZ. Pola n-serrated biasanya terlihat.
PV: Tampak deposit IgG dan/atau C3 interseluler (di antara sel keratinosit) di epidermis, memberikan gambaran seperti jala (net-like) atau kawat ayam (chicken-wire).
Pentingnya biopsi perilesi untuk DIF tidak bisa dilebih-tekankan. Mengambil biopsi dari bula aktif dapat memberikan hasil negatif palsu atau sulit diinterpretasi karena kerusakan jaringan dan inflamasi. DIF pada kulit normal di dekat lesi memungkinkan deteksi deposit antibodi yang utuh.
Langkah 4: Pemeriksaan Serologi (Jika Curiga PBA) (Domain Spesialis)
Pemeriksaan ini mendeteksi autoantibodi yang bersirkulasi dalam serum pasien. Berguna untuk konfirmasi, menentukan subtipe PBA, dan terkadang memantau aktivitas penyakit.
Imunofluoresensi Indirek (Indirect Immunofluorescence - IIF): Serum pasien diteteskan pada substrat tertentu (misalnya esofagus monyet untuk melihat pola interseluler PV, atau kulit manusia yang di-split dengan garam NaCl untuk membedakan PB [ikatan di atap] dari Epidermolisis Bulosa Akuisita [ikatan di dasar]).
ELISA (Enzyme-Linked Immunosorbent Assay): Tes yang sangat spesifik untuk mengidentifikasi target antigen autoantibodi secara pasti. Mendeteksi IgG anti-BP180 dan/atau anti-BP230 pada PB; mendeteksi IgG anti-Dsg1 dan/atau anti-Dsg3 pada PV. Titer ELISA seringkali berkorelasi dengan aktivitas penyakit.
Algoritma diagnostik ini bergerak dari evaluasi klinis yang dapat dilakukan dokter umum, menuju pemeriksaan penunjang dasar (kultur untuk IB), hingga pemeriksaan imunologis canggih (biopsi DIF, serologi) yang memerlukan rujukan ke spesialis untuk kasus dugaan PBA.
Tabel 1. Perbandingan Klinis dan Diagnostik: Impetigo Bulosa (IB), Pemphigoid Bulosa (PB), Pemphigus Vulgaris (PV)
Fitur | Impetigo Bulosa (IB) | Pemphigoid Bulosa (PB) | Pemphigus Vulgaris (PV) |
Usia Tipikal | Anak <5 thn | Lansia >60 thn | Dewasa 40-60 thn |
Lesi Primer | Bula Flasid, superfisial | Bula Tegang | Bula Flasid, mudah pecah |
Dasar Lesi | Eritematosa, lembab | Normal / Eritematosa / Urtikaria | Normal / Eritematosa |
Tanda Nikolsky | Negatif | Negatif | Positif |
Lokasi Umum | Intertriginosa, badan | Fleksura, badan, ekstremitas | Mukosa oral (awal), kulit kepala, badan, lipatan |
Keterlibatan Mukosa | Jarang | Jarang (10-30%) | Sering (>80%, seringkali awal) |
Gejala Dominan | Gatal/Nyeri Ringan | Gatal Hebat | Nyeri (dari erosi) |
Histopatologi (Split) | Subkorneal/Intraepidermal superfisial | Subepidermal | Intraepidermal (suprabasal) |
DIF (Imunofluoresensi) | Negatif | Linear IgG/C3 di BMZ (n-serrated) | Interseluler IgG/C3 di epidermis |
Serologi (ELISA) | Negatif | Anti-BP180/BP230 (+) | Anti-Dsg1/Dsg3 (+) |
Tabel ini merangkum perbedaan kunci yang dapat membantu dokter umum dalam melakukan diagnosis banding awal dan menentukan langkah selanjutnya.
5. Implikasi Terapi dan Kata Kunci SEO: Diagnosis dan Terapi Impetigo Bulosa
Penegakan diagnosis yang akurat memiliki implikasi terapeutik yang fundamental. Impetigo Bulosa, sebagai infeksi bakteri, diterapi dengan antibiotik, sementara Penyakit Bulosa Autoimun (PBA) memerlukan pendekatan imunosupresif. Bagian ini akan fokus pada Diagnosis dan Terapi Impetigo Bulosa untuk mengintegrasikan kata kunci SEO yang relevan.
Setelah diagnosis IB ditegakkan (berdasarkan klinis dan/atau kultur), terapi antibiotik menjadi pilihan utama. Tujuan terapi adalah mempercepat penyembuhan, mengurangi penularan, dan mencegah komplikasi. Mengingat IB disebabkan oleh S. aureus, pemilihan antibiotik harus menargetkan bakteri ini, dengan mempertimbangkan pola resistensi lokal, terutama terhadap Methicillin-Resistant Staphylococcus aureus (MRSA).
Terapi Sistemik vs Topikal: Berbeda dengan impetigo non-bulosa terbatas yang dapat diterapi dengan antibiotik topikal, semua kasus Impetigo Bulosa direkomendasikan untuk mendapatkan terapi antibiotik sistemik (oral). Hal ini didasarkan pada sifat penyakit yang dimediasi toksin, yang mungkin menandakan penyebaran bakteri yang lebih luas atau risiko keterlibatan yang lebih dalam. Antibiotik topikal seperti Mupirocin 2% (dioleskan 3 kali sehari selama 5-7 hari) atau Retapamulin 1% (dioleskan 2 kali sehari selama 5 hari) sangat efektif untuk S. aureus dan merupakan pilihan utama untuk impetigo non-bulosa terbatas. Fusidic acid (tidak tersedia di semua negara) juga efektif.
Pilihan Antibiotik Sistemik dan Dosis Obat Impetigo Bulosa:
Lini Pertama (untuk MSSA): Antibiotik beta-laktamase resisten seperti golongan penisilin antistafilokokus atau sefalosporin generasi pertama sering menjadi pilihan.
Cephalexin: Dewasa: 250-500 mg 4 kali sehari (atau 500 mg 2 kali sehari). Anak: 25-50 mg/kgBB/hari dibagi dalam 3-4 dosis. Durasi: 7 hari.
Dicloxacillin: Dewasa: 250-500 mg 4 kali sehari. Anak: 12.5-25 mg/kgBB/hari dibagi dalam 4 dosis. Durasi: 7 hari.
Alternatif:
Amoxicillin/clavulanate: Dewasa: 875/125 mg 2 kali sehari. Anak: Dosis disesuaikan berat badan (misal, 25-45 mg/kgBB/hari komponen amoksisilin dibagi 2-3 dosis). Durasi: 7-10 hari.
Jika dicurigai/terkonfirmasi MRSA:
Clindamycin: Dewasa: 300-450 mg 3-4 kali sehari. Anak: 10-20 mg/kgBB/hari dibagi 3-4 dosis.
Doxycycline (tidak untuk anak <8 tahun): Dewasa: 100 mg 2 kali sehari. Anak >8 tahun: 2-4 mg/kgBB/hari dibagi 2 dosis.
Trimethoprim/Sulfamethoxazole (TMP/SMX): Dewasa: 1-2 tablet double strength 2 kali sehari. Anak: 8-12 mg/kgBB/hari komponen TMP dibagi 2 dosis. Perlu diingat, TMP/SMX mungkin kurang efektif untuk S. pyogenes jika ada koinfeksi.
Durasi Terapi: Umumnya 7 hari untuk antibiotik oral. Dapat diperpanjang jika respons klinis lambat.
Perlu dicatat bahwa Penisilin oral tidak efektif karena resistensi S. aureus , dan penggunaan Eritromisin/makrolida lain terbatas karena meningkatnya resistensi. Agen topikal baru seperti Ozenoxacin menunjukkan potensi resistensi yang rendah.
Perawatan Suportif: Penting untuk mengedukasi pasien dan keluarga mengenai menjaga kebersihan diri, mencuci tangan secara teratur, tidak berbagi handuk atau pakaian, membersihkan krusta dengan lembut (jika ada, sebelum aplikasi topikal jika digunakan), dan menutup lesi dengan perban untuk mencegah penyebaran. Anak-anak sebaiknya tidak masuk sekolah atau tempat penitipan anak selama 24-48 jam setelah memulai terapi antibiotik yang efektif. Pada kasus impetigo rekuren, pertimbangkan evaluasi karier nasal S. aureus dan eradikasi dengan mupirocin nasal.
6. Kesimpulan dan Kapan Merujuk
Membedakan antara Impetigo Bulosa (IB), Pemphigoid Bulosa (PB), dan Pemphigus Vulgaris (PV) merupakan langkah krusial dalam penanganan pasien dengan lesi bulosa. IB adalah infeksi bakteri superfisial yang dimediasi toksin Dsg1, umumnya pada anak, dengan bula flasid, Nikolsky negatif, dan jarang melibatkan mukosa. Sebaliknya, PB dan PV adalah penyakit autoimun. PB khas pada lansia, dengan bula tegang subepidermal akibat antibodi terhadap BMZ (BP180/230), disertai gatal hebat, Nikolsky negatif, dan jarang melibatkan mukosa. PV umumnya pada usia paruh baya, sering diawali erosi oral nyeri, diikuti bula flasid intraepidermal akibat antibodi terhadap desmosom (Dsg3/1), dengan Nikolsky positif. Tabel 1 merangkum perbedaan kunci ini.
Dokter umum memegang peranan penting dalam penilaian awal. Anamnesis dan pemeriksaan fisik yang teliti dapat memberikan petunjuk diagnosis yang kuat. Kultur bakteri dapat mengkonfirmasi IB. Namun, kecurigaan terhadap PBA berdasarkan gambaran klinis (usia tidak khas untuk IB, bula tegang, gatal hebat, keterlibatan mukosa signifikan, Nikolsky positif, atau lesi atipikal) merupakan indikasi kuat untuk merujuk pasien ke dokter spesialis kulit (Dermatologis). Rujukan juga diperlukan pada kasus IB yang tidak menunjukkan respons terhadap terapi antibiotik sistemik lini pertama yang adekuat.
Diagnosis definitif PBA memerlukan pemeriksaan imunopatologi seperti biopsi kulit untuk histopatologi dan imunofluoresensi direk (DIF), serta pemeriksaan serologi (IIF, ELISA) untuk mendeteksi autoantibodi spesifik. Penanganan PBA melibatkan terapi imunosupresif jangka panjang yang memerlukan pemantauan khusus oleh spesialis. Dengan memahami perbedaan klinis, patofisiologi, dan alur diagnosis ini, dokter umum dapat memberikan penanganan awal yang tepat untuk IB dan melakukan rujukan yang tepat waktu untuk kasus yang dicurigai PBA, sehingga mencegah morbiditas lebih lanjut.
Referensi
Bullous impetigo (Concept Id: C0021100) - NCBI, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/medgen/507838
Bullous Autoimmune Dermatoses: Clinical Features, Diagnostic Evaluation, and Treatment Options - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8380840/
Pemphigus Vulgaris and Bullous Pemphigoid: Update on Diagnosis and Treatment - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7319750/
The pathogenesis of bullous skin diseases - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7388362/
A Case of Severe Bullous Dermatitis With Mixed Bullous Pemphigoid and Pemphigus Vulgaris Cutaneous Manifestations - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/35047270/
Bullous impetigo masquerading as pemphigus foliaceus in an adult ..., diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7200199/
Impetigo - StatPearls - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK430974/
Impetigo - review - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4008061/
Interventions for impetigo - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7025440/
Overview: Impetigo - InformedHealth.org - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK279537/
Impetigo: diagnosis and treatment - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/25250996/
Bullous pemphigoid - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/3294944/
Bullous Pemphigoid - StatPearls - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK535374/
Pemphigus - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5901732/
Clinical Features, Diagnosis and Treatment of Different Types of Paediatric Pemphigus, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/40059466/
Addressing Challenges in Diagnosis, Differential Diagnosis, and Treatment of Pemphigus: A Case Series - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10742496/
Bullous pemphigoid - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/39979318/
Bullous pemphigoid - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/31090818/
Bullous Pemphigoid: A Review of its Diagnosis, Associations and Treatment - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/28247089/
Bullous Pemphigoid - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/30570995/
Pemphigus Vulgaris - StatPearls - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560860/
Bullous Autoimmune Dermatoses–Clinical Features, Diagnostic Evaluation, and Treatment Options - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/34369370/
Impetigo (Nursing) - StatPearls - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK568809/
Staphylococcal Scalded Skin Syndrome and Bullous Impetigo - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8623226/
Diagnosis of Autoimmune Blistering Diseases - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6224342/
Oral Lesions in Autoimmune Bullous Diseases: An Overview of Clinical Characteristics and Diagnostic Algorithm - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/31313078/
Bullous pemphigoid - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6486083/
Clinical features and practical diagnosis of bullous pemphigoid - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/21605808/
Pemphigus vulgaris - PMC - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6668932/
Diagnosis and clinical features of pemphigus vulgaris - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/22560136/
An Updated Review of Pemphigus Diseases - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/34684117/
Advanced Diagnostic Techniques in Autoimmune Bullous Diseases - PubMed Central, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5448261/
Impetigo (Nursing) - StatPearls - NCBI Bookshelf, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/sites/books/NBK568809/
Impetigo: Diagnosis and Treatment - AAFP, diakses April 26, 2025, https://www.aafp.org/pubs/afp/issues/2014/0815/p229.html
Management of impetigo and cellulitis: Simple considerations for promoting appropriate antibiotic use in skin infections - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5555330/
From the Cochrane Library: Interventions for Impetigo - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10334949/
Interventions for impetigo - PubMed, diakses April 26, 2025, https://pubmed.ncbi.nlm.nih.gov/22258953/
Ozenoxacin 1% in Pediatric and Adult Patients with Impetigo: A Meta-Analysis of Randomized Trials - PMC, diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11989652/
Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America - Oxford Academic, diakses April 26, 2025, https://academic.oup.com/cid/article/59/2/e10/2895845
Summary of Systemic Therapies for Impetigo - Clinical Review Report: Ozenoxacin 1% Cream (Ozanex) - NCBI, diakses April 26, 2025, https://www.ncbi.nlm.nih.gov/books/NBK539428/
Sulfamethoxazole-Trimethoprim (Cotrimoxazole) for Skin and Soft Tissue Infections Including Impetigo, Cellulitis, and Abscess - National Institutes of Health (NIH), diakses April 26, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5730933/
Latest Post




