Peran Cilostazole dalam Penatalaksanaan Gangren Pedis Diabetik: Tinjauan Klinis Komprehensif untuk Praktisi
30 Jan 2026 • Farmakologi
Deskripsi

Bagian 1: Tantangan Klinis Gangren Pedis Diabetik
1.1. Epidemiologi dan Beban Klinis Penyakit Kaki Diabetik
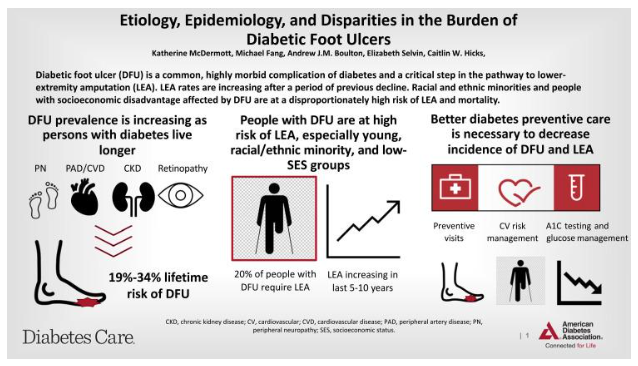
Penyakit kaki diabetik, yang berpuncak pada ulkus kaki diabetik (DFU) dan gangren, merupakan salah satu komplikasi diabetes yang paling ditakuti dan membebani secara global. Data epidemiologi menunjukkan bahwa sekitar 18,6 juta orang di seluruh dunia menderita DFU setiap tahunnya.
Risiko seumur hidup bagi pasien diabetes untuk mengalami DFU diperkirakan antara 19% hingga 34%, sebuah angka yang terus meningkat seiring dengan meningkatnya harapan hidup dan kompleksitas medis pasien diabetes. Konsekuensi dari DFU sangat berat; komplikasi ini mendahului 80% amputasi ekstremitas bawah non-traumatik dan dikaitkan dengan tingkat mortalitas 5 tahun sekitar 30%.
Angka ini meningkat drastis hingga lebih dari 70% setelah pasien menjalani amputasi mayor. Lebih lanjut, DFU adalah kondisi kronis yang sering kambuh, dengan tingkat rekurensi mencapai 42% dalam satu tahun dan 65% dalam lima tahun, menempatkan pasien dalam siklus luka, infeksi, dan risiko amputasi yang berkelanjutan.
Gambar 1. Etiologi, Epidemiologi DFU
Dalam spektrum keparahan DFU, gangren merupakan manifestasi stadium akhir yang paling parah. Gangren, yang didefinisikan sebagai jaringan iskemik dan nekrotik, sering diklasifikasikan menggunakan sistem Wagner sebagai Grade 4 (gangren terlokalisasi) atau Grade 5 (gangren pada seluruh kaki). Dalam presentasi klinis masalah kaki diabetik, gangren menempati urutan pertama (31,7%), diikuti oleh infeksi (28,7%) dan ulkus (27,7%), yang menggarisbawahi betapa seringnya praktisi klinis berhadapan dengan bentuk penyakit yang paling parah ini.
Oleh karena itu, pembahasan mengenai terapi tidak dapat terbatas pada gangren yang sudah terbentuk, melainkan harus mencakup seluruh spektrum DFU. Dengan memahami DFU sebagai suatu kontinum, intervensi seperti cilostazole dapat diposisikan secara strategis, baik untuk pencegahan progresi maupun untuk terapi pada stadium lanjut, sehingga memberikan gambaran klinis yang lebih lengkap dan bermanfaat.

1.2. Trias Patofisiologi: Neuropati, Angiopati, dan Infeksi
Patofisiologi DFU adalah proses multifaktorial yang kompleks, yang secara klasik dijelaskan melalui trias patologis: neuropati, angiopati (penyakit arteri perifer), dan infeksi.
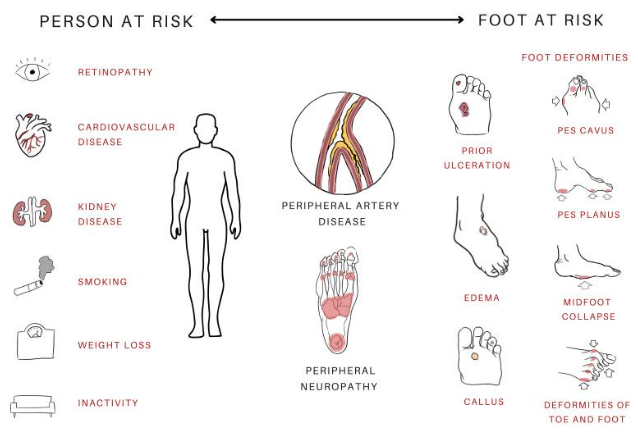
Neuropati Diabetik: Ini adalah jalur paling umum menuju ulserasi. Hiperglikemia kronis memicu perubahan metabolik, termasuk aktivasi jalur poliol dan akumulasi produk akhir glikasi lanjutan (AGEs), yang menyebabkan kerusakan saraf sensorik, motorik, dan otonom. Neuropati sensorik menyebabkan hilangnya sensasi protektif, sehingga pasien tidak menyadari adanya trauma minor. Neuropati motorik menyebabkan atrofi otot intrinsik kaki, yang mengakibatkan deformitas (misalnya: claw toes) dan menciptakan titik-titik tekanan abnormal pada telapak kaki. Sementara itu, neuropati otonom mengganggu produksi keringat, menyebabkan kulit kering, pecah-pecah, dan rentan terhadap luka.
Penyakit Arteri Perifer (PAD) / Angiopati: Diabetes secara signifikan mempercepat dan memperburuk aterosklerosis. PAD pada pasien diabetes seringkali lebih difus, mengenai banyak segmen, dan secara khas melibatkan arteri di bawah lutut (infrapopliteal). Komponen iskemik ini, yang hadir pada sekitar 50% DFU sebagai neuroiskemik dan 15% sebagai murni iskemik, adalah pendorong utama di balik luka yang tidak kunjung sembuh dan progresi menjadi gangren. Penurunan perfusi arteri memicu kaskade kerusakan endotel dan mikrotrombosis, yang pada akhirnya menyebabkan nekrosis jaringan dan gangren.
Infeksi: Ulkus yang terbuka menjadi gerbang masuk bagi bakteri. Gangren basah (wet gangrene) didefinisikan sebagai jaringan iskemik yang terkomplikasi oleh infeksi sekunder. Pada pasien diabetes, respons imun yang terganggu membuat infeksi dapat menyebar dengan cepat ke jaringan lunak yang lebih dalam dan tulang (osteomielitis), yang secara dramatis meningkatkan risiko amputasi dan bahkan dapat mengancam jiwa.
Gambar 2. Faktor individu yang mningkatkan risiko DFU dan luaran klinis yang buruk
1.3. Dasar Molekuler Gangguan Penyembuhan Luka pada Diabetes
Di luar trias klasik, kegagalan penyembuhan luka pada tingkat molekuler merupakan inti dari patologi DFU. Lingkungan mikro diabetik menciptakan kondisi yang menghambat proses perbaikan jaringan secara fundamental.
Inflamasi Kronis: Luka diabetik seringkali "terjebak" dalam fase inflamasi. Hal ini disebabkan oleh beberapa faktor: disfungsi aktivitas neutrofil (NETosis), fenotipe makrofag yang persisten pro-inflamasi, dan produksi sitokin yang berlebihan. Kondisi pro-inflamasi yang berkelanjutan ini mencegah transisi ke fase proliferasi yang penting untuk penutupan luka.
Degradasi Matriks Ekstraseluler (ECM): Terdapat hiperaktivitas enzim matrix metalloproteinases (MMPs) pada DFU. MMPs ini mendegradasi protein ECM esensial seperti kolagen dan fibronektin, menciptakan lingkungan proteolitik yang merusak dan menghambat pembentukan jaringan baru.
Defisiensi Faktor Pertumbuhan dan Gangguan Angiogenesis: Lingkungan diabetik juga ditandai oleh penurunan faktor pertumbuhan kunci seperti Vascular Endothelial Growth Factor (VEGF) dan Fibroblast Growth Factor (FGF). Selain itu, terjadi disfungsi sel progenitor endotel (EPCs). Kedua hal ini melumpuhkan angiogenesis, yaitu proses pembentukan pembuluh darah baru yang krusial untuk mengantarkan oksigen dan nutrisi ke dasar luka.
Pemahaman mendalam tentang patofisiologi ini—terutama iskemia akibat PAD, inflamasi kronis yang dimediasi MMPs, dan gangguan angiogenesis—menjadi landasan penting untuk memahami mengapa agen farmakologis dengan efek pleiotropik seperti cilostazole memiliki relevansi klinis yang kuat dalam tatalaksana DFU.
Bagian 2: Cilostazole: Profil Farmakologis
Cilostazole adalah agen farmakologis yang unik, yang profilnya melampaui sekadar vasodilator atau antiplatelet sederhana. Mekanisme kerjanya yang multifaset secara langsung menargetkan beberapa jalur patofisiologis utama yang terlibat dalam DFU iskemik.
2.1. Mekanisme Aksi Inti: Inhibisi Fosfodiesterase-3 (PDE-3)
Mekanisme kerja utama cilostazole adalah sebagai inhibitor selektif dan reversibel dari enzim fosfodiesterase-3 (PDE-3). Inhibisi PDE-3 mencegah pemecahan cyclic adenosine monophosphate (cAMP) di dalam trombosit dan sel otot polos vaskular. Akibatnya, terjadi peningkatan konsentrasi cAMP intraseluler, yang menjadi pemicu berbagai efek farmakodinamik hilir.
2.2. Efek Farmakodinamik Utama
Peningkatan cAMP menghasilkan tiga efek utama yang sangat relevan untuk penyakit vaskular:
Vasodilatasi: Peningkatan cAMP pada sel otot polos vaskular menyebabkan relaksasi dan vasodilatasi arteri secara langsung. Efek ini meningkatkan aliran darah ke jaringan iskemik, yang merupakan target terapi fundamental pada DFU dengan komponen PAD.
Agregasi Antiplatelet: Di dalam trombosit, peningkatan cAMP menghambat agregasi. Ini memberikan efek antitrombotik yang penting untuk mencegah oklusi vaskular, baik pada tingkat makro maupun mikro, yang sering terjadi pada aterosklerosis diabetik. Sifat inhibisi yang reversibel membedakannya dari agen antiplatelet lain seperti aspirin.
Efek Antiproliferatif: Cilostazole juga terbukti menghambat proliferasi sel otot polos vaskular. Proses ini merupakan mekanisme kunci di balik hiperplasia neointima, yang menyebabkan restenosis (penyempitan kembali) setelah intervensi vaskular seperti angioplasti dan pemasangan stent.
2.3. Mekanisme Pleiotropik dan Baru yang Relevan untuk DFU
Di luar efek utamanya, penelitian telah mengungkap mekanisme pleiotropik (multi-target) dari cilostazole yang membuatnya sangat cocok untuk patofisiologi DFU yang kompleks:
Sifat Anti-inflamasi: Bukti menunjukkan bahwa cilostazole dapat menurunkan kadar Matrix Metalloproteinase-9 (MMP-9) dalam plasma. MMP-9 adalah enzim kunci yang terlibat dalam degradasi ECM berlebihan yang terlihat pada luka kronis. Kemampuan ini secara langsung menghubungkan mekanisme obat dengan salah satu masalah inti dalam patofisiologi DFU, yaitu lingkungan luka yang sangat proteolitik.
Modulasi Profil Lipid: Beberapa studi melaporkan bahwa cilostazole dapat memberikan efek menguntungkan pada profil lipid, yaitu dengan meningkatkan kolesterol HDL dan menurunkan trigliserida. Meskipun bukan efek utamanya, hal ini berkontribusi pada perbaikan kesehatan kardiovaskular secara keseluruhan pada populasi pasien yang berisiko tinggi ini.
Fungsi Endotel dan Angiogenesis: Cilostazole dilaporkan dapat memperbaiki fungsi sel endotel dan berpotensi mendorong angiogenesis melalui peningkatan regulasi faktor-faktor seperti Vascular Endothelial Growth Factor (VEGF). Ini menunjukkan potensi cilostazole untuk secara langsung melawan defisit angiogenesis yang menghambat penyembuhan luka pada pasien diabetes.
Dengan demikian, cilostazole bukanlah sekadar obat untuk klaudikasio. Ia adalah agen terapi multi-modal yang kombinasi efeknya—vasodilatasi, antiplatelet, antiproliferatif, anti-inflamasi, dan pro-angiogenik—secara unik sesuai untuk mengatasi patofisiologi DFU iskemik yang multifaset. Pemahaman ini penting untuk menggeser persepsi dari "obat untuk gejala" menjadi "obat untuk penyakit" pada konteks DFU.
Bagian 3: Bukti Fundamental: Cilostazole pada Penyakit Arteri Perifer
Sebelum mendalami peran spesifik cilostazole pada DFU dan gangren, penting untuk membangun fondasi kredibilitasnya dengan meninjau bukti kuat pada indikasi utamanya yang telah disetujui oleh pedoman klinis, yaitu klaudikasio intermiten, serta perannya dalam perawatan pasca-revaskularisasi.
3.1. Perbaikan Klaudikasio Intermiten (IC)
Cilostazole telah mapan sebagai terapi farmakologis lini pertama untuk klaudikasio intermiten yang membatasi aktivitas. Sejumlah besar uji klinis acak terkontrol (RCT) berkualitas tinggi dan tinjauan sistematis Cochrane secara konsisten menunjukkan bahwa cilostazole, dengan dosis tipikal 100 mg dua kali sehari, secara signifikan meningkatkan jarak berjalan, baik jarak berjalan bebas nyeri (initial claudication distance, ICD) maupun jarak berjalan maksimal (absolute claudication distance, ACD), dibandingkan dengan plasebo.
Selain itu, efikasi cilostazole terbukti lebih unggul dibandingkan pentoxifylline, pilihan farmakologis utama lainnya untuk IC. Berdasarkan bukti yang kuat ini, berbagai pedoman praktik klinis internasional merekomendasikan cilostazole untuk pasien dengan klaudikasio yang menyebabkan disabilitas dan tidak merespons terapi konservatif.
3.2. Peningkatan Hasil Terapi Endovaskular (EVT)
Peran cilostazole tidak terbatas pada manajemen gejala. Bukti yang sangat kuat dari berbagai meta-analisis menunjukkan bahwa terapi cilostazole peri-intervensi (diberikan sebelum, selama, dan setelah prosedur) secara signifikan mengurangi tingkat restenosis dan kebutuhan untuk revaskularisasi lesi target (target lesion revascularization, TLR) setelah terapi endovaskular (misalnya, angioplasti dengan atau tanpa stent) untuk PAD femoropopliteal.
Data menunjukkan penurunan risiko yang impresif; odds ratio (OR) untuk restenosis adalah 0.28 pada RCT, dan untuk TLR adalah 0.35 pada RCT. Ini menunjukkan kemampuan cilostazole untuk melawan hiperplasia neointima dan menjaga kepatenan pembuluh darah, sebuah faktor krusial untuk memastikan aliran darah yang berkelanjutan ke kaki yang sedang dalam proses penyembuhan.
Efikasi yang terbukti dalam menjaga kepatenan pembuluh darah pasca-intervensi ini merupakan argumen tidak langsung yang sangat kuat untuk penggunaannya pada DFU dan gangren. Seringkali, DFU yang parah atau gangren memerlukan revaskularisasi (baik endovaskular maupun bedah bypass) agar memiliki peluang untuk sembuh. Keberhasilan prosedur ini terancam oleh restenosis.
Dengan demikian, peran cilostazole pada DFU menjadi ganda: ia dapat bertindak sebagai terapi medis primer untuk meningkatkan perfusi, dan sebagai terapi ajuvan yang krusial untuk "melindungi investasi" dari prosedur revaskularisasi, memastikan aliran darah yang telah dipulihkan tetap terjaga cukup lama agar luka dapat sembuh. Peran ganda ini adalah wawasan kunci bagi praktisi klinis yang meresepkan obat ini.
Bagian 4: Efikasi Terfokus: Cilostazole dalam Jalur Terapi DFU dan Gangren
Bagian ini merupakan inti dari tinjauan ini, yang mensintesis semua bukti yang tersedia mengenai dampak langsung cilostazole pada hasil klinis DFU dan gangren, mulai dari pencegahan hingga penyelamatan ekstremitas.
4.1. Pencegahan Primer Ulserasi
Sebuah studi oleh De-Giorgio dkk. memberikan bukti menarik mengenai peran preventif cilostazole. Dalam studi ini, pasien diabetes dengan PVD dan klaudikasio yang diobati dengan cilostazole 100 mg dua kali sehari selama 24 minggu menunjukkan insiden ulserasi kaki baru yang secara signifikan lebih rendah dibandingkan dengan kelompok kontrol yang tidak menerima obat (4,25% vs 35,48%, P < 0,01). Yang lebih penting, hasil klinis ini berkorelasi dengan penurunan kadar MMP-9 dalam plasma, yang menunjukkan bahwa mekanisme protektif anti-inflamasi mungkin berperan dalam mencegah kerusakan jaringan yang mengarah pada ulserasi.
4.2. Percepatan Penyembuhan Luka
Beberapa studi retrospektif memberikan data yang meyakinkan mengenai efek cilostazole pada penyembuhan luka yang sudah ada. Salah satu studi yang paling sering dikutip membandingkan cilostazole dengan aspirin pada pasien DFU dengan PAD. Hasilnya menunjukkan bahwa kelompok cilostazole memiliki tingkat penyembuhan luka lengkap yang secara signifikan lebih tinggi (90% vs 55% untuk aspirin) dan waktu penyembuhan rata-rata yang lebih cepat (1,31 bulan vs 1,82 bulan).
Studi retrospektif lain oleh Su dkk. meneliti pasien dengan ulserasi arteri dan menemukan tingkat penyembuhan ekstremitas secara keseluruhan sebesar 40,6% dengan terapi cilostazole saja. Meskipun angka ini lebih konservatif, ini tetap merupakan hasil yang menguntungkan mengingat populasi pasien yang sulit diobati ini. Tabel berikut merangkum studi-studi kunci ini.
Tabel 1: Ringkasan Uji Klinis Kunci tentang Cilostazole untuk Hasil DFU/Gangren
Studi (Sumber) | Desain Studi | Populasi Pasien | Intervensi | Hasil Utama |
Cureus 2025 | Kohort Retrospektif | Pasien DFU + PAD | Cilostazole vs Aspirin | Penyembuhan Luka: 90% vs 55% (p < 0.05). Waktu Penyembuhan: 1,31 vs 1,82 bulan (p < 0,05). |
J Vasc Surg 2014 | Analisis Retrospektif | Pasien dengan ulkus arteri | Terapi Cilostazole | Penyelamatan Tungkai (tanpa revaskularisasi): 40,6%. Gangren merupakan prediktor negatif penyembuhan. |
Int Wound J 2013 | Studi Prospektif | Pasien Diabetes + PVD | Cilostazole vs Kontrol (tanpa claudication) | Pencegahan Ulkus Baru: 4,25% vs 35,48% (p < 0,01) selama 16 bulan. |
4.3. Hasil Kritis: Penyelamatan Tungkai dan Pencegahan Amputasi
Mungkin bukti yang paling kuat dan signifikan secara klinis untuk cilostazole pada DFU adalah perannya dalam mencegah amputasi. Berbagai studi database skala besar dan meta-analisis secara konsisten menunjukkan hasil yang positif. Sebuah studi yang menggunakan database Medicare di Amerika Serikat menemukan bahwa pada pasien yang menjalani revaskularisasi ekstremitas bawah (LER), penggunaan cilostazole dikaitkan dengan kelangsungan hidup bebas amputasi 1 tahun yang secara signifikan lebih baik (85,2% vs 76,0% untuk non-pengguna). Manfaat ini sangat menonjol pada subkelompok pasien dengan diabetes dan gagal ginjal. Studi database besar lainnya yang menggunakan Vascular Quality Initiative (VQI) juga menunjukkan bahwa penggunaan cilostazole pra-operasi dikaitkan dengan tingkat amputasi mayor yang lebih rendah (4,0% vs 4,7%) dan kelangsungan hidup bebas amputasi yang lebih tinggi (89% vs 87% pada 4 tahun) setelah intervensi vaskular perifer.
Temuan ini diperkuat oleh meta-analisis oleh Singh dkk., yang menyimpulkan bahwa pada pasien dengan PAD lanjut/iskemia tungkai kritis (CLI), terapi cilostazole mendukung kelangsungan hidup bebas amputasi dan meningkatkan tingkat penyelamatan tungkai. Lebih lanjut, studi prospektif oleh Liu dkk. menunjukkan bahwa penggunaan cilostazole jangka panjang (>3 bulan) setelah intervensi endovaskular untuk CLI secara signifikan mengurangi tingkat amputasi dibandingkan dengan penggunaan jangka pendek.
4.4. Mengakui Nuansa dan Data yang Tidak Konsisten
Penting untuk menyajikan gambaran yang seimbang. Meta-analisis oleh Singh dkk. yang sama, yang menunjukkan manfaat dalam pencegahan amputasi, juga mencatat bahwa "penyembuhan luka yang efektif ditemukan sebagai ukuran hasil yang tidak konsisten". Hal ini mungkin tampak bertentangan dengan studi retrospektif yang positif. Kemungkinan alasan untuk diskrepansi ini termasuk heterogenitas studi dalam meta-analisis, populasi pasien yang berbeda, dan definisi "penyembuhan luka" yang bervariasi. Selain itu, studi Su dkk. menemukan bahwa adanya gangren merupakan prediktor negatif penyembuhan, yang menunjukkan bahwa efikasi cilostazole mungkin bergantung pada stadium penyakit saat terapi dimulai.
Dari data ini, dapat disimpulkan bahwa bukti terkuat untuk cilostazole pada DFU mungkin bukan untuk menyembuhkan setiap ulkus, tetapi untuk mencegah amputasi mayor, terutama bila digunakan sebagai bagian dari strategi komprehensif yang mencakup revaskularisasi. Pesan klinisnya adalah: meskipun cilostazole dapat membantu penyembuhan ulkus, perannya yang paling vital dan didukung oleh bukti yang kuat adalah dalam meningkatkan peluang penyelamatan tungkai dan mencegah hasil katastropik berupa amputasi, terutama pada pasien berisiko tinggi.
Bagian 5: Panduan Praktis untuk Aplikasi Klinis: Dosis Obat Cilostazole dan Administrasi
Bagian ini memberikan panduan yang jelas, dapat ditindaklanjuti, dan dioptimalkan untuk kata kunci "Dosis Obat Cilostazole," dengan menanamkannya dalam konteks keamanan dan praktik berbasis bukti.
5.1. Regimen Dosis Standar
Dosis yang mapan dan direkomendasikan untuk klaudikasio intermiten, dan yang digunakan dalam sebagian besar uji klinis PAD/DFU, adalah 100 mg per oral dua kali sehari. Dosis ini telah terbukti lebih efektif daripada 50 mg dua kali sehari dalam meningkatkan jarak berjalan. Obat harus diminum setidaknya 30 menit sebelum atau 2 jam setelah makan, karena makanan tinggi lemak dapat meningkatkan absorpsi dan konsentrasi puncak obat.
5.2. Titrasi Dosis dan Manajemen Efek Samping
Efek samping seperti sakit kepala, diare, dan palpitasi sering terjadi dan merupakan penyebab umum penghentian obat. Untuk meningkatkan tolerabilitas, strategi yang direkomendasikan Adalah memulai terapi dengan dosis yang lebih rendah yaitu 50 mg dua kali sehari, kemudian dititrasi naik ke dosis penuh 100 mg dua kali sehari setelah 2–4 minggu. Pendekatan ini dapat secara signifikan meningkatkan kepatuhan pasien terhadap pengobatan.
5.3. KRITIS: Penyesuaian Dosis Wajib untuk Interaksi Obat
Cilostazole dimetabolisme di hati oleh enzim sitokrom P450, terutama CYP3A4 dan CYP2C19. Penggunaan bersamaan dengan inhibitor kuat dari enzim-enzim ini dapat secara signifikan meningkatkan konsentrasi plasma cilostazole dan risiko efek samping.
Oleh karena itu, dosis cilostazole WAJIB dikurangi menjadi 50 mg dua kali sehari bila diberikan bersamaan dengan inhibitor kuat CYP3A4 (misalnya, ketoconazole, itraconazole, eritromisin, klaritromisin, diltiazem) atau inhibitor kuat CYP2C19 (misalnya, omeprazole). Interaksi dengan obat yang sangat umum diresepkan seperti omeprazole merupakan jebakan klinis yang signifikan dan harus menjadi perhatian utama bagi semua praktisi.
5.4. Durasi Terapi
Durasi terapi cilostazole harus disesuaikan dengan tujuan klinis:
Jangka pendek (12-24 minggu): Efektif untuk memperbaiki gejala klaudikasio.
Jangka panjang (>3 bulan): Terkait dengan hasil yang lebih unggul dalam mencegah restenosis dan amputasi setelah intervensi vaskular.
Penggunaan berkelanjutan: Terkait dengan peningkatan kelangsungan hidup bebas amputasi dalam jangka panjang.
Rekomendasinya adalah bahwa untuk DFU/gangren, terutama pada pasien berisiko tinggi (misalnya, pasca-revaskularisasi), cilostazole harus dianggap sebagai terapi pelindung jangka panjang, bukan sebagai pengobatan singkat untuk ulkus akut. Paradigma ini penting untuk diadopsi dalam praktik klinis.
Tabel 2: Dosis dan Penyesuaian Cilostazole
Skenario Klinis | Dosis Cilostazole yang Direkomendasikan | Alasan / Pertimbangan Utama |
Terapi Standar untuk PAD/DFU | 100 mg dua kali sehari | Dosis dengan efikasi yang terbukti dalam uji klinis. |
Terapi Awal (untuk meningkatkan toleransi) | 50 mg dua kali sehari selama 2-4 minggu, lalu titrasi naik | Mengurangi insiden sakit kepala/palpitasi, meningkatkan kepatuhan. |
Penggunaan bersamaan inhibitor kuat CYP3A4/CYP2C19 (misalnya, omeprazole, diltiazem, makrolida) | 50 mg dua kali sehari | Pengurangan dosis wajib untuk menghindari toksisitas. |
Bagian 6: Profil Keamanan, Kontraindikasi, dan Pemantauan Pasien
Bagian ini memberikan gambaran komprehensif tentang pertimbangan keamanan untuk cilostazole, memberdayakan praktisi untuk memilih pasien yang tepat dan memantau mereka secara efektif.
6.1. Efek Samping Umum
Tinjauan sistematis mengidentifikasi efek samping yang paling umum, termasuk sakit kepala (hingga 34%), diare atau feses abnormal (hingga 19%), palpitasi (hingga 10%), pusing, dan sedikit peningkatan denyut jantung (5-7 bpm). Perlu dicatat bahwa efek samping ini umumnya ringan hingga sedang, seringkali bersifat sementara, dan dapat diatasi secara simtomatik atau dengan titrasi dosis seperti yang dijelaskan sebelumnya.
6.2. Kontraindikasi Absolut dan Peringatan Kotak Hitam (Boxed Warning)
Gagal Jantung: Peringatan paling penting adalah peringatan kotak hitam (black box warning) yang melarang penggunaan cilostazole pada pasien dengan gagal jantung dengan tingkat keparahan apapun. Hal ini didasarkan pada peningkatan mortalitas yang diamati pada agen inhibitor PDE-3 lainnya pada populasi ini.
Gangguan Perdarahan: Meskipun studi menunjukkan cilostazole tidak secara signifikan meningkatkan risiko perdarahan mayor, bahkan bila dikombinasikan dengan antiplatelet lain , kehati-hatian tetap dianjurkan pada pasien dengan riwayat gangguan perdarahan.
Penyakit Jantung Iskemik: Kehati-hatian juga disarankan pada pasien dengan riwayat penyakit jantung iskemik stabil, karena potensi peningkatan denyut jantung dapat memperburuk angina.
Profil keamanan ini, terutama kontraindikasi absolut pada gagal jantung, mendefinisikan "pasien ideal" sama pentingnya dengan profil efikasinya. Pasien dengan diabetes lama dan PAD memiliki prevalensi komorbiditas yang sangat tinggi, termasuk penyakit arteri koroner dan gagal jantung (seringkali disfungsi diastolik yang tidak terdiagnosis). Oleh karena itu, seleksi pasien menjadi sangat penting. Kandidat yang ideal bukan hanya seseorang dengan DFU, tetapi seseorang dengan DFU dan tidak ada bukti klinis gagal jantung. Skrining kardiovaskular yang cermat sebelum meresepkan adalah suatu keharusan.
6.3. Interaksi Obat yang Signifikan Secara Klinis
Selain interaksi dengan inhibitor CYP yang memerlukan penyesuaian dosis, interaksi lain juga perlu diperhatikan.
Tabel 3: Interaksi Obat yang Signifikan Secara Klinis dengan Cilostazole
Kelas Obat yang Berinteraksi | Contoh | Mekanisme | Tindakan Klinis yang Diperlukan |
Inhibitor Kuat CYP3A4 | Ketoconazole, Makrolida, Diltiazem | Penurunan metabolisme Cilostazole | Kurangi dosis Cilostazole menjadi 50 mg dua kali sehari. |
Inhibitor Kuat CYP2C19 | Omeprazole | Penurunan metabolisme Cilostazole | Kurangi dosis Cilostazole menjadi 50 mg dua kali sehari. |
Antiplatelet Lain | Aspirin, Clopidogrel | Efek antiplatelet aditif | Pantau tanda-tanda perdarahan (misalnya, memar). Pengurangan dosis biasanya tidak diperlukan. |
Antihipertensi | Beta-blocker, ACE-inhibitor | Potensi hipotensi aditif | Pantau tekanan darah. |
6.4. Rekomendasi untuk Pemantauan Pasien
Penilaian Awal: Lakukan anamnesis dan pemeriksaan fisik yang cermat untuk menyingkirkan riwayat atau tanda-tanda gagal jantung.
Pemantauan Berkelanjutan: Pantau pasien untuk tanda-tanda perdarahan, mudah memar, atau tanda-tanda diskrasia darah (misalnya, demam, sakit tenggorokan).
Evaluasi Efek Samping: Tanyakan secara teratur tentang efek samping umum (sakit kepala, palpitasi) untuk menilai tolerabilitas dan kepatuhan.
Tinjauan Obat: Tinjau kembali obat-obatan yang dikonsumsi pasien secara berkala untuk mengidentifikasi adanya obat baru yang berinteraksi.
Bagian 7: Mengintegrasikan Cilostazole ke dalam Strategi Perawatan Kaki Multidisiplin
Penting untuk mengontekstualisasikan peran cilostazole bukan sebagai obat tunggal penyembuh, melainkan sebagai komponen berharga dalam pendekatan komprehensif dan berbasis tim untuk perawatan kaki diabetik, yang merupakan standar perawatan berbasis bukti.
7.1. Keutamaan Tim Multidisiplin (MDT)
Bukti yang sangat kuat mendukung bahwa pendekatan terpadu dan multidisiplin adalah standar emas dalam tatalaksana DFU dan secara signifikan meningkatkan hasil klinis. Pendekatan MDT dikaitkan dengan penurunan tingkat amputasi, penurunan komplikasi di rumah sakit, dan peningkatan kelangsungan hidup secara keseluruhan maupun kelangsungan hidup bebas amputasi dalam jangka panjang. Tim MDT tipikal terdiri dari ahli diabetes (diabetologist), ahli podiatri, ahli bedah vaskular, dan ahli penyakit infeksi.
7.2. Cilostazole sebagai Ajuvan, Bukan Pengganti
Cilostazole harus diposisikan sebagai alat farmakologis yang kuat di dalam kerangka kerja MDT. Obat ini tidak menggantikan pilar fundamental perawatan DFU, yang meliputi:
Debridemen Bedah: Pengangkatan jaringan non-viable.
Kontrol Infeksi: Terapi antibiotik yang tepat.
Offloading: Mengurangi tekanan pada ulkus dengan alat bantu khusus.
Revaskularisasi: Prosedur untuk memulihkan aliran darah, yang esensial untuk penyembuhan pada kasus iskemia signifikan.
7.3. Mengidentifikasi Pasien Ideal dan Pemicu untuk Rujukan
Berdasarkan temuan dalam laporan ini, profil kandidat ideal untuk terapi cilostazole di tingkat perawatan primer dapat disintesis: yaitu pasien dengan DFU neuroiskemik, PAD yang terkonfirmasi, tidak ada bukti gagal jantung, dan tidak sedang mengonsumsi obat-obatan yang berinteraksi kuat.
Praktisi di layanan primer juga harus mengenali pemicu untuk rujukan segera ke MDT atau spesialis, antara lain:
Setiap ulkus atau gangren baru.
Tanda-tanda infeksi dalam (abses, tanda-tanda sistemik).
Iskemia yang berkembang pesat.
Luka yang tidak menunjukkan tanda-tanda penyembuhan setelah 2-4 minggu perawatan standar.
Pesan utamanya adalah perawatan kolaboratif. Cilostazole memberdayakan praktisi layanan primer untuk mengambil langkah farmakologis aktif dalam mengelola komponen iskemik DFU, tetapi juga menyoroti batas-batas perawatan primer dan keharusan adanya MDT. Cilostazole dapat menjadi jembatan menuju, dan komponen dari, perawatan spesialis. Dengan demikian, praktisi dapat memulai terapi yang berharga ini sambil secara bersamaan melakukan rujukan, memastikan pasien mendapatkan kesempatan terbaik untuk hasil yang positif.
Kesimpulan
Cilostazole muncul sebagai agen farmakologis yang menjanjikan dan multifaset dalam tatalaksana komprehensif ulkus kaki diabetik (DFU) dan gangren. Mekanisme kerjanya yang pleiotropik—mencakup vasodilatasi, inhibisi agregasi platelet, efek antiproliferatif, dan sifat anti-inflamasi—secara unik menargetkan berbagai aspek patofisiologi DFU iskemik.
Analisis bukti berbasis PubMed menunjukkan bahwa:
Efikasi Terbukti pada PAD: Cilostazole memiliki bukti kuat dalam meningkatkan jarak berjalan pada klaudikasio intermiten dan secara signifikan mengurangi restenosis pasca-intervensi endovaskular, menjadikannya fondasi yang andal untuk terapi vaskular.
Manfaat Langsung pada DFU: Bukti menunjukkan bahwa cilostazole dapat mempercepat penyembuhan luka dan secara signifikan mengurangi insiden ulserasi baru pada populasi berisiko. Yang paling penting, terdapat bukti konsisten dari studi skala besar bahwa cilostazole dikaitkan dengan peningkatan kelangsungan hidup bebas amputasi, terutama bila digunakan sebagai ajuvan untuk revaskularisasi.
Panduan Dosis yang Jelas: Dosis standar 100 mg dua kali sehari adalah target terapi. Namun, praktik klinis yang aman menuntut kesadaran akan perlunya titrasi awal (memulai dari 50 mg dua kali sehari) untuk meningkatkan tolerabilitas dan, yang terpenting, pengurangan dosis wajib menjadi 50 mg dua kali sehari bila digunakan bersamaan dengan inhibitor CYP3A4/CYP2C19 yang umum seperti omeprazole.
Profil Keamanan yang Terdefinisi: Meskipun umumnya dapat ditoleransi dengan baik, cilostazole memiliki kontraindikasi absolut pada gagal jantung dengan tingkat keparahan apapun. Hal ini menuntut skrining kardiovaskular yang cermat sebelum memulai terapi.
Peran dalam Perawatan Kolaboratif: Cilostazole bukanlah obat tunggal, melainkan komponen farmakologis yang kuat dalam strategi perawatan multidisiplin. Efikasinya paling maksimal bila diintegrasikan dengan pilar perawatan DFU lainnya, termasuk debridemen, kontrol infeksi, offloading, dan revaskularisasi.
Bagi dokter umum, cilostazole menawarkan alat terapi yang berharga untuk secara proaktif mengelola komponen iskemik DFU. Dengan pemahaman yang mendalam tentang dosis, keamanan, dan penempatan strategisnya dalam jalur perawatan kolaboratif, cilostazole dapat memainkan peran penting dalam upaya mengurangi beban amputasi dan meningkatkan kualitas hidup pasien dengan penyakit kaki diabetik.
Referensi
Diabetic Foot Ulcers: A Review - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/37395769/
Etiology, Epidemiology, and Disparities in the Burden of Diabetic ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9797649/
Nationwide trends in the epidemiology of diabetic foot complications and lower-extremity amputation over an 8-year period - PMC, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6827817/
Gangrene - StatPearls - NCBI Bookshelf, accessed July 22, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560552/
Prevalence of Diabetic Foot Ulcer and Associated Factors among Adult Diabetic Patients Who Attend the Diabetic Follow-Up Clinic at the University of Gondar Referral Hospital, North West Ethiopia, 2016: Institutional-Based Cross-Sectional Study - PMC, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5534295/
Epidemiology of diabetic foot problems and predictive factors for limb loss - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/18280436/
The diabetic foot: Pathophysiology, evaluation, and treatment - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/30876640/
[Physiopathology of the diabetic foot] - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/18822248/
Diabetic foot ulcer: A comprehensive review of pathophysiology and ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10037283/
The pathophysiology of diabetic foot: a narrative review - PMC - PubMed Central, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10626291/
Cilostazol prevents foot ulcers in diabetic patients with peripheral ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7950595/
Benefits of Cilostazol's Effect on Vascular and Neuropathic ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11755643/
Mechanisms of diabetic foot ulceration: A review - PMC, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10101842/
Cilostazol: a review of its use in intermittent claudication - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/14727939/
Cilostazol - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/11720622/
Cilostazol: a Review of Basic Mechanisms and Clinical Uses - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/33860901/
Cilostazol - StatPearls - NCBI Bookshelf, accessed July 22, 2025, https://www.ncbi.nlm.nih.gov/books/NBK544363/
Foot ulceration due to arterial insufficiency: role of cilostazol - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/14999987/
Cilostazol has beneficial effects in treatment of intermittent claudication: results from a multicenter, randomized, prospective, double-blind trial - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/9715861/
Clinical efficacy and safety of cilostazol: a critical review of the literature - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/25758742/
A review of cilostazol, a phosphodiesterase inhibitor, and its role in preventing both coronary and peripheral arterial restenosis following endovascular therapy - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/19149700/
Long-Term Effectiveness of Cilostazol in Patients with Hemodialysis with Peripheral Artery Disease - PMC, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10406651/
Cilostazol for peripheral arterial disease - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/17253494/
Cilostazol for intermittent claudication - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/34192807/
Cilostazol for intermittent claudication - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/25358850/
A new pharmacological treatment for intermittent claudication ..., accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/10510990/
Cilostazol - LiverTox - NCBI Bookshelf, accessed July 22, 2025, https://www.ncbi.nlm.nih.gov/books/NBK547957/
Medical Management of Functional Impairment in Peripheral Artery Disease: A Review - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/29727608/
Antithrombotic therapy for peripheral artery occlusive disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition) - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/18574279/
The use of cilostazol in patients with peripheral arterial disease: results of a national physician survey - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/27094424/
Cilostazol after endovascular therapy for femoropopliteal peripheral ..., accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/39208919/
Outcomes with cilostazol after endovascular therapy of peripheral artery disease - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/31023156/
Cilostazol Improves Long-Term Patency after Percutaneous Transluminal Angioplasty in Hemodialysis Patients with Peripheral Artery Disease - PMC, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2440261/
Long-Term Cilostazol Treatment and Predictive Factors on ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7376806/
[Multidisciplinary management of diabetic foot ulcer infection], accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/33451819/
Effects of Cilostazol and Aspirin on Diabetic Foot Ulcer and ..., accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC12009474/
Effects of Cilostazol and Aspirin on Diabetic Foot Ulcer and Peripheral Artery Disease: A Retrospective Study - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/40255702/
Effects of cilostazol on arterial wound healing: a retrospective analysis, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/24561209/
Cilostazol and freedom from amputation after lower extremity ..., accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/25595396/
The Use and Impact of Cilostazol on Patients Undergoing Endovascular Peripheral Interventions - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/38387798/
Literature review and meta-analysis of the efficacy of cilostazol on limb salvage rates after infrainguinal endovascular and open revascularization - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/32891809/
Cilostazol for Secondary Stroke Prevention: History, Evidence, Limitations, and Possibilities, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8478840/
Cilostazol for Secondary Stroke Prevention: History, Evidence, Limitations, and Possibilities, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/34517768/
Long-term safety of cilostazol in patients with peripheral artery disease: the CASTLE study ... - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/18155871/
Multidisciplinary management of the diabetic foot ulcer - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/18361169/
Multidisciplinary Management of Diabetic Foot Ulcers in Primary Cares in Quebec: Can We Do Better?, accessed July 22, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7173947/
A multidisciplinary diabetic foot ulcer treatment programme significantly improved the outcome in patients with infected diabetic foot ulcers - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/21216682/
Multidisciplinary management of diabetic foot infection associated ..., accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/38574694/
A multidisciplinary team reduces in-hospital clinical complications and mortality in patients with diabetic foot ulcers - PubMed, accessed July 22, 2025, https://pubmed.ncbi.nlm.nih.gov/37422897/