Panduan Praktis Koreksi Insulin pada Krisis Hiperglikemia (KAD & SHH) untuk Dokter Umum: Fokus Diagnosis dan Terapi Diabetes serta Dosis Insulin KAD
6 Apr 2026 •
Deskripsi

Pendahuluan
Ketoasidosis Diabetik (KAD) dan Status Hiperglikemik Hiperosmolar (SHH) merupakan komplikasi metabolik akut diabetes melitus yang paling serius dan mengancam jiwa. Kedua kondisi ini dapat terjadi pada penyandang diabetes melitus tipe 1 (T1DM) maupun tipe 2 (T2DM), meskipun KAD lebih sering ditemukan pada T1DM dan SHH lebih sering pada T2DM, terutama pada usia lanjut. Krisis hiperglikemia ini masih menjadi penyebab morbiditas dan mortalitas yang signifikan, serta membebani sumber daya kesehatan.
Sebagai dokter umum di lini pertama, peran Anda sangat krusial dalam mengenali tanda dan gejala KAD/SHH secara dini, melakukan penilaian awal yang tepat, dan memulai manajemen awal sesuai pedoman, terutama resusitasi cairan dan terapi insulin, sebelum merujuk ke spesialis atau selama perawatan awal di rumah sakit. Penatalaksanaan yang cepat dan berbasis bukti, khususnya terkait Diagnosis dan Terapi Diabetes pada kondisi akut ini, terbukti secara signifikan memperbaiki luaran pasien dan menurunkan angka kematian.

Artikel ini bertujuan menyajikan panduan praktis yang berfokus pada koreksi insulin selama KAD dan SHH, yang dirancang khusus untuk dokter umum. Informasi disarikan dari pedoman konsensus terkini, terutama laporan American Diabetes Association (ADA) tahun 2024, yang bersumber dari jurnal ilmiah terindeks. Pembahasan akan mencakup kriteria diagnosis, pemilihan jenis, rute, dan Dosis Insulin KAD serta SHH awal, pemantauan, titrasi, hingga transisi ke insulin subkutan.
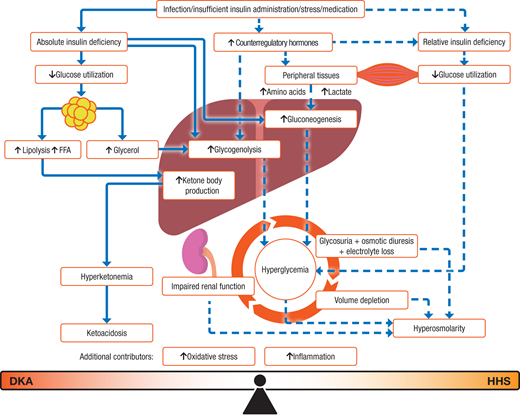
Secara patofisiologis, KAD dan SHH berakar pada defisiensi insulin absolut atau relatif, yang diperparah oleh peningkatan hormon kontra-regulasi (seperti glukagon, kortisol, katekolamin). Hal ini memicu hiperglikemia melalui peningkatan produksi glukosa hati (glukoneogenesis, glikogenolisis) dan penurunan utilisasi glukosa perifer.
Pada KAD, defisiensi insulin yang berat juga menyebabkan lipolisis tak terkendali dan produksi badan keton (ketogenesis) yang berlebihan, mengakibatkan asidosis metabolik. Sementara pada SHH, adanya sejumlah kecil insulin residual mampu menekan ketogenesis secara signifikan, namun tidak cukup untuk mengontrol hiperglikemia. Akibatnya, terjadi hiperglikemia yang lebih berat, diuresis osmotik masif, dehidrasi berat, dan hiperosmolalitas tanpa asidosis yang bermakna.
Gambar 1. Patogenesis Ketoacidosis Diabetk
Mengenali Krisis: Kriteria Diagnosis Kunci KAD dan SHH
Diagnosis yang cepat dan akurat antara KAD, SHH, atau kondisi campuran (mixed state) sangat penting karena terdapat perbedaan nuansa dalam penatalaksanaannya. Pedoman konsensus ADA 2024 memberikan kriteria diagnosis yang diperbarui untuk memfasilitasi hal ini.
Kriteria Diagnosis KAD (ADA 2024): Diagnosis KAD ditegakkan berdasarkan triad :
D (Diabetes/Hiperglikemia): Kadar glukosa plasma ≥200 mg/dL (11.1 mmol/L) ATAU adanya riwayat diabetes sebelumnya, terlepas dari kadar glukosa saat presentasi. Penurunan ambang batas glukosa dan penambahan riwayat diabetes ini penting untuk mencakup kasus KAD euglikemik (kadar glukosa normal atau sedikit meningkat), yang semakin sering dilaporkan, terutama pada pengguna inhibitor SGLT2, kehamilan, atau asupan oral yang buruk.
K (Ketonemia): Peningkatan kadar keton dalam darah. Pengukuran kuantitatif β-hidroksibutirat (β-HB) darah ≥3.0 mmol/L merupakan metode yang lebih diutamakan dibandingkan pemeriksaan ketonuria (stick urin ≥2+). β-HB adalah badan keton predominan pada KAD dan lebih akurat merefleksikan kondisi ketosis aktual serta respons terapi dibandingkan acetoasetat yang dideteksi oleh tes nitroprusid pada urin. Tes urin dapat memberikan hasil negatif palsu di awal atau positif palsu saat resolusi, serta dapat dipengaruhi obat-obatan.
A (Asidosis): Ditemukannya asidosis metabolik, yang ditandai dengan pH vena <7.30 ATAU kadar bikarbonat serum <18 mmol/L. Perlu dicatat bahwa anion gap tidak lagi menjadi kriteria diagnosis primer dalam pedoman terbaru karena dapat dipengaruhi oleh asidosis metabolik hiperkloremik akibat pemberian cairan NaCl 0.9% dalam volume besar.
Klasifikasi Derajat Keparahan KAD: Derajat keparahan KAD (ringan, sedang, berat) ditentukan berdasarkan tingkat asidosis (pH dan bikarbonat) serta status mental pasien. Klasifikasi ini penting untuk menentukan tingkat perawatan yang dibutuhkan (misalnya, ruang rawat biasa, step-down unit, atau ICU). (Lihat Tabel 1).
Kriteria Diagnosis SHH (ADA 2024): Diagnosis SHH ditegakkan jika memenuhi kriteria berikut :
Hiperglikemia berat: Glukosa plasma >600 mg/dL (33.3 mmol/L). (Beberapa sumber, termasuk update ADA 2024, kini menggunakan ambang >250 mg/dL , namun nilai >600 mg/dL secara klasik lebih identik dengan SHH murni).
Hiperosmolalitas: Osmolalitas serum efektif (terhitung) ≥320 mOsm/kg H₂O.
Absennya ketonemia signifikan: β-HB darah <3.0 mmol/L atau ketonuria <2+.
Absennya asidosis metabolik signifikan: pH arteri >7.30 dan bikarbonat serum >18 mmol/L.
KAD/SHH Campuran: Pasien dapat menunjukkan gambaran klinis dan biokimiawi tumpang tindih antara KAD dan SHH, misalnya ketoasidosis signifikan disertai hiperglikemia dan hiperosmolalitas yang sangat berat. Kondisi ini memerlukan penyesuaian strategi terapi, terutama terkait kecepatan koreksi cairan dan dosis insulin awal.
Pemeriksaan Laboratorium Awal (Setting Dokter Umum/UGD): Pemeriksaan awal yang esensial meliputi: glukosa darah kapiler (stick) dan/atau plasma, keton serum (β-HB jika tersedia) atau urin, elektrolit (Na+, K+, Cl-, HCO3-), ureum, kreatinin, gas darah vena (untuk pH dan bikarbonat; GDA tidak rutin diperlukan) , dan hitung osmolalitas serum. Penting untuk menghitung natrium terkoreksi [(Na terukur) + 1.6 mEq untuk setiap 100 mg/dL glukosa di atas 100 mg/dL] karena natrium terukur bisa rendah palsu akibat pergeseran cairan.
Petunjuk Klinis: Gejala klasik seperti poliuria, polidipsia, lemas sering ditemukan pada keduanya. Mual, muntah, dan nyeri abdomen lebih sering dan menonjol pada KAD. Perubahan status mental, mulai dari letargi hingga koma, lebih sering dan lebih berat pada SHH karena hiperosmolalitas yang lebih tinggi. Pernapasan Kussmaul (dalam dan cepat) dan bau napas seperti buah (aseton) khas untuk KAD. Tanda dehidrasi (takikardia, hipotensi, turgor kulit menurun) ditemukan pada keduanya, namun umumnya lebih berat pada SHH.
Tabel Kunci:
Tabel 1: Kriteria Diagnosis KAD dan SHH (Adaptasi ADA 2024)
Parameter | KAD Ringan | KAD Sedang | KAD Berat | SHH |
Glukosa Plasma | ≥200 mg/dL (atau riwayat DM) | ≥200 mg/dL (atau riwayat DM) | ≥200 mg/dL (atau riwayat DM) | >600 mg/dL |
β-Hidroksibutirat Darah | 3.0–6.0 mmol/L | 3.0–6.0 mmol/L | >6.0 mmol/L | <3.0 mmol/L (atau ketonuria <2+) |
pH Vena | >7.25 hingga <7.30 | 7.0–7.25 | <7.0 | >7.30 |
Bikarbonat Serum (mmol/L) | 15–18 | 10 hingga <15 | <10 | >18 |
Osmolalitas Efektif (mOsm/kg) | Variabel | Variabel | Variabel | ≥320 |
Status Mental | Sadar | Sadar/Mengantuk | Stupor/Koma | Stupor/Koma |
Tingkat Perawatan Disarankan | Ruang Rawat Biasa/Observasi | Unit Perawatan Step-Down/Intermediate | Unit Perawatan Intensif (ICU) | Unit Perawatan Intensif (ICU) |
*Tabel ini memberikan ringkasan cepat bagi dokter umum untuk membedakan KAD (berdasarkan derajat keparahan) dan SHH sesuai kriteria ADA 2024 terbaru, yang menekankan β-HB dan kriteria asidosis.*
Terapi Insulin Intravena Awal: Memulai dengan Tepat
Terapi insulin merupakan salah satu pilar utama dalam manajemen KAD dan SHH, bertujuan untuk menekan produksi glukosa dan keton, serta meningkatkan utilisasi glukosa perifer. Namun, inisiasi terapi insulin memerlukan perhatian khusus terkait kondisi hidrasi dan kadar kalium pasien.
Prasyarat Pemberian Insulin: Pemberian insulin intravena hanya boleh dimulai setelah :
Resusitasi cairan intravena awal telah dimulai. Pemberian cairan bertujuan memperbaiki volume intravaskular, perfusi jaringan, dan fungsi ginjal.
Kadar kalium serum dipastikan ≥3.3 mEq/L.
Penting untuk memahami hubungan sebab-akibat ini: KAD/SHH menyebabkan deplesi kalium total tubuh akibat diuresis osmotik dan pergeseran kalium keluar sel (pada KAD karena asidosis). Kadar kalium serum awal bisa normal atau bahkan tinggi, menutupi defisit total tubuh. Insulin bekerja memasukkan kalium ke dalam sel. Jika insulin diberikan saat kalium serum sudah rendah (<3.3 mEq/L) atau sebelum defisit cairan terkoreksi (yang juga akan menurunkan kalium serum), dapat terjadi hipokalemia berat yang berakibat fatal (aritmia jantung, kelemahan otot pernapasan). Oleh karena itu, memeriksa kalium dan memulai cairan sebelum insulin adalah langkah keamanan kritis.
Jenis dan Rute Insulin: Jenis insulin yang direkomendasikan adalah Insulin regular (short-acting) human yang diberikan melalui infus intravena kontinu (continuous IV infusion). Rute IV dipilih karena memiliki waktu paruh pendek, onset cepat, dan memungkinkan titrasi dosis yang mudah sesuai respons pasien.
Dosis Awal Infus Insulin:
KAD: Dosis awal yang direkomendasikan adalah infus kontinu dengan kecepatan tetap 0.1 unit/kgBB/jam.
SHH: Pada SHH murni (tanpa ketoasidosis signifikan), dosis awal yang direkomendasikan lebih rendah, yaitu 0.05 unit/kgBB/jam. Jika terdapat ketosis/asidosis signifikan (gambaran KAD/SHH campuran), gunakan dosis 0.1 unit/kgBB/jam. Dosis lebih rendah pada SHH bertujuan untuk menurunkan glukosa dan osmolalitas secara lebih perlahan guna mencegah komplikasi neurologis, mengingat resistensi insulin pada SHH umumnya tidak seberat pada KAD.
Bolus Insulin Awal: Pedoman ADA 2024 menyebutkan beberapa protokol menggunakan bolus IV awal 0.1 unit/kg, terutama jika ada antisipasi keterlambatan memulai infus kontinu. Namun, beberapa penelitian menunjukkan bolus mungkin tidak diperlukan jika infus kontinu dengan dosis adekuat (misalnya, 0.1 atau 0.14 unit/kg/jam) dapat segera dimulai. Selain itu, bolus dikaitkan dengan risiko hipoglikemia yang lebih tinggi dan potensi perburukan syok atau edema serebral. Oleh karena itu, secara umum, pemberian bolus awal sebaiknya dihindari jika infus kontinu dapat dimulai dengan cepat sesuai dosis yang direkomendasikan, namun tetap ikuti protokol institusi setempat.
Persiapan Infus Insulin: Insulin regular dilarutkan dalam NaCl 0.9% dengan konsentrasi standar, misalnya 1 unit/mL (contoh: 100 unit insulin regular dalam 100 mL NaCl 0.9%).
Pemantauan dan Titrasi Infus Insulin
Manajemen insulin pada krisis hiperglikemia adalah proses dinamis yang memerlukan pemantauan ketat dan penyesuaian dosis berkelanjutan.
Frekuensi Pemantauan: Lakukan pemantauan glukosa darah kapiler (GDK) setiap 1-2 jam. Periksa elektrolit (terutama K+), bikarbonat, dan pH (melalui GDA Vena) setiap 2-4 jam pada fase awal terapi, atau lebih sering sesuai kondisi klinis. Pemantauan keton (idealnya β-HB darah) juga dilakukan setiap 2-4 jam untuk menilai resolusi KAD.
Target Penurunan Glukosa:
KAD: Target penurunan GDK adalah 50-70 mg/dL/jam. Perlu diingat bahwa resusitasi cairan saja sudah dapat menurunkan GDK awal.
SHH: Target penurunan GDK lebih lambat, yaitu tidak melebihi 90-120 mg/dL/jam. Pada SHH, pemantauan osmolalitas serum juga penting, dengan target penurunan 3-8 mOsm/kg/jam.
Rasional Perbedaan Target: Penurunan glukosa dan osmolalitas yang terlalu cepat pada SHH (>3-8 mOsm/kg/jam) dapat meningkatkan risiko edema serebral akibat pergeseran cairan osmotik yang drastis ke intraselular.
Logika Titrasi Insulin:
Jika target penurunan GDK tidak tercapai (misal, <50 mg/dL dalam jam pertama pada KAD): Pertama, pastikan status hidrasi adekuat. Jika hidrasi sudah optimal, pertimbangkan untuk meningkatkan kecepatan infus insulin (misal, menggandakan dosis selama 1 jam, lalu evaluasi ulang).
Ketika GDK mencapai ambang batas untuk penambahan dekstrosa (lihat bagian selanjutnya): Turunkan kecepatan infus insulin (misalnya menjadi 0.05 unit/kg/jam pada KAD, atau lebih rendah sesuai respons) untuk mempertahankan GDK dalam rentang target sambil terus mengatasi ketosis atau hiperosmolalitas.
Proses titrasi insulin ini bersifat dinamis. Tujuan awal adalah menurunkan GDK dengan cepat (namun terkontrol pada SHH), tetapi setelah GDK mendekati normal, fokus bergeser untuk mempertahankan kadar glukosa sedikit meningkat (dengan bantuan dekstrosa) agar insulin dapat terus bekerja menekan keton (KAD) atau menurunkan osmolalitas (SHH) tanpa menyebabkan hipoglikemia. Ini memerlukan evaluasi berkelanjutan terhadap GDK, status asam-basa, dan kadar keton.
Penambahan Dekstrosa: Mencegah Hipoglikemia
Penambahan dekstrosa ke dalam cairan infus adalah langkah penting untuk mencegah hipoglikemia saat terapi insulin dilanjutkan untuk mengatasi akar masalah metabolik KAD atau SHH.
Rasional: Tujuan utama penambahan dekstrosa adalah untuk menyediakan sumber glukosa eksogen sehingga infus insulin dapat dilanjutkan (meskipun dengan kecepatan lebih rendah) untuk menekan ketogenesis pada KAD atau menurunkan osmolalitas pada SHH, tanpa menyebabkan GDK turun terlalu rendah. Menghentikan insulin terlalu dini hanya karena GDK sudah turun dapat menyebabkan KAD atau SHH kambuh kembali.
Ambang Batas Glukosa untuk Memulai Dekstrosa:
KAD: Tambahkan dekstrosa ketika GDK mencapai sekitar 200-250 mg/dL (11.1-13.9 mmol/L).
SHH: Tambahkan dekstrosa ketika GDK mencapai sekitar 300 mg/dL (16.7 mmol/L). Ambang batas yang sedikit lebih tinggi pada SHH sejalan dengan fokus utama pada penurunan osmolalitas secara bertahap.
Konsentrasi Dekstrosa: Gunakan larutan dekstrosa 5% atau 10% yang ditambahkan ke dalam cairan pemeliharaan (misalnya, D5W dalam NaCl 0.45% atau D10W dalam NaCl 0.45%).
Rentang Target Glukosa Setelah Dekstrosa Ditambahkan: Setelah dekstrosa ditambahkan dan kecepatan insulin diturunkan (umumnya menjadi 0.05 unit/kg/jam atau disesuaikan), target GDK adalah mempertahankannya pada rentang sekitar 150-200 mg/dL untuk KAD dan 200-250 mg/dL untuk SHH hingga kriteria resolusi tercapai.
Tindakan menambahkan dekstrosa sambil menurunkan laju insulin adalah sebuah keseimbangan. Pada tahap ini, target bukan lagi mencapai normoglikemia secepat mungkin, melainkan mempertahankan hiperglikemia terkontrol yang memungkinkan insulin terus bekerja mengatasi gangguan metabolik primer (ketosis atau hiperosmolalitas) tanpa risiko hipoglikemia. Resolusi ketosis dan hiperosmolalitas seringkali membutuhkan waktu lebih lama daripada normalisasi glukosa.
Resolusi Krisis: Kapan Waktunya Transisi?
Transisi dari infus insulin IV ke rejimen insulin subkutan (SC) hanya boleh dilakukan setelah krisis hiperglikemia teratasi secara biokimiawi dan pasien stabil secara klinis serta mampu makan. Menghentikan infus IV terlalu dini berisiko tinggi menyebabkan kekambuhan.
Kriteria Resolusi KAD (ADA 2024 , JBDS ):
Kadar β-hidroksibutirat darah <0.6 mmol/L.
pH Vena ≥7.3.
Kadar bikarbonat serum ≥18 mmol/L (rekomendasi ADA).
Dan pasien secara klinis membaik dan mampu makan.
Penting: Anion gap dan ketonuria tidak boleh digunakan sebagai kriteria resolusi karena potensi ketidakakuratan (anion gap dipengaruhi hiperkloremia, ketonuria tidak merefleksikan β-HB secara langsung dan pembersihannya lambat).
Kriteria Resolusi SHH (ADA 2024 , JBDS ):
Osmolalitas serum (terukur atau terhitung) <300 mOsm/kg.
Glukosa darah <250 mg/dL (13.9 mmol/L) (rekomendasi ADA).
Perbaikan status mental/kognitif kembali ke kondisi sebelum sakit.
Status hidrasi/volume adekuat (misalnya, output urin ≥0.5 mL/kg/jam).
Faktor Klinis: Selain parameter biokimia, pasien harus dalam keadaan sadar penuh, hemodinamik stabil, dan mampu mentoleransi asupan oral sebelum transisi ke insulin SC.
Resolusi KAD dan SHH bersifat multifaset. Pada KAD, fokusnya adalah penghentian produksi keton dan koreksi asidosis, yang seringkali lebih lambat dari normalisasi glukosa. Pada SHH, fokusnya adalah koreksi hiperosmolalitas dan dehidrasi, yang ditandai dengan perbaikan status mental. Kesiapan klinis pasien, terutama kemampuan untuk makan secara konsisten, sangat penting untuk keberhasilan transisi ke insulin SC, karena rejimen SC memerlukan asupan makanan untuk mencegah hipoglikemia akibat insulin prandial.
Transisi ke Insulin Subkutan: Protokol Peralihan yang Aman
Setelah kriteria resolusi terpenuhi, langkah selanjutnya adalah transisi yang aman dari infus insulin IV ke rejimen insulin SC. Tujuannya adalah untuk mempertahankan kontrol glikemik dan mencegah kekambuhan KAD/SHH.
Waktu dan Tumpang Tindih (Overlap): Ini adalah langkah paling krusial. Berikan dosis pertama insulin SC 1-2 jam sebelum infus insulin IV dihentikan. Waktu paruh insulin regular IV sangat pendek (sekitar 20 menit), sementara insulin SC (baik basal maupun rapid-acting) memerlukan waktu untuk diserap dan mulai bekerja (1-4 jam untuk analog basal). Kegagalan melakukan overlap yang adekuat merupakan penyebab umum terjadinya hiperglikemia rebound dan kekambuhan KAD. Penggunaan pengingat pada rekam medis elektronik atau protokol order set yang spesifik dapat membantu mencegah kesalahan ini.
Pemilihan Rejimen SC: Rejimen basal-bolus menggunakan kombinasi analog insulin basal kerja panjang (glargine, detemir, degludec) dan analog insulin rapid-acting (lispro, aspart, glulisine) merupakan pilihan utama. Rejimen ini lebih fisiologis, fleksibel, dan dilaporkan memiliki risiko hipoglikemia pasca-transisi yang lebih rendah dibandingkan rejimen insulin human (NPH dan Regular). Jika analog tidak tersedia, rejimen NPH/Regular dapat digunakan dengan penyesuaian dosis yang cermat.
Perhitungan Total Dosis Harian (Total Daily Dose - TDD): Estimasi TDD insulin SC dapat dilakukan melalui beberapa pendekatan :
Berdasarkan Berat Badan (Pasien Insulin-Naïve): Dosis awal 0.5-0.6 unit/kgBB/hari. Pertimbangkan dosis lebih rendah (sekitar 0.3 unit/kgBB/hari) pada pasien usia lanjut, dengan gagal ginjal, atau risiko hipoglikemia tinggi.
Berdasarkan Kebutuhan Infus IV: TDD dapat diestimasi dari total kebutuhan insulin IV dalam beberapa jam terakhir saat kondisi stabil (misalnya, [rata-rata laju infus stabil dalam U/jam] x 24 jam). Namun, metode ini perlu kehati-hatian karena kebutuhan insulin IV dapat dipengaruhi banyak faktor (glukotoksisitas, cairan dekstrosa, nutrisi, dll.). Contoh perhitungan detail dapat dilihat pada sumber.
Berdasarkan Rejimen Rumah Sebelumnya: Jika pasien sudah menggunakan insulin sebelumnya, pertimbangkan TDD sebelum masuk RS, dengan penyesuaian berdasarkan HbA1c terakhir dan faktor pencetus krisis hiperglikemia.
Pembagian TDD: Umumnya, TDD dibagi menjadi 50% dosis basal dan 50% dosis bolus (prandial). Dosis bolus selanjutnya dibagi lagi untuk setiap kali makan.
Memulai Insulin Basal: Berikan dosis insulin basal yang telah dihitung (misal, glargine U100 atau detemir) 1-2 jam sebelum infus IV dihentikan. Dosis awal yang direkomendasikan adalah 0.15-0.3 unit/kg.
Memulai Insulin Bolus: Berikan insulin rapid-acting sesaat sebelum makan pertama setelah infus IV dihentikan. Sertakan dosis koreksi untuk mengatasi hiperglikemia pra-makan berdasarkan faktor sensitivitas insulin (Insulin Sensitivity Factor - ISF) pasien.
Pemantauan dan Penyesuaian Lanjutan: Setelah transisi, pemantauan GDK tetap penting. Lakukan penyesuaian dosis insulin basal dan bolus secara berkala berdasarkan hasil pemantauan GDK. Target GDK pra-makan umumnya 90-130 mg/dL. Contoh penyesuaian: naikkan dosis insulin basal malam sebanyak 1-2 unit setiap 3 hari jika GDK puasa masih tinggi.
Perencanaan Pulang: Edukasi pasien mengenai penggunaan insulin, aturan saat sakit (sick day rules), pemantauan GDK mandiri, serta tanda bahaya KAD/SHH sangat penting untuk mencegah kekambuhan. Pastikan pasien memiliki akses ke insulin dan alat pemantauan, serta jadwal kontrol yang jelas.
Kesimpulan
Penatalaksanaan insulin pada krisis hiperglikemia (KAD dan SHH) memerlukan pendekatan sistematis dan berbasis bukti. Kunci keberhasilan terletak pada Diagnosis dan Terapi Diabetes yang tepat waktu, dimulai dengan identifikasi kriteria diagnosis KAD atau SHH, diikuti inisiasi terapi cairan yang adekuat sebelum memulai infus insulin intravena dengan Dosis Insulin KAD atau SHH yang sesuai (0.1 U/kg/jam untuk KAD, 0.05 U/kg/jam untuk SHH murni), dengan selalu memastikan kadar kalium aman (≥3.3 mEq/L).
Pemantauan GDK, elektrolit, dan status asam-basa yang ketat menjadi dasar titrasi insulin dan penambahan dekstrosa pada waktu yang tepat untuk mencegah hipoglikemia sambil terus mengatasi ketosis atau hiperosmolalitas. Transisi ke insulin subkutan hanya boleh dilakukan setelah kriteria resolusi biokimiawi dan klinis terpenuhi, dengan memastikan adanya periode tumpang tindih (overlap) 1-2 jam antara penghentian infus IV dan pemberian insulin SC basal-bolus.
Dokter umum memegang peranan vital dalam mengenali kondisi gawat darurat ini, memulai tata laksana awal sesuai pedoman, dan berkoordinasi dengan dokter spesialis. Mengacu pada pedoman klinis terkini, seperti dari ADA , akan membantu memastikan penanganan yang optimal dan aman bagi pasien. Upaya pencegahan kekambuhan melalui edukasi pasien mengenai manajemen diabetes saat sakit dan kepatuhan terapi menjadi aspek penting dalam perawatan jangka panjang.
Referensi
Hyperglycemic Crises in Adult Patients With Diabetes - PMC - PubMed Central, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC2699725/
Hyperglycemic Crises in Adults With Diabetes: A Consensus Report, diakses April 17, 2025, https://diabetesjournals.org/care/article/47/8/1257/156808/Hyperglycemic-Crises-in-Adults-With-Diabetes-A
Hyperglycemic Crises: Diabetic Ketoacidosis and Hyperglycemic Hyperosmolar State - Endotext - NCBI Bookshelf, diakses April 17, 2025, https://www.ncbi.nlm.nih.gov/books/NBK279052/
Comprehensive review of diabetic ketoacidosis: an update - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10289692/
Adult Diabetic Ketoacidosis - StatPearls - NCBI Bookshelf, diakses April 17, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560723/
Diabetic Ketoacidosis: Evaluation and Treatment - PubMed, diakses April 17, 2025, https://pubmed.ncbi.nlm.nih.gov/39556629/
Management of Hyperglycemic Crises: Diabetic ketoacidosis and hyperglycemic hyperosmolar state - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6535398/
Management of Diabetic Ketoacidosis in Adults: A Narrative Review - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7485658/
Emergencies in diabetic patients in the primary care setting - PubMed, diakses April 17, 2025, https://pubmed.ncbi.nlm.nih.gov/17088157/
Just the Facts: Diagnosis and treatment of diabetic ketoacidosis in the emergency department - PubMed, diakses April 17, 2025, https://pubmed.ncbi.nlm.nih.gov/31724932/
Hyperglycemic Crises in Adult Patients With Diabetes: A consensus statement from the American Diabetes Association, diakses April 17, 2025, https://diabetesjournals.org/care/article/29/12/2739/26342/Hyperglycemic-Crises-in-Adult-Patients-With
Overlap of diabetic ketoacidosis and hyperosmolar hyperglycemic state - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9669841/
Hyperglycemic Crises in Adults With Diabetes: A Consensus Report - PubMed, diakses April 17, 2025, https://pubmed.ncbi.nlm.nih.gov/39052901/
Hyperglycemic crises in adults: A look at the 2024 consensus report - PubMed, diakses April 17, 2025, https://pubmed.ncbi.nlm.nih.gov/40032308/
Hyperosmolar Hyperglycemic State: A Historic Review of the Clinical Presentation, Diagnosis, and Treatment | Diabetes Care, diakses April 17, 2025, https://diabetesjournals.org/care/article/37/11/3124/29226/Hyperosmolar-Hyperglycemic-State-A-Historic-Review
Hyperglycemic crises in adults: A look at the 2024 consensus report, diakses April 17, 2025, https://www.ccjm.org/content/92/3/152
Diabetic ketoacidosis: update on management - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC6771342/
Treatment of Diabetic Ketoacidosis (DKA)/Hyperglycemic Hyperosmolar State (HHS): Novel Advances in the Management of Hyperglycemic Crises (UK Versus USA) - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5375966/
Management of Hyperosmolar Hyperglycaemic State (HHS) in Adults: An updated guideline from the Joint British Diabetes Societies (JBDS) for Inpatient Care Group - PubMed Central, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10107355/
Hyperglycemic Hyperosmolar State - Endotext - NCBI Bookshelf, diakses April 17, 2025, https://www.ncbi.nlm.nih.gov/books/NBK278976/
Diabetic Ketoacidosis: Clinical Characteristics and Precipitating Factors - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7606188/
Management of adult diabetic ketoacidosis - PMC - PubMed Central, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4085289/
Updates in the Management of Hyperglycemic Crisis - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC10012093/
Too much of a good thing: Management of diabetic ketoacidosis in adults - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3264012/
Insulin - StatPearls - NCBI Bookshelf, diakses April 17, 2025, https://www.ncbi.nlm.nih.gov/books/NBK560688/
Hyperosmolar hyperglycemic state (HHS) - EMCrit Project, diakses April 17, 2025, https://emcrit.org/ibcc/hhs/
Evaluation of Insulin Infusion Rates for the Treatment of Diabetic ..., diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8983016/
Initial Management of Severe Hyperglycemia in Type 2 Diabetes - Endotext - NCBI, diakses April 17, 2025, https://www.ncbi.nlm.nih.gov/books/NBK278997/
Effect of the Concomitant Use of Subcutaneous Basal Insulin and Intravenous Insulin Infusion in the Treatment of Severe Hyperglycemic Patients - Endocrinology and Metabolism, diakses April 17, 2025, https://www.e-enm.org/journal/view.php?number=2299
Transition From Intravenous to Subcutaneous Insulin: Effectiveness and safety of a standardized protocol and predictors of outcome in patients with acute coronary syndrome - PMC, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3120201/
Improving Intravenous and Subcutaneous Insulin Overlap During Treatment of Diabetic Ketoacidosis, diakses April 17, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11141259/