Panduan Komprehensif Diagnosis Varikokel Menggunakan Ultrasonografi Doppler untuk Praktisi Klinis: Dari Protokol hingga Implikasi Terapeutik
27 Feb 2026 • radiologi
Deskripsi
Memahami Varikokel: Dari Patofisiologi hingga Implikasi Klinis
Varikokel merupakan salah satu kondisi urologis yang paling sering dijumpai dalam praktik klinis, terutama dalam konteks evaluasi infertilitas pria. Pemahaman yang mendalam mengenai definisi, epidemiologi, dan patofisiologi kondisi ini menjadi fondasi krusial bagi dokter umum untuk dapat melakukan diagnosis awal yang akurat dan menentukan langkah manajemen yang tepat.

1.1. Definisi dan Epidemiologi: Beban Klinis yang Signifikan
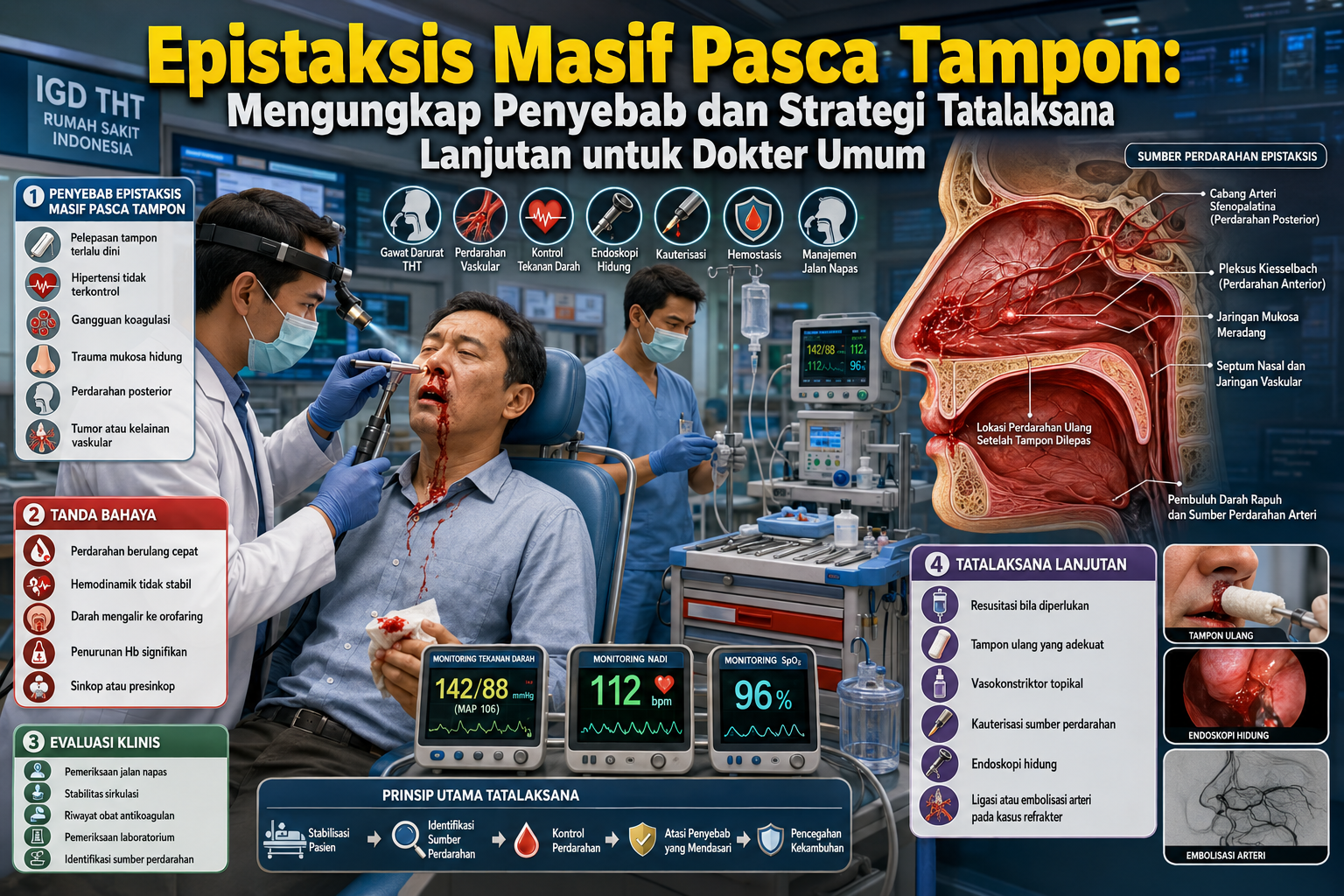
Varikokel secara definitif adalah dilatasi dan tortuositas (kelokan abnormal) dari pleksus vena pampiniformis, yaitu jaringan vena yang berfungsi mengalirkan darah dari testis. Secara klinis, kondisi ini sering dideskripsikan sebagai massa lunak di dalam skrotum yang terasa seperti "sekantong cacing" (bag of worms) saat palpasi.
Prevalensi varikokel menunjukkan beban klinis yang signifikan. Studi epidemiologis secara konsisten melaporkan bahwa varikokel ditemukan pada sekitar 15% dari populasi pria sehat secara umum. Angka ini meningkat secara dramatis pada kelompok pria yang mencari evaluasi untuk masalah kesuburan. Diperkirakan 35% hingga 40% pria dengan infertilitas primer (pasangan yang belum pernah memiliki anak) dan hingga 80% pria dengan infertilitas sekunder (pasangan yang sebelumnya pernah memiliki anak tetapi mengalami kesulitan untuk kehamilan berikutnya) didiagnosis dengan varikokel. Data ini menggarisbawahi peran varikokel sebagai penyebab infertilitas pria yang paling umum dan, yang terpenting, dapat dikoreksi melalui intervensi.
Mayoritas kasus varikokel, sekitar 90%, terjadi secara unilateral di sisi kiri. Preponderansi ini bukan kebetulan, melainkan hasil dari perbedaan anatomi drainase vena antara sisi kiri dan kanan. Varikokel yang terisolasi di sisi kanan sangat jarang terjadi dan harus dianggap sebagai tanda bahaya (red flag) yang memerlukan investigasi lebih lanjut untuk menyingkirkan kemungkinan adanya patologi retroperitoneal, seperti massa atau tumor yang menekan vena.
1.2. Patofisiologi Kerusakan Testis: Rantai Kausal dari Dilatasi Vena ke Disfungsi Seluler
Kerusakan fungsi testis akibat varikokel bukanlah kejadian tunggal, melainkan sebuah kaskade patologis yang dimulai dari anomali anatomi dan berujung pada disfungsi seluler. Memahami rantai kausal ini sangat penting untuk mengapresiasi mengapa pencitraan USG Doppler menjadi alat yang sangat berharga.
Faktor Anatomi dan Hemodinamik:
Penyebab utama predominasi varikokel di sisi kiri dapat dijelaskan oleh beberapa teori utama yang saling melengkapi:
Sudut Drainase Vena: Vena spermatika interna kiri bermuara ke vena renalis kiri pada sudut tegak lurus (90 derajat). Konfigurasi ini menciptakan kolom tekanan hidrostatik yang lebih tinggi dibandingkan dengan sisi kanan, di mana vena spermatika interna kanan bermuara langsung ke vena cava inferior pada sudut miring (oblique), yang memungkinkan aliran darah lebih lancar.
Inkompetensi Katup Vena: Banyak pria dengan varikokel memiliki katup vena yang tidak kompeten atau bahkan tidak ada sama sekali di dalam vena spermatika. Kegagalan katup ini memungkinkan terjadinya aliran darah retrograde (aliran balik) dari vena renalis atau vena cava kembali ke pleksus pampiniformis, terutama saat terjadi peningkatan tekanan intra-abdomen.
Fenomena "Nutcracker": Pada beberapa individu, vena renalis kiri terkompresi di antara arteri mesenterika superior dan aorta abdominal. Kompresi ini, yang dikenal sebagai fenomena "Nutcracker", meningkatkan tekanan di dalam vena renalis kiri, yang kemudian diteruskan ke vena spermatika kiri, menyebabkan dilatasi dan refluks.
Mekanisme Kerusakan Testis:
Kombinasi dari faktor-faktor di atas menyebabkan stasis (penumpukan) darah dan aliran balik di pleksus pampiniformis, yang menciptakan lingkungan mikro yang toksik bagi testis melalui beberapa mekanisme:
Hipertermia Skrotum: Pleksus pampiniformis yang normal berfungsi sebagai mekanisme pertukaran panas countercurrent, mendinginkan darah arteri sebelum mencapai testis. Pada varikokel, penumpukan darah vena yang lebih hangat mengganggu sistem ini, menyebabkan peningkatan suhu intratestikular. Spermatogenesis sangat sensitif terhadap suhu, dan peningkatan suhu sekecil apapun dapat merusak produksi dan maturasi sperma.
Stres Oksidatif dan Hipoksia: Stasis vena menyebabkan penurunan aliran darah arteri ke testis (hipoperfusi), yang mengakibatkan kondisi hipoksia (kekurangan oksigen). Lingkungan hipoksik ini memicu produksi berlebih dari Reactive Oxygen Species (ROS). Tingkat ROS yang tinggi menyebabkan stres oksidatif, yang merusak membran sel sperma dan, yang lebih penting, menyebabkan fragmentasi DNA sperma, yang secara langsung terkait dengan infertilitas.
Refluks Metabolit Toksik: Aliran darah retrograde dari vena renalis dan kelenjar adrenal kiri dapat membawa metabolit, seperti katekolamin dan kortisol, langsung ke lingkungan testis. Paparan terhadap metabolit ini dalam konsentrasi tinggi dapat bersifat toksik bagi sel-sel testis.
Dampak Hormonal: Varikokel juga terbukti dapat mengganggu fungsi sel Leydig di testis, yang bertanggung jawab untuk produksi testosteron. Penurunan kadar testosteron ini dapat lebih lanjut memperburuk spermatogenesis dan dapat menjadi lebih nyata pada pria yang lebih tua.
Tingginya prevalensi varikokel pada pria dengan infertilitas sekunder (hingga 80%) menyiratkan bahwa varikokel bukanlah kondisi statis, melainkan dapat menyebabkan penurunan fungsi testis yang progresif dari waktu ke waktu. Ini adalah poin klinis yang krusial: seorang pria yang sebelumnya subur dan kini mengalami kesulitan untuk memiliki anak harus dievaluasi secara cermat untuk kemungkinan adanya varikokel. Hal ini menantang gagasan bahwa varikokel hanya relevan pada awal masa dewasa dan menekankan pentingnya deteksi dan manajemen yang tepat untuk mencegah kerusakan lebih lanjut.
Protokol Pemeriksaan USG Skrotum pada Kasus Suspek Varikokel: Upaya Menuju Standardisasi
Meskipun pemeriksaan fisik adalah langkah awal dalam diagnosis varikokel, ultrasonografi (USG) Doppler telah menjadi modalitas pencitraan pilihan karena kemampuannya untuk memberikan penilaian objektif dan kuantitatif. Namun, nilai diagnostik dari pemeriksaan USG sangat bergantung pada pelaksanaan protokol yang benar dan terstandarisasi.
2.1. Indikasi Klinis untuk Pemeriksaan USG: Kapan Harus Meminta Pencitraan?
Terdapat perdebatan dalam pedoman internasional mengenai penggunaan rutin USG untuk varikokel. Pedoman Eropa (European Association of Urology) cenderung merekomendasikan penggunaan USG untuk mengkonfirmasi keberadaan varikokel yang teraba secara klinis. Sebaliknya, pedoman Amerika (American Urological Association) umumnya tidak merekomendasikan skrining USG rutin untuk mencari varikokel subklinis (yang tidak teraba) pada populasi umum atau pada evaluasi infertilitas awal.
Meskipun demikian, terdapat konsensus yang kuat mengenai situasi di mana USG sangat diindikasikan dan memberikan nilai tambah yang signifikan:
Pemeriksaan Fisik yang Tidak Meyakinkan atau Sulit: Pada pasien dengan obesitas, skrotum yang kecil, dinding skrotum yang tebal, atau adanya hidrokel yang menyertai, palpasi untuk mendeteksi varikokel bisa menjadi sangat sulit. Dalam kasus ini, USG menjadi alat yang esensial untuk diagnosis definitif.
Riwayat Operasi Skrotum atau Inguinal: Jaringan parut dari operasi sebelumnya dapat mengaburkan temuan pemeriksaan fisik, sehingga USG diperlukan untuk evaluasi yang akurat, terutama untuk mendeteksi varikokel rekuren.
Evaluasi Volume Testis: USG memberikan pengukuran volume testis yang jauh lebih akurat dibandingkan dengan orkidometer Prader. Ini penting karena atrofi testis ipsilateral adalah indikasi signifikan untuk intervensi, terutama pada remaja.
Nyeri Skrotum: Ketika pasien mengeluhkan nyeri skrotum, USG diperlukan tidak hanya untuk mengevaluasi varikokel sebagai kemungkinan penyebab, tetapi juga untuk menyingkirkan patologi lain seperti epididimitis, torsio, atau tumor.
2.2. Teknik Pemeriksaan Standar Emas: Panduan Langkah-demi-Langkah
Kurangnya konsensus global mengenai protokol pemeriksaan yang seragam telah menjadi sumber variabilitas dalam literatur medis. Namun, berdasarkan bukti-bukti yang ada, sebuah protokol "praktik terbaik" dapat disintesis untuk memaksimalkan akurasi diagnostik. Seorang dokter umum harus memahami komponen-komponen ini untuk dapat menilai kualitas laporan USG yang diterima.
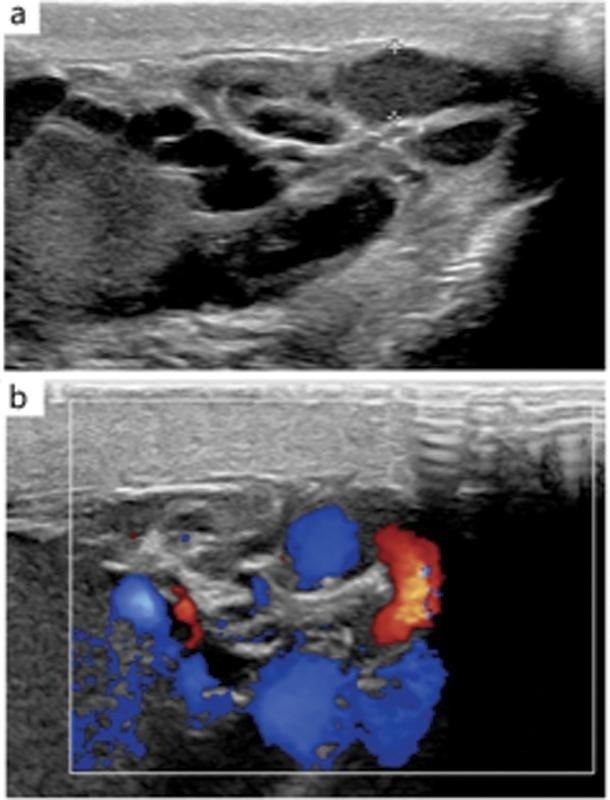
Gambar 1. USG evaluasi dari pasien varikokel kiri
Peralatan: Pemeriksaan harus dilakukan menggunakan transduser linear frekuensi tinggi (biasanya >7.5 MHz). Frekuensi tinggi memberikan resolusi spasial yang superior, yang penting untuk memvisualisasikan struktur vena kecil di dalam pleksus pampiniformis dengan jelas.
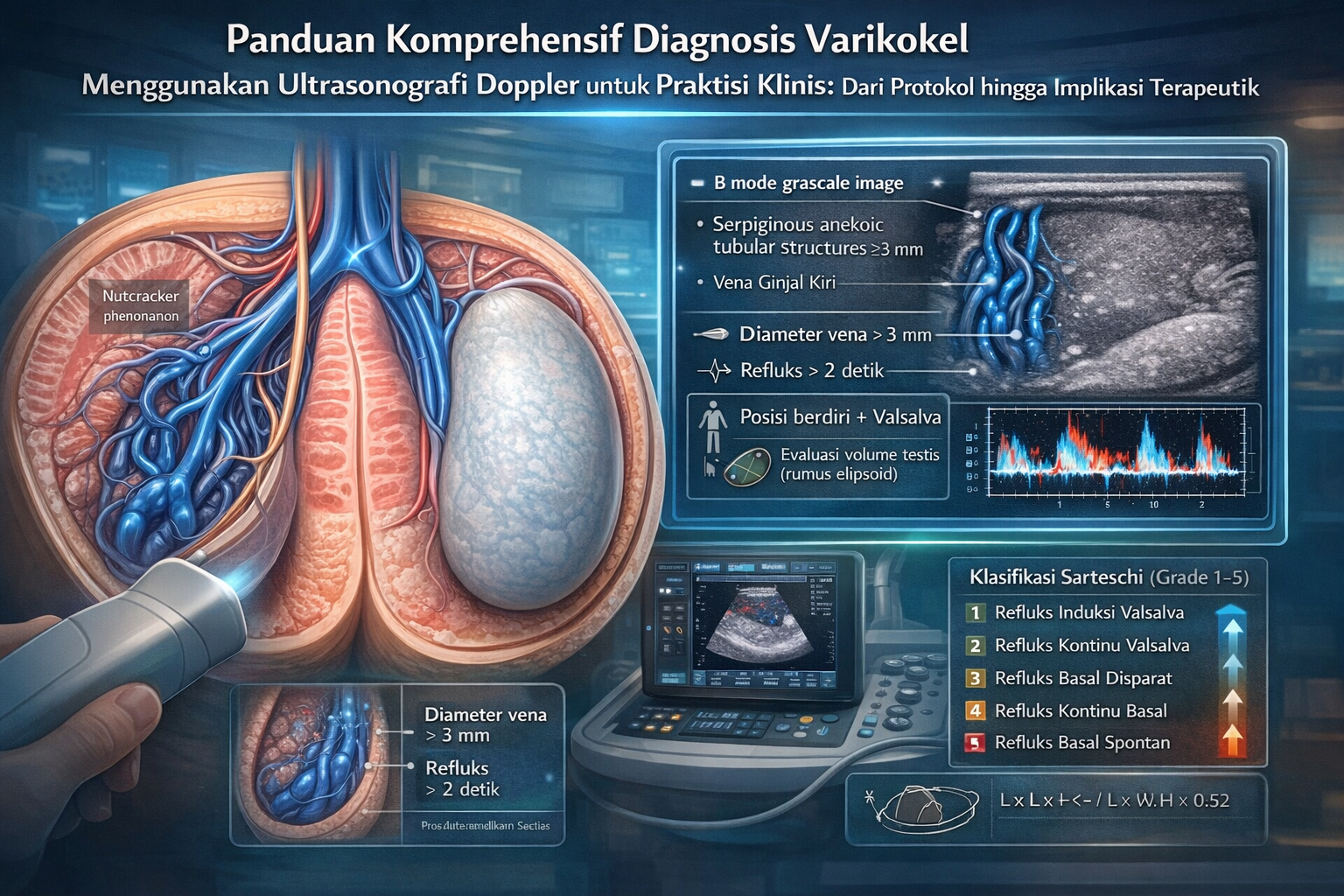
Posisi Pasien (Kunci Diagnosis): Pemeriksaan harus selalu dilakukan dalam dua posisi: terlentang (supine) dan berdiri (upright). Ini adalah langkah yang tidak bisa ditawar. Dalam posisi terlentang, tekanan hidrostatik minimal, dan varikokel ringan hingga sedang mungkin tidak terlihat atau tampak jauh lebih kecil. Posisi berdiri memanfaatkan gravitasi untuk meningkatkan tekanan hidrostatik, menyebabkan dilatasi vena yang maksimal dan membuat varikokel lebih mudah diidentifikasi. Laporan USG yang tidak menyebutkan pemeriksaan dalam posisi berdiri harus ditafsirkan dengan hati-hati, karena kemungkinan besar telah meremehkan tingkat keparahan varikokel.
Manuver Valsalva (Tes Fungsional): Pada kedua posisi (terlentang dan berdiri), pasien harus diinstruksikan untuk melakukan manuver Valsalva (mengejan sambil menahan napas selama beberapa detik). Manuver ini secara dramatis meningkatkan tekanan intra-abdomen, yang diteruskan ke sistem vena. Pada individu dengan katup vena yang inkompeten, manuver ini akan memprovokasi atau memperburuk aliran darah retrograde (refluks), yang merupakan ciri khas hemodinamik dari varikokel. Manuver Valsalva mengubah pemeriksaan dari sekadar pengamatan anatomi menjadi tes fungsional yang dinamis untuk menilai kompetensi katup vena.
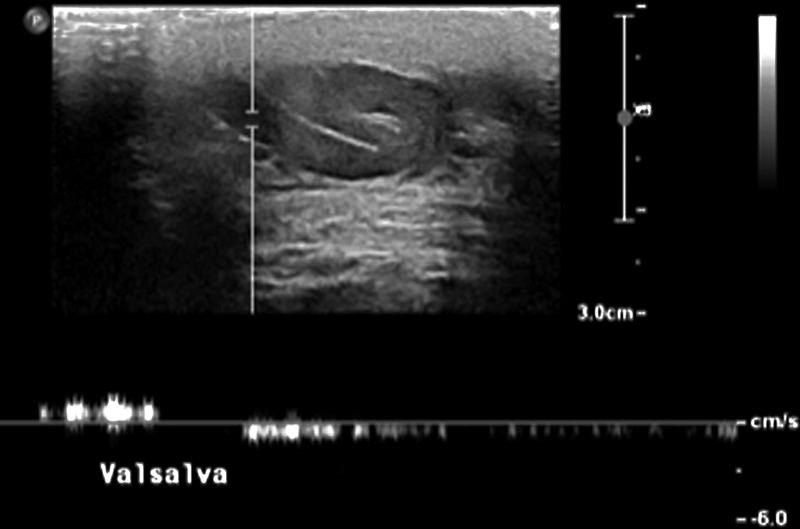
Gambar 2. Variciccel kiri, Gelombang USG doppler menunjukkan aliran balik dengan valsava
Area Pengukuran: Pemeriksaan harus mencakup evaluasi bilateral pada funikulus spermatikus dari kanalis inguinalis hingga ke testis. Pengukuran diameter vena harus dilakukan pada vena terlebar yang dapat diidentifikasi, yang seringkali ditemukan di area superior atau peritestikular. Beberapa studi menyarankan bahwa lokasi pengukuran yang paling konsisten dan dapat direproduksi adalah setinggi kepala epididimis.
Memahami protokol ideal ini memberdayakan dokter umum untuk menjadi konsumen informasi diagnostik yang cerdas. Jika sebuah laporan USG tidak secara eksplisit menyatakan bahwa pemeriksaan dilakukan dalam posisi berdiri dan dengan manuver Valsalva, dokter harus menyadari potensi adanya temuan negatif palsu atau penilaian yang kurang akurat.
Interpretasi Kuantitatif Temuan Sonografi untuk Diagnosis Varikokel
Diagnosis varikokel menggunakan USG tidak hanya bersifat kualitatif ("terlihat vena melebar"), tetapi juga kuantitatif. Penggunaan parameter numerik yang objektif meningkatkan akurasi, reprodusibilitas, dan memungkinkan klasifikasi keparahan yang lebih baik. Diagnosis yang kuat bergantung pada konstelasi temuan dari berbagai modalitas USG.
3.1. Penilaian B-Mode: Diameter Pleksus Pampiniformis
Pada B-mode atau grayscale ultrasound, varikokel tampak sebagai kumpulan struktur tubular (seperti tabung), anekoik (hitam), dan serpiginosa (berkelok-kelok) di dekat aspek superior dan lateral testis. Parameter kuantitatif utama yang dinilai adalah diameter vena terbesar dalam pleksus pampiniformis. Meskipun terdapat beberapa variasi dalam literatur, ambang batas diameter yang paling umum diterima dan direkomendasikan untuk mendiagnosis varikokel adalah ≥3 mm. Pengukuran ini idealnya dilakukan saat pasien dalam posisi berdiri dan melakukan manuver Valsalva untuk memastikan dilatasi maksimal.
Penting untuk dicatat bahwa beberapa studi telah melaporkan ambang batas yang berbeda. Misalnya, beberapa penelitian menemukan bahwa diameter >2.95 mm selama Valsalva memiliki sensitivitas dan spesifisitas 84% untuk mendeteksi varikokel yang teraba secara klinis , sementara yang lain mengusulkan nilai potong serendah 2.45 mm. Variasi ini menyoroti pentingnya tidak hanya berpegang pada satu angka absolut, tetapi juga mempertimbangkan konteks pemeriksaan secara keseluruhan (posisi pasien, manuver) dan temuan Doppler.
3.2. Analisis Color & Spectral Doppler: Kuantifikasi Refluks Vena
Jika penilaian B-mode mengevaluasi aspek struktural (dilatasi), maka Doppler ultrasound mengevaluasi aspek fungsional (hemodinamik). Deteksi dan kuantifikasi aliran darah retrograde (refluks) adalah pilar kedua dalam diagnosis varikokel.
Color Doppler memberikan visualisasi langsung dari aliran darah. Saat pasien melakukan manuver Valsalva, adanya refluks akan terlihat sebagai perubahan warna yang tiba-tiba pada pembuluh darah (misalnya, aliran yang tadinya berwarna biru menjauhi transduser, berubah menjadi merah menuju transduser), yang menandakan pembalikan arah aliran.
Spectral Doppler memberikan analisis kuantitatif yang lebih presisi. Dengan menempatkan gerbang sampel di dalam vena yang dicurigai, spektrum aliran dapat direkam. Refluks akan muncul sebagai gelombang aliran di bawah garis dasar (baseline). Parameter diagnostik utama di sini adalah durasi refluks. Menurut pedoman dari European Society of Urogenital Radiology (ESUR), refluks yang berlangsung lebih dari 2 detik selama manuver Valsalva dianggap patologis. Beberapa studi lain menggunakan ambang batas yang sedikit lebih rendah, yaitu >1 detik.
3.3. Pengukuran Volume Testis: Indikator Kerusakan Fungsional
Dampak jangka panjang dari lingkungan patologis yang diciptakan oleh varikokel adalah kerusakan parenkim testis, yang secara klinis bermanifestasi sebagai hipotrofi atau atrofi testis ipsilateral. Oleh karena itu, pengukuran volume testis adalah bagian integral dari evaluasi USG pada kasus varikokel.
Volume testis dihitung menggunakan formula matematika berdasarkan tiga pengukuran diameter (panjang, lebar, tinggi). Dua formula yang paling umum digunakan adalah:
Formula Elipsoid: V=Panjang×Lebar×Tinggi×0.52
Formula Lambert: V=Panjang×Lebar×Tinggi×0.71
Penting bagi klinisi untuk mengetahui formula mana yang digunakan oleh departemen radiologi, karena volume yang dihitung dengan formula Lambert secara konsisten sekitar 27% lebih besar daripada yang dihitung dengan formula elipsoid. Sebagai acuan umum menggunakan formula elipsoid, volume testis di bawah 12 mL dapat dianggap sebagai hipotrofi. Selain volume absolut, perbedaan volume antara kedua testis juga merupakan indikator penting. Perbedaan volume lebih dari 20% antara testis yang terkena dan testis kontralateral dianggap signifikan secara klinis.
Diagnosis varikokel yang komprehensif seharusnya tidak bergantung pada satu parameter tunggal, melainkan pada konstelasi temuan kuantitatif yang mencakup dilatasi vena (struktur), refluks berkepanjangan (disfungsi hemodinamik), dan potensi dampak pada volume testis (kerusakan fungsional).
Tabel 1: Ringkasan Kriteria Diagnostik USG. Kriteria Diagnostik USG Kuantitatif pada Varikokel
Parameter | Modalitas | Kondisi Pemeriksaan | Ambang Batas Patologis |
Diameter Vena Maksimal | B-Mode | Berdiri, dengan Manuver Valsalva | ≥ 3.0 mm (Konsensus Umum) |
Durasi Refluks Vena | Doppler Spektral | Berdiri, dengan Manuver Valsalva | > 2 detik |
Hipotrofi Testis | B-Mode | Istirahat | Volume < 12 mL (Elipsoid) atau Perbedaan Volume > 20% |
Sistem Klasifikasi Varikokel: Menjembatani Temuan Klinis dan Sonografi
Setelah diagnosis varikokel ditegakkan, langkah selanjutnya adalah menentukan tingkat keparahannya. Klasifikasi yang akurat penting untuk stratifikasi risiko, perencanaan manajemen, dan memberikan informasi prognostik. Terdapat dua pendekatan utama untuk klasifikasi: klinis (berdasarkan palpasi) dan sonografis (berdasarkan temuan USG).
4.1. Tinjauan Klasifikasi: Klinis vs. Sonografi
Klasifikasi Klinis (Dubin & Amelar / WHO):
Sistem ini, yang merupakan standar dalam pemeriksaan fisik, bersifat subjektif dan sangat bergantung pada pengalaman pemeriksa. Varikokel diklasifikasikan menjadi tiga grade berdasarkan palpasi saat pasien berdiri 1:
Grade 1: Varikokel tidak teraba saat istirahat, tetapi menjadi teraba saat pasien melakukan manuver Valsalva.
Grade 2: Varikokel mudah teraba saat istirahat (tanpa manuver Valsalva), tetapi tidak terlihat secara kasat mata.
Grade 3: Varikokel besar yang sudah terlihat melalui kulit skrotum bahkan sebelum palpasi.
Selain itu, terdapat kategori subklinis, yaitu varikokel yang tidak teraba sama sekali bahkan dengan manuver Valsalva, tetapi terdeteksi pada pemeriksaan USG.7
Klasifikasi Sonografi:
Untuk mengatasi subjektivitas pemeriksaan fisik, berbagai sistem klasifikasi berbasis USG telah diusulkan. Namun, banyaknya sistem yang ada (misalnya, Sarteschi, Chiou, Hirsh) dengan metodologi dan kriteria yang berbeda telah menciptakan kebingungan dalam literatur medis dan praktik klinis.13 Hal ini menggarisbawahi perlunya adopsi sistem klasifikasi yang seragam dan komprehensif.
4.2. Fokus Utama: Klasifikasi Sarteschi yang Berbasis Hemodinamik
Di antara berbagai sistem yang ada, klasifikasi Sarteschi semakin direkomendasikan oleh para ahli sebagai sistem yang paling lengkap dan berguna secara klinis. Keunggulannya terletak pada kemampuannya untuk mengintegrasikan baik temuan anatomis (lokasi dan tingkat dilatasi vena) maupun, yang lebih penting, temuan hemodinamik (karakteristik refluks). Klasifikasi ini pada dasarnya adalah sebuah penilaian fungsional terhadap tingkat kegagalan sistem vena.
Klasifikasi Sarteschi membagi varikokel menjadi lima grade, yang mencerminkan progresi keparahan hemodinamik :
Grade 1: Refluks hanya terdeteksi di dalam kanalis inguinalis dan hanya selama manuver Valsalva. Tidak ada varises yang terlihat di skrotum pada B-mode. Ini mewakili disfungsi katup yang paling ringan.
Grade 2: Refluks, yang diinduksi oleh Valsalva, meluas ke bawah hingga ke vena di atas kutub superior testis. Terdapat varises kecil di area supratestikular.
Grade 3: Refluks, yang diinduksi oleh Valsalva, mencapai vena di sekitar kutub inferior testis. Pembuluh darah tampak membesar terutama saat pasien berdiri.
Grade 4: Terdapat refluks spontan saat istirahat (basal reflux), yang semakin memburuk atau meningkat durasinya selama manuver Valsalva. Pembuluh darah tampak membesar bahkan saat pasien dalam posisi terlentang. Ini menandakan disfungsi katup yang berat, di mana tekanan balik sudah ada secara konstan.
Grade 5: Terdapat refluks spontan saat istirahat, tetapi tidak ada perubahan atau peningkatan saat manuver Valsalva. Ini adalah tahap paling parah, yang menandakan stasis vena maksimal di mana sistem vena telah gagal total dan tidak lagi responsif terhadap perubahan tekanan. Tahap ini sering disertai dengan atrofi testis yang nyata.
Memahami klasifikasi ini memungkinkan klinisi untuk menafsirkan laporan USG dengan lebih mendalam. Grade yang lebih tinggi (terutama 4 dan 5) menyiratkan paparan testis yang konstan terhadap suhu tinggi, hipoksia, dan metabolit toksik, yang kemungkinan besar berkorelasi dengan kerusakan fungsional yang lebih parah dan prognosis yang lebih buruk jika tidak ditangani.
Tabel 2: Detail Klasifikasi Varikokel Sonografi Menurut Sarteschi (Grade 1-5)
Grade | Deskripsi Sonografis & Hemodinamik | Implikasi Fisiologis |
1 | Refluks hanya di kanalis inguinalis, hanya selama Valsalva. | Disfungsi katup sangat ringan, terbatas di proksimal. |
2 | Refluks mencapai kutub superior testis, hanya selama Valsalva. | Disfungsi katup ringan hingga sedang. |
3 | Refluks mencapai kutub inferior testis, hanya selama Valsalva. | Disfungsi katup signifikan, mempengaruhi seluruh pleksus. |
4 | Refluks spontan saat istirahat, meningkat dengan Valsalva. | Disfungsi katup berat; tekanan balik konstan namun masih termodulasi. |
5 | Refluks spontan saat istirahat, tidak meningkat dengan Valsalva. | Kegagalan sistem vena total; stasis maksimal dan tidak responsif. |
Beberapa studi telah mencoba menjembatani kesenjangan antara klasifikasi klinis dan sonografi. Ditemukan adanya korelasi yang cukup baik: grade Sarteschi 3 seringkali sesuai dengan grade klinis 1, grade Sarteschi 4 dengan grade klinis 2, dan grade Sarteschi 5 dengan grade klinis 3. Pemahaman ini berfungsi sebagai "batu Rosetta" praktis, yang memungkinkan dokter umum untuk menerjemahkan bahasa radiologi yang teknis ke dalam konteks klinis yang mereka kenal.
Implikasi Klinis dan Panduan Rujukan Praktis untuk Dokter Umum
Tujuan akhir dari diagnosis dan klasifikasi varikokel adalah untuk memandu pengambilan keputusan klinis. Dokter umum berada di garis depan untuk mengidentifikasi pasien, melakukan evaluasi awal, dan menentukan kapan rujukan ke spesialis urologi atau andrologi diperlukan.
5.1. Hubungan antara Temuan USG dan Parameter Analisis Semen
Bukti ilmiah secara konsisten menunjukkan korelasi yang kuat antara tingkat keparahan varikokel yang dinilai dengan USG dan tingkat kerusakan sperma. Studi telah menunjukkan bahwa diameter vena yang lebih besar, durasi refluks yang lebih lama, dan pola refluks yang lebih parah (misalnya, refluks spontan) secara signifikan berkorelasi dengan jumlah sperma yang lebih rendah (oligozoospermia) dan motilitas sperma yang lebih buruk (asthenozoospermia). Pasien dengan varikokel grade tinggi menurut klasifikasi Sarteschi (misalnya, Grade III ke atas) terbukti memiliki konsentrasi sperma dan jumlah sperma total yang lebih rendah dibandingkan dengan mereka yang memiliki grade lebih rendah atau tanpa varikokel.
Selain itu, adanya atrofi testis yang terdeteksi pada USG (misalnya, volume total testis <30 ml atau perbedaan volume >20%) juga merupakan prediktor kuat untuk parameter semen yang buruk, seringkali dalam bentuk oligoasthenoteratospermia (OAT), di mana ketiga parameter utama (jumlah, motilitas, dan morfologi) terganggu.
5.2. Kontroversi Varikokel Subklinis: Mengobati atau Mengamati?
Salah satu area yang paling kontroversial dalam manajemen varikokel adalah penanganan varikokel subklinis (ditemukan secara eksklusif pada USG, tidak teraba secara klinis). Sebagian besar pedoman klinis saat ini, termasuk dari American Urological Association (AUA) dan American Society for Reproductive Medicine (ASRM), tidak merekomendasikan intervensi bedah rutin untuk varikokel subklinis, bahkan jika pasien mengalami infertilitas.
Logika di balik rekomendasi ini adalah bahwa manfaat perbaikan varikokel terhadap kesuburan sebagian besar telah terbukti pada pasien dengan penyakit yang teraba secara klinis. Sebuah survei terhadap ahli urologi reproduksi di Amerika Utara mengkonfirmasi praktik ini: sementara hampir semua (98%) akan merekomendasikan perbaikan untuk varikokel yang teraba pada pasien dengan analisis semen abnormal, kurang dari separuh (42.6%) yang akan melakukan hal yang sama untuk varikokel yang hanya ditemukan di USG. Oleh karena itu, untuk saat ini, pendekatan yang paling diterima untuk varikokel subklinis adalah observasi.
5.3. Panduan Rujukan yang Jelas: Kapan Harus Bertindak?
Bagi dokter umum, mengetahui kapan harus merujuk pasien adalah keterampilan yang paling penting. Berdasarkan konsensus pedoman dan bukti klinis, berikut adalah indikasi utama untuk merujuk pasien dengan varikokel ke spesialis:
Indikasi Rujukan Utama (Terkait Infertilitas):
Rujukan untuk pertimbangan terapi (varikokelektomi) sangat dianjurkan ketika seorang pria memenuhi semua kriteria berikut secara bersamaan:
Terdapat varikokel yang teraba pada pemeriksaan fisik (Grade 1, 2, atau 3).
Pasangan tersebut memiliki riwayat infertilitas yang terdokumentasi (biasanya didefinisikan sebagai kegagalan untuk hamil setelah 1 tahun hubungan seksual tanpa kontrasepsi).
Pasangan wanita telah dievaluasi dan ditemukan memiliki kesuburan yang normal atau memiliki penyebab infertilitas yang dapat diobati.
Pria tersebut memiliki satu atau lebih parameter analisis semen yang abnormal (misalnya, jumlah, motilitas, atau morfologi di bawah nilai referensi WHO).
Indikasi Rujukan Lainnya:
Remaja dengan Atrofi Testis: Remaja laki-laki dengan varikokel (biasanya grade 2 atau 3) yang menunjukkan bukti objektif adanya hambatan pertumbuhan atau atrofi testis ipsilateral (misalnya, perbedaan volume >20% pada USG) harus dirujuk. Intervensi dini dalam kasus ini bertujuan untuk mencegah kerusakan permanen pada fungsi testis di masa depan.
Nyeri Skrotum Kronis: Pasien dengan nyeri skrotum kronis yang bersifat tumpul dan mengganggu kualitas hidup, di mana varikokel diidentifikasi sebagai kemungkinan penyebab utama setelah menyingkirkan patologi lain, dapat dirujuk untuk pertimbangan terapi.
Red Flags yang Memerlukan Rujukan Segera:
Varikokel Kanan yang Terisolasi: Seperti disebutkan sebelumnya, ini sangat jarang dan harus memicu evaluasi segera untuk menyingkirkan massa retroperitoneal atau ginjal yang menyebabkan obstruksi vena.
Onset Varikokel yang Tiba-tiba pada Pria Usia Lanjut: Varikokel biasanya berkembang selama masa pubertas. Onset baru yang tiba-tiba pada pria yang lebih tua juga merupakan tanda bahaya untuk kemungkinan adanya obstruksi vena sekunder akibat tumor.
Varikokel yang Tidak Mengecil saat Berbaring: Varikokel primer (non-obstruktif) seharusnya berkurang ukurannya (dekompresi) saat pasien berbaring. Jika varikokel tetap teraba sama besarnya saat berbaring, ini menunjukkan adanya kemungkinan obstruksi proksimal.
Dengan memahami indikasi ini, dokter umum dapat secara efektif mengelola pasien, merujuk mereka yang paling mungkin mendapat manfaat dari intervensi spesialis, dan dengan percaya diri mengobservasi mereka yang tidak memerlukan rujukan segera, sehingga mengoptimalkan alur perawatan pasien dan penggunaan sumber daya kesehatan.
Kesimpulan dan Arah Masa Depan
Ultrasonografi (USG) Doppler telah secara definitif memantapkan dirinya sebagai modalitas pencitraan pilihan dalam evaluasi varikokel. Kemampuannya untuk memberikan penilaian yang objektif, kuantitatif, dan fungsional terhadap anatomi vena, hemodinamika refluks, dan volume testis menjadikannya alat yang jauh lebih unggul, sensitif, dan spesifik dibandingkan pemeriksaan fisik saja. Bagi dokter umum, USG mengubah diagnosis dari penilaian subjektif "terasa seperti cacing" menjadi diagnosis berbasis bukti yang dapat memandu keputusan klinis yang penting.
Namun, bidang ini masih menghadapi tantangan signifikan, terutama kurangnya standardisasi global dalam teknik pemeriksaan dan sistem klasifikasi. Variabilitas ini berkontribusi pada kebingungan dalam literatur ilmiah, menyulitkan perbandingan antar studi, dan berpotensi mempengaruhi konsistensi manajemen pasien di berbagai pusat kesehatan.
Arah masa depan yang jelas menuntut upaya kolaboratif menuju standardisasi. Ada kebutuhan mendesak untuk studi prospektif skala besar yang menggunakan protokol pemeriksaan yang seragam untuk sepenuhnya mendefinisikan dampak klinis varikokel pada berbagai populasi. Adopsi luas terhadap sistem klasifikasi yang komprehensif dan berbasis hemodinamik, seperti klasifikasi Sarteschi, adalah langkah wajib untuk menyatukan bahasa pelaporan dan memajukan pemahaman kolektif kita tentang kondisi ini.
Bagi para dokter umum di garis depan, pesan utamanya adalah pemberdayaan. Dengan memahami prinsip-prinsip yang diuraikan dalam panduan ini—pentingnya protokol yang ketat, interpretasi kuantitatif dari diameter dan refluks, nilai klasifikasi fungsional, dan pedoman rujukan yang jelas—mereka dapat menjadi konsumen informasi diagnostik yang lebih cerdas. Mereka dapat secara kritis menilai kualitas laporan USG yang mereka terima dan menjadi mitra yang lebih efektif bagi spesialis radiologi dan urologi. Pada akhirnya, peningkatan pemahaman dan penerapan USG Doppler yang tepat akan mengarah pada diagnosis yang lebih akurat, rujukan yang lebih sesuai, dan hasil perawatan yang lebih baik bagi jutaan pria yang terkena dampak varikokel.
Referensi
Epidemiology of varicocele - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4770482/
Molecular mechanisms involved in varicocele-associated infertility - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4016365/
Varicocele - StatPearls - NCBI Bookshelf, diakses Juli 25, 2025, https://www.ncbi.nlm.nih.gov/books/NBK448113/
Varicoceles: Overview of Treatment from a Radiologic and Surgical Perspective - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9767781/
Epidemiology of varicocele - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/26763551/
Varicocele-induced infertility: Newer insights into its pathophysiology - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3114589/
The Varicocele: Clinical Presentation, Evaluation, and Surgical Management - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5005075/
A Novel Method for Investigating the Role of Reflux Pattern in Color Doppler Ultrasound for Grading of Varicocele, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5916946/
Varicocele: A Review - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5005088/
Diagnosis of clinical and subclinical varicocele: how has it evolved? - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC4770483/
Potential role of imaging in assessing harmful effects on ..., diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5334500/
The value of ultrasonography in the diagnosis of varicocele - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/28138407/
Ultrasound evaluation of varicoceles: systematic literature review ..., diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7588576/
The value of ultrasonography in the diagnosis of varicocele - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC5269523/
Is the difference in venous diameter encountered during Valsalva predictive of palpable varicocele grade? - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9875142/
The use of scrotal ultrasound in the evaluation of varicoceles: A survey study of reproductive specialists - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7402699/
Varicocoele. Classification and pitfalls - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC8596817/
Efficacy of scrotal Doppler ultrasonography with the Valsalva maneuver, standing position, and resting-Valsalva ratio for varicocele diagnosis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/25685302/
Doppler Ultrasonography – An Important Tool in Managing Patients ..., diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9463887/
Antegrade pampiniform plexus venography in recurrent varicocele: Case report and anatomy review - PMC - PubMed Central, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3158898/
Color Doppler sonographic evaluation of inter-relations between diameter, reflux and flow volume of testicular veins in varicocele - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/12927671/
Hemodynamic classification of varicoceles in men: our experience - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3774905/
Relationship of Clinical and Ultrasonographic Grading of Varicocele with Semen Analysis Profile and Testicular Volume - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC9363911/
Color Doppler ultrasound criteria to diagnose varicoceles: correlation of a new scoring system with physical examination - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/9426729/
Varicocele. Classification and pitfalls - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/34038625/
Varicocele: Ultrasonographic assessment in daily clinical practice - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC3558097/
Evaluation of seminal fluid leukocyte subpopulations in patients with varicocele - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC7359651/
Clinical grading and color Doppler ultrasonography-based grading of varicocele: how compatible are the two grading systems? - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/30324297/
Relationship of Clinical and Ultrasonographic Grading of Varicocele with Semen Analysis Profile and Testicular Volume - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/36043130/
Real-time scrotal ultrasound of patients with varicoceles: correlation with impaired semen analysis - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/24852814/
A Novel Method for Investigating the Role of Reflux Pattern in Color Doppler Ultrasound for Grading of Varicocele - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/29695731/
The use of scrotal ultrasound in the evaluation of varicoceles: A survey study of reproductive specialists - PubMed, diakses Juli 25, 2025, https://pubmed.ncbi.nlm.nih.gov/32209215/
Predictability of varicocele repair success: preliminary results of a machine learning-based approach - PMC, diakses Juli 25, 2025, https://pmc.ncbi.nlm.nih.gov/articles/PMC11784956/