Angina pektoris adalah nyeri dada yang timbul karena iskemia miokard, terjadi bila suplai oksigen tidak dapat memenuhi kebutuhan miokard. Meskipun penyebab paling sering iskemia miokard adalah aterosklerosis, sumbatan pada arteri koroner dapat pula disebabkan oleh faktor lain yang bukan aterosklerosis, misalnya kelainan bawaan pada pembuluh koroner, myocardial bridging, arteritis koroner yang terkait vaskulitis sistemik, dan penyakit koroner akibat radiasi.
Iskemia miokard dan angina pektoris dapat pula terjadi tanpa adanya sumbatan koroner seperti pada stenosis katup aorta, kardiomiopati hipertrofik dan kardiomiopati dilatasi idiopatik.
Angina pektoris stabil merupakan sindrom klinik yang ditandai dengan rasa tidak nyaman di dada atau substernal agak di kiri, yang menjalar ke leher, rahang, bahu/ punggung kiri sampai dengan lengan kiri dan jari-jari bagian ulnar. Keluhan ini diperberat oleh stress fisik ataupun emosional atau udara dingin, hilang dengan istirahat atau pemberian nitrogliserin.
DIAGNOSIS ANGINA PEKTORIS STABIL
Anamnesis
Kualitas nyeri pada Angina pektoris stabil biasanya tumpul seperti rasa tertindih/berat didada, rasa desakan yang kuat dari dalam atau dari bawah diafragma, di remas-remas atau seperti dada mau pecah. Nyeri tidak berhubungan dengan gerkan pernapasan atau gerakan dada ke kiri dan ke kanan. Pada Angina pektoris stabil keluhan khas nyeri dada berlangsung kurang dari 20 menit.
Biasanya ditemukan sumbatan kronis plak ateroma pada sekurang-kurangnya satu pembuluh koroner epikardial. Angina sebagai tampilan klinis paling awal dapat ditemukan pada sekitar 50% penderita Angina pektoris stabil. Namun demikian, tidak semua angina khas sesuai gambaran diatas, sehingga disebut angina atipikal. Tampilan lain bisa juga timbul keluhan tidak nyaman di epigastrium, rasa lelah, atau seperti mau pingsan, terjadi terutama pada kelompok lanjut usia, gejala seperti ini disebut angina equivalent.
Diagnosis banding nyeri dada
- Kardiovaskular: angina pektoris (aterosklerosis, spasme, stenosis katup aorta, kardiomiopati hipertrofik dan dilatasi), infark miokard, perikarditis akut, diseksi aorta, emboli paru, hipertensi pulmonal
- Gastrointestinal: gangguan esofagus (esofagitis, spasme, hiatus, hernia), ulkus peptikum, gastritis, kolesistitis
- Neuromuskuloskleletal: kostokondritis (sindrom Tietze), sakit dinding dada, gangguan radix servikal atau torakal, artropati bahu
- Torakal: pneumotorak, mediastinitis, keganasan intra torakal
- Psikologis atau fungsional
Pemeriksaan Fisik
Pada umumnya pemeriksaan fisik penderita Angina pektoris stabil, seringkali tidak ditemukan kelainan berarti. Namun demikian pencarian adanya penyakit-penyakit seperti hipertensi, penyakit paru kronis (akibat rokok), dislipedemia, dan bukti adanya penyakit aterosklerosis bukan koroner (pulsasi nadi lemah, bruit carotis atau renal, aneurisma aorta abdominalis) penting sekali.
Adanya temuan penyakit – penyakit tersebut berguna dalam penentuan risiko dan manfaat suatu strategi pengobatan dan kebutuhan akan pemeriksaan tambahan lainnya.
Pada auskultasi jantung, khususnya sewaktu sakit dada berlangsung, bisa terdengar suara jantung tiga (S3) atau empat (S4) karena adanya disfungsi sementara ventrikel kiri. Bisa juga terdengar murmur regurgitasi mitral akibat disfungsi otot papillaris sewaktu iskemia miokard terjadi. Adanya ronki basah dibasal kedua paru mungkin saja mengidikasikan adanya gagal jantung kongestif.
Elektrokardiografi
Pemeriksaan EKG dilakukan pada semua pasien dengan kecurigaan angina pektoris. Perubahan EKG paling sering ditemukan adalah: depresi segmen ST, kadang –kadang dijumpai elevasi atau normalisasi segmen ST/gelombang T. Adanya perubahan segmen ST-T atau hipertrofiventrikel kiri (walaupun tidak spesifik), menyokong diagnosis angina.
Tanda infark sebelumnya seperti gelombang Q juga sangat menunjang adanya Penyakit Jantung Koroner. Berbagai gangguan konduksi dapat terjadi, paling sering left bundle branch block (LBBB) dan left anterior fascicular block.
Gangguan konduksi sering kali berhubungan dengan fungsi ventrikel kiri yang terganggu dan menggambarkan penyakit “multivessel†atau adanya kerusakan miokard yang terjadi sebelumnya. Pada waktu angina berlangsung, 50% pasien APS memperlihatkan EKG istirahat normal.
Elektrokardiografi latihan atau treadmill adalah penunjang diagnostik yang penting, terutama pada pasien dengan EKG istirahat yang normal dan pasien mampu melakukan uji latih jantung.
Bagi pasien yang tidak bisa melakukan uji latih jantung seperti pada kelompok lanjut usia, penyakit arteri perifer, penyakit paru, artritis, halangan ortopedik, obesitas, dan pasca stroke, ada pilihan pecitraan farmakologis seperti ekokardiografi stress (dobutamin stress ekokardiografi) dan nuklir stress (menggunakan adenosin atau dipiridamol).
Pemeriksaan ini juga di anjurkan bila EKG tidak normal, seperti LBBB, sindrom Wolff-Parkinson-White (WPW), irama pacu jantung, depresi segmen ST ≥ 1 mm tetapi hasil treadmill sulit dinilai. Ada pula alat atau modalitas pencitraan stress yang lebih baru, yaitu magnetic resonance imaging (MRI).
TATALAKSANA ANGINA PEKTORIS STABIL
Tata laksana Angina pektoris stabil dapat dilakukan secara farmakologis dan tindakan revaskularisasi baik non-bedah (angioplasti) atau dengan bedah pintas koroner.
Tatalaksana Farmakologis
Nyeri dada dan iskemia pada Angina pektoris stabil terjadi karena adanya ketidakseimbangan antara suplai dan kebutuhan oksigen akibat sumbatan kronis plak ateroma(aterosklerosis) pada arteri koroner.
Karena itu, langkah pertama yang harus dilakukan adalah mengenali dan mengobati setiap penyakit jantung yang dapat mencetuskan angina. Misalnya takikardia atau hipertensi yang akan meningkatkan kebutuhan oksigen miokard atau gagal jantung, penyakit paru, anemia yang membuat suplai oksigen ke miokard berkurang.
Selanjutnya adalah penanganan faktor-faktor risiko Penyakit Jantung Koroner dengan perbaikan pola hidup serta pengobatan farmakologis.
- Aktifitas fisik: lakukan 30-45 menit/hari, 7 hari/minggu (minimal 5 hari/minggu). Rehabilitasi pasien berisiko (pasien dengan infark miokard atau gagal jantung sebelumnya)
- Sesuaikan berat badan: usahakan mencapai indeks massa tubuh (body mass index, BMI) 18.5-24.9 kg/m2 dan ukuran lingkar pinggang < 80 cm untuk wanita dan < 90 cm untuk pria.
- Berhenti merokok dan hindari paparan asap rokok.
- Kendalikan tekanan darah (TD): upayakan modifikasi pola hidup (kendalikan berat badan, aktifitas fisik, konsumsi alkohol seperlunya, batasi asupan garam tidak melebihi satu sendok teh perhari, konsumsi buah-buahan dan sayuran 5 porsi perhari, dan produk susu rendah lemak). Kendalikan TD sesuai paduan Joint National Conference (JNC) VIII. Awali pengobatan dengan beta blocker dan/ atau ACE inhibitor, dengan menambahkan obat-obat lain sesuai kebutuhan pencapaian target Tekanan Darah.
- Manajemen lipid: diet rendah lemak jenuh (< 7% dari kalori total), asam lemak trans, dan kolestrol (< 200 mg/hari). Aktivitas fisik harian dan pengaturan berat badan. Konsumsi plant stanol/ sterol (2 g/hari) serta viscous (> 10 g/ hari), untuk menurunkan kadar kolestrol LDL; serta konsumsi asam lemak Omega-3 (1 g/hari) untuk menurunkan risiko. Terapi dengan obat penurun lipid (pilihan pertama: statin) harus diberikan bila kadar kolestrol LDL ≥ 100 mg/dl dengan tujuan penurunan 30-40 % sampai target < 70 mg/dl. Bila kadar awal kolestrol LDL antara 70-100 mg/dl, maka cukup beralasan untuk mengobati sampai tercapai kadar kolestrol LDL < 70 mg/dl. Bila kadar trigliserida > 200 mg/dl, maka kadar kolestrol non HDL harus <130 mg/dl (dan penurunan lebih lanjut sampai < 100 mg/dl cukup beralasan) dengan obat niacin atau fibrate.
- Manajemen diabetes : ditunjukan pada target HBA1c <7% dengan pola hidup dan terapi obat.
- Obat antiplatelet: mulai dengan aspirin (75-162 mg/hari) seumur hidup kecuali kontraindikasi. Clopidogrel (75 mg/hari) sebagai pengganti asipirin bila ada kontraindikasi mutlak pada asipirin. Pasca Non-ST Elevasi Miokard Infark (NSTEMI) akut, clopidogrel 75 mg/hari harus diberikan selama 1 tahun. Pasca CABG, asipirin (162–325 mg/hari) harus diberikan selama 1 tahun, dan selanjutnya asipirin (75-162 mg/ hari) diteruskan untuk selamanya. Bagi pasien yang dilakukan PCI dan mendapat Drug Eluting Stent (DES), clopidogrel (75mg/hari) harus diberikan untuk sekurang-kurangnya 12 bulan kecuali bila pasien berisiko tinggi mengalami pendarahan . untuk pasien yang mendapat Bare Metal Stent (BMS), clopidrogel harus diberikan minimal 1 bulan dan idealnya sampai 12 bulan.
- Beta-blockers dimulai dan dilanjutkan untuk selamanya pada penderita pasca infark miokard, sindroma koroner akut, atau penderita dengan disfungsi ventrikel kiri, kecuali ada kontraindikasi. Berikan penyekat beta pada pasien angina, hipertensi dan gangguan irama. Kontraindikasi pada: bradikardia berat, blok-AV derajat dua atau derajat tinggi, sindrom sick sinus dan asma berat.
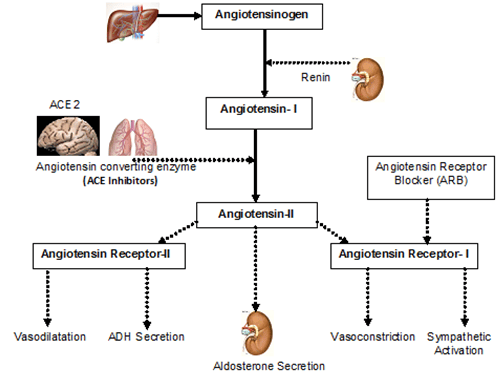
- Inhibitor ACE dan Angiotensin-receptor blocker (ARB): mulai dengan inhibator ACE dan teruskan selamanya pada semua pasien dengan fraksi ejeksi (ejection fraction, EF) ventrikel kiri ≤ 40%, pasien dengan hipertensi, diabetes, atau penyakit ginjal kronis, atau pada pasien yang berisiko tinggi, kecuali ada kontraindikasi. Pertimbangkan inhibitor–ACE pada semua pasien PJK kecuali ada kontraindikasi. ARB dapat dipakai pada pasien yang tidak cocok inhibator-ACE. Antagonis aldosteron direkomendasikan pada pasien pasca infark miokard tanpa disfungsi ginjal berat atau hiperkalemia, dan telah mendapat dosis terapi inhibator-ACE, beta blockers, EF ventrikel kiri ≤ 40 % dan dengan diabetes atau gagal jantung.
- Nitrat- nitroglycerin sublingual atau spray dipakai untuk mengatasi angina dengan cepat, dapat diberikan sebelum latihan fisik untuk mencegah angina. Nitrat khasiat jangka panjangn diberikan bila pengobatan dengan beta blocker saja tidak dapat mengatasi angina atau menjadi kontraindikasi.
- Antagonis- Calcium: diberikan bila pengobatan dengan penyekat beta saja tidak dapat mengatasi angina atau menjadi kontraindikasi; sebagai obat pilihan pada kasus spasme koroner.
Revaskularisasi Koroner
Manfaat revaskularisasi koroner dalam menurunkan kejadian serangan jantung dan kematian telah diterima secara luas, khususnya untuk mencegah sindrom koroner akut. Namun manfaat revaskularisasi koroner pada angina pektoris stabil, khususnya terkait kematian dan infark masih menjadi kontroversi.
Referensi: 5 Rahasia Penyakit Kardiovaskuler (FK UI)
=
Tahukah anda bahwa menurut survei yang dilakukan admin dokter post, buku Panduan Praktik Klinis Penatakasanaan PAPDI (TENGAH) adalah buku yang paling diinginkan oleh dokter di seluruh Indonesia?

Yang menarik, buku setebal 1000 halaman ini adalah buku yang tidak hanya bermanfaat untuk meningkatkan pengetahuan medik Dokter Umum dan Dokter Spesialis saja, buku seberat 2,3 kg ini juga banyak dicari dokter manajer Rumah Sakit sebagai referensi menyusun Panduan Praktik Klinis internal di Rumah Sakit dalam menghadapi Akreditasi versi KARS 2012.
Jika kamu belum punya, segera saja SMS/WA 081234008737untuk pemesanan
Sebelum kehabisan!